|
||||
|
|
ЧАСТЬ IСАМОЕ ВАЖНОЕ О СТРОЕНИИ ПОЗВОНОЧНИКА Позвоночный столб у человека состоит из 34 позвонков: шейных – 7, грудных-12, поясничных – 5, крестцовых – 5, копчиковых – 5 (рис. 1). Каждый позвонок состоит из массивного, цилиндрической формы тела позвонка, тонкой дуги и 7 отростков: парные верхние и нижние составные, парные поперечные, одиночный остистый отросток. Тело позвонка имеет губчатое строение, передняя, задняя и боковые поверхности его покрыты тонким слоем компактной кости, верхняя и нижняя поверхности испещрены мелкими отверстиями. После завершения периода роста верхняя и нижняя поверхности тела позвонка обрамляются кольцевидным компактным лимбом, к которому прикрепляются волокна фиброзного кольца межпозвонкового диска. Первый шейный позвонок – атлант – не имеет тела, суставных и остистого отростков, он состоит из передней и задней дуг, боковых масс и реберно-поперечных отростков. II шейный позвонок отличается массивным зубовидным отростком. Верхняя поверхность тел III-VI шейных, в отличие от грудных и поясничных позвонков, имеет седловидную форму. Полулунные отростки тела позвонка находятся в тесной взаимосвязи с межпозвонковым диском, межпозвонковым отверстием и позвоночной артерией: они ограничивают боковое сгибание шейного отдела. 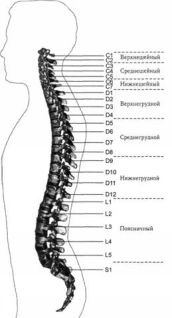 Рис. 1. Отделы позвоночника Поперечные отростки образованы рудиментом ребра и истинным поперечным отростком. В их отверстиях проходит позвоночная артерия с сопутствующими венами и нервным сплетением. Величина тел грудных позвонков возрастает в нижнем направлении. Поверхности тел ровные. На боковых поверхностях тел, спереди от корня дуги, расположена суставная впадина для головки ребра. Поперечные отростки направлены в сторону и назад; их длина возрастает от I до IX грудного позвонков, затем уменьшается. На концах их поперечных отростков имеется суставная впадина для бугорка ребра (рис. 2). 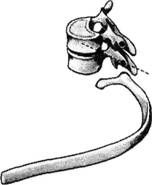 Рис. 2. Грудной позвонок Суставные отростки расположены во фронтальной плоскости. Суставная поверхность верхних отростков обращена назад, нижних – вперед. Остистые отростки черепицеобразно прикрывают друг друга. Позвоночное отверстие грудных позвонков по форме приближается к овалу. Тела поясничных позвонков массивны. Размеры их нарастают до IV поясничного включительно. Тело V поясничного по форме напоминает клин. Поперечный отросток V поясничного позвонка участвует в образовании добавочного сустава с верхним отделом боковой части крестца, при наличии деформирующего артроза в нем возможно возникновение болей. Верхние суставные отростки поясничных позвонков вогнуты и обращены к середине и вниз, назад и вниз, нижние выпуклы и повернуты наружу, вперед. Конфигурация и размеры правого и левого суставных отростков могут быть различны. Остистые отростки расположены горизонтально, они коротки и массивны. 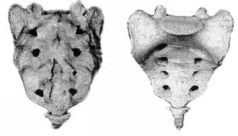 Рис. 3. Крестец Крестец имеет основание, верхушку, средний и два боковых отдела, образованных путем слияния поперечных отростков крестцовых позвонков. На боковой части расположена бугристая поверхность для сочленения с подвздошной костью. Основание крестца имеет два верхних суставных отростка, обращенных назад и несколько в сторону. Передняя поверхность крестца вогнута, задняя имеет выступы: средний крестцовый гребень (рудименты остистых отростков) и суставной гребень (рудименты суставных отростков). Крестцовый канал образован соединением позвоночных отверстий крестцовых позвонков. Он заканчивается крестцовым отверстием, размеры которого резко варьируются (рис. 3). Копчик состоит из 3-5 рудиментарных позвонков. Некоторые признаки позвонка сохранились только у I копчикового позвонка. Кроме небольшого тела, для сочленения с крестцом у I копчикового позвонка по задней поверхности с каждой стороны имеется копчиковый рог. Болевой синдром возникает по причине изгиба копчика вперед или в сторону. Грудную клетку формирует грудина, 12 пар ребер и 12 грудных позвонков. Ребро состоит из костной и хрящевой частей. Первое ребро самое массивное. Каждое ребро, переходя в хрящ, прикрепляется к грудине. Хрящи 8-10-го ребер оканчиваются свободно. Верхняя часть полости грудной клетки образована двумя первыми ребрами и рукояткой грудины. Через него проходят кровеносные сосуды, дыхательное горло, пищевод и нервы. Нижняя часть от брюшной полости отделяется диафрагмой, через которую проходят пищевод, кровеносные сосуды, лимфатические сосуды и нервы. Ребра у детей отходят от позвоночника почти горизонтально, у них более высокая грудная клетка и грудина расположена выше, чем у взрослых. Движение грудной клетки обеспечивается благодаря эластичности хрящей и подвижным соединением ребер с позвонками. Благодаря этому ребра могут двигаться вверх и в стороны, увеличиваясь в глубину и в ширину, обеспечивая возрастание объема грудной клетки и увеличение жизненной емкости легких. В основном встречаются два вида деформации грудной клетки. «Куриная грудь» при осмотре определяется резко выступающей вперед грудиной, прикрепленные к ней ребра лежат с ней не в одной плоскости, а под острым углом. В результате грудная клетка суживается и уплощается, ее объем значительно уменьшается. Легкие, сердце и сосуды находятся в более стесненных условиях, что ухудшает их нормальное функционирование и развитие. «Впалая грудь» характеризуется тем, что грудина и ребра своим вдавлением в грудную клетку образуют «воронку». Суставы человеческого тела, будучи связующими и защитными анатомическими образованиями, обеспечивают различную степень подвижности опорно-двигательного аппарата, одновременно сохраняя соприкасающиеся костные поверхности от износа. С функциональной и клинической точек зрения суставы неотделимы от мышечной сферы, связок и нервной системы, управляющей движениями. При передаче информации в мозг 70% ее полного объема анализируется на нижележащих уровнях нервной системы и только 30% доходит до коры полушарий большого мозга. В то же время каждая мышца, даже самая маленькая, имеет представительство в коре полушарий большого мозга. Это указывает на особенно важную связь нервной и мышечной систем в жизнедеятельности человеческого организма. В структуре сустава различают следующие основные элементы: суставные поверхности, суставную капсулу, суставную полость и связки. Суставные поверхности – это гладкие поверхности костных зон, посредством которых осуществляются соединения. Степень свободы движений находится в прямом отношении к их форме и величине. Форма этих поверхностей различна, они бывают плоскими, сфероидными (суставная головка), эллипсоидными, седлообразными, блоковидными, вогнутыми. Суставные поверхности покрыты суставным хрящом, состоящим из хрящевой гиалиновой ткани. Хрящ лишен сосудов и нервов, защищает суставные поверхности костей и в то же время способствует их движению в суставе. Разрушение хряща, вызываемое сильным износом из-за отсутствия синовиальной жидкости, а также вследствие чрезмерных мышечных усилий и различных патологических процессов ограничивает движения, а иногда ведет к появлению неподвижности. Суставные поверхности контактируют благодаря суставной капсуле, которая выстлана изнутри тонкой сухожильной синовиальной мембраной, а снаружи представлена более уплотненной фиброзной мембраной, состоящей из пучков волокнистой соединительной ткани. Характер прикрепления суставной капсулы влияет на амплитуду движений. В тех случаях, когда прикрепление находится вблизи края сустава, наблюдается ограничение движений, а когда капсула прикрепляется дальше от края суставной поверхности, амплитуда этих движений становится гораздо больше. В суставной капсуле расположена густая сосудистая и нервная сеть. Артерии расходятся от близлежащих к капсуле ветвей, образуя очень развитую сеть по соседству с синовиальной мембраной. Артериальная сеть переходит в капилляры у края суставного хряща, где они соединяются с венозной сетью. Нервы сопровождают артерии, образуя сплетения, заканчивающиеся свободно или в чувствительных пластинчатых или луковицеобразных нервных тельцах, находящихся в толще суставной сумки. Суставные связки – это волокнистые образования с преобладанием сухожильных коллагеновых волокон, прикрепляющихся к суставным костям. Их роль состоит в повышении сопротивляемости капсулы при растяжении. В зависимости от их расположения суставные связки делят на три группы: межкостные связки, сумочные связки, периферические, или отдаленные связки. Межкостные связки расположены между двумя костями, т е. внутри сустава. Сумочные связки находятся на наружной стороне сустава – они укрепляют капсулу. Периферические связки расположены на периферии капсулы и не имеют контакта с ней. Синовиальная мембрана – это тонкая, гладкая и блестящая пластина, выстилающая внутреннюю сторону суставной капсулы. Синовиальная мембрана имеет форму муфты с двумя сторонами – внешней и внутренней. Внешний слой синовиальной мембраны состоит из плотной соединительной ткани, внутренний– из мягкой маловолокнистой соединительной ткани. Синовиальная мембрана обладает густыми сосудистой и нервной сетями. Всасывание через нее ограничено, поэтому скопления в суставной полости жидкости (гной, кровь) не рассасываются. Суставные поверхности постоянно смазываются бесцветной, вязкой, малотекучей синовиальной жидкостью (синовия), облегчающей скольжение суставных поверхностей и обеспечивающей питательную среду лишенному сосудов хрящу. Синовиальная жидкость выделяется эпителием синовиальной мембраны, и ее наличие облегчает работу мышц. Суставная полость содержит относительно небольшое количество синовиальной жидкости. Контакт суставных поверхностей обеспечивается существованием отрицательного давления внутри суставной полости. Суставные диски представляют собой волокнисто-хрящевые элементы, расположенные между двумя суставными сторонами. Суставные мениски являются также волокнисто-хрящевыми образованиями, структура которых подобна дискам, однако с той разницей, что они обладают центральным отверстием, через которое сообщаются обе суставные полости, созданные мениском. Как суставные мениски, так и суставные диски способствуют правильному сочленению двух суставных поверхностей. Суставные движения разделяются на вращательные и скользящие. Ось движения, или ось сустава определяется как воображаемая линия, проходящая через сустав, вокруг которой происходит вращательное движение, вследствие чего она называется и осью вращения. Ось может быть вертикальной (продольной), сагиттальной (переднезадней) или поперечной. Степень подвижности (свободы) суставов тем более высока, чем больше число осей вращения. Типы суставных движений определяются в зависимости от положения суставных сегментов. Например, сгибание верхней конечности и разгибание нижней представляет собой движение, посредством которого два суставных сегмента приближаются друг к другу. Разгибание верхней и сгибание нижней – движение, при котором сегменты отдаляются друг от друга. Характерным для сгибания и разгибания является наличие у обеих движений поперечной оси. При приводящем движении конечности сегменты приближаются к средней плоскости. Отводящее движение осуществляется посредством отдаления конечностей от средней плоскости. Приведение и отведение являются боковыми движениями. В обоих случаях ось имеет сагиттальное направление. Сложным движением, состоящим из сочетания этих движений, является циркумдукция. Боковое и медиальное вращательные движения происходят вокруг вертикальной оси, вращающейся внутрь или наружу, перемещая таким образом данный сегмент конечности или туловища. Позвоночный столб состоит из двух костных систем, различных с архитектонической точки зрения: последовательно расположенных тел позвонков и межпозвонковых дисков, несущих статическую и опорную функции, и заднего крестовидного свода (две перекрещивающиеся дуги: одна продольная, состоящая из нанизанных ножек дуг позвонков и суставных отростков, другая – поперечная, являющаяся результатом наложения одной на другую позвоночных пластинок и подкрепленная по средней линии остистыми отростками), несущего динамическую функцию, которая обеспечивается сухожильным аппаратом и мышцами, соединяющими между собой дуги крестовидных сводов. Нагрузки, действующие на различные сегменты позвоночного столба, возрастают по мере приближения к его основанию и достигают наибольшей величины на уровне его нижних отделов. Поэтому позвонки различных отделов позвоночника имеют разную форму. Межпозвонковые диски состоят из хрящевых пластинок, покрывающих их сверху и снизу, фиброзного кольца и студенистого ядра. Хрящевые замыкательные пластинки защищают губчатое вещество тел позвонков от чрезмерного давления, а также выполняют роль посредника в обмене жидкостей между телами позвонков и межпозвонковыми дисками. Фиброзное кольцо межпозвонкового диска состоит из концентрически расположенных волокнистых, отделенных друг от друга пластинок, уплотняющихся к периферии, а по мере приближения к центру переходящих в более развитый фиброзный хрящ, проникающий в студенистое ядро и объединяющий его с межклеточной стромой, в связи с чем четкой границы между фиброзным кольцом и студенистым ядром не наблюдается (рис. 4).  Рис. 4. Межпозвонковый диск Спереди и с боков фиброзное кольцо фиксировано к телу позвонка. Кроме того, спереди оно плотно сращено с передней продольной связкой, проходящей от затылка до крестца и образующей в поясничном отделе расширяющуюся прочную ленту. Сзади в нижнепоясничном отделе позвоночника такого срастания тел позвонков с задней продольной связкой не отмечается. На некоторых участках позвоночника заднебоковые и срединная части фиброзного кольца не прикрыты задней продольной связкой. В связи с этим в этих областях наблюдается наиболее частая локализация межпозвонковых грыж. Межпозвонковые диски имеют несколько больший диаметр, чем тела позвонков. Диски имеют различную толщину в разных отделах позвоночника – от 4 мм в шейном до 10 мм в поясничном. Боковые участки фиброзного кольца по толщине в 2 раза больше передних и задних его отделов. Таким образом, фиброзное кольцо окружает студенистое ядро и образует эластический ободок межпозвонкового диска. Студенистое ядро имеет форму двояковыпуклой чечевицы и является наиболее важной в функциональном отношении частью межпозвонкового диска. По своему составу ядро представляет студенистый гель из полисахаридно-белкового комплекса, связанный фиброзно-хрящевыми коллагеновыми пучками и рыхлой соединительной тканью с фиброзным кольцом. Эти фиброзно-хрящевые пучки, если не подвергаются дегенерации, не позволяют выйти студенистому ядру из фиброзного кольца при его разрыве. Основная функция студенистого ядра – это амортизация разнообразных нагрузок при сжатии и растяжении позвоночника и равномерное распределение давления между различными частями фиброзного кольца и хрящевыми пластинками тел позвонков. Студенистое ядро под действием сильного сжатия в результате гипогидратации может уплощаться на 1-2 мм, а при растяжении – увеличивать свою высоту в результате гидратации. Всасывание воды и питательных веществ в межпозвоночных дисках, а также выведение продуктов обмена происходит путем диффузии через тела позвонков. Пульпозное студенистое ядро, как ртутный шарик, подстраивается под центр тяжести. Два позвонка с дугоотросчатыми суставами и межпозвонковым диском, с окружающими их мышцами и связками называются двигательным сегментом позвоночника. Капсулы межпозвоночных дугоотростчатых суставов упруги и эластичны. Их внутренний слой образует плоские складки, глубоко внедряющиеся в суставную щель – суставные менискоиды, содержащие хрящевые клетки. Желтые связки соединяют сзади суставы и дуги смежных позвонков и состоят из большого количества эластичных волокон, поэтому противодействуют обратно направленной силе студенистого ядра, пытающегося как бы «раздвинуть позвонки». Межостистые и межпоперечные связки не содержат такого количества эластических волокон, тверды, и поэтому при травматическом воздействии могут повреждаться в местах прикрепления. Передняя и задняя продольная связки состоят из продольно расположенных сухожильных волокон и плотно соединены с телами позвонков, а на границе диска и смежных позвонков – менее плотно. Межпоперечные мышцы состоят из срединно-заднего и внутренне-бокового самостоятельных слоев мышечных волокон, между которыми проходит сосудисто-нервный пучок. Межостистые парные мышцы направляются снизу вверх и внутрь. При возникновении боли сдвиг элементов двигательного сегмента позвоночника влияет на функциональное состояние мышц, усиливая их напряжение. Генерализованная реакция мышц на начальном этапе сдвига элементов двигательного сегмента позвоночника осуществляется по типу ориентировочной. Она захватывает мышцы вдоль всего позвоночника, вовлекаются и другие мышцы. Резко увеличивается напряжение мышц в шейном, грудном и поясничном отделах позвоночника. По мере уменьшения боли и развития ремиссии генерализованное напряжение мышц сменяется местным и, наконец, с помощью защитной мышечной контрактуры из движений выключается только один пораженный двигательный сегмент позвоночника, т е. образуется функциональное ограничение подвижности – функциональная блокада сустава. Выключенный из движения двигательный сегмент изменяет функциональное состояние вышележащих отделов нервной системы, влияя на закодированный в долговременной памяти двигательный стереотип человека и формируя новый, в результате чего выше– и нижележащие двигательные сегменты позвоночного столба компенсируют объем движения. Функциональные блокады могут вести к появлению очагов нейроостеофиброза: уплотненных мышечных тяжей, содержащих болезненные плотные узелки, небольшие (с горошину) или побольше, менее твердые и без четких границ, или пластинчатые затвердения (миогенозы). За счет очагов мышечных уплотнений происходит блокада пораженного двигательного сегмента позвоночника уже «пассивными» тканями. В позвоночном канале находится спинной мозг, который может нормально адаптироваться к значительным изменениям во время движений позвоночника. Спинномозговые нервные корешки, выходящие через межпозвонковые отверстия, в начальной части прикрыты диском и костными структурами, и их сдавливание и раздражение может быть результатом повреждения этих структур. Внутренний и наружный нервные корешки начинаются от спинного мозга и помещаются в воронкообразное выпячивание твердой и паутинной мозговых оболочек, именуемых корешковыми мешками. Это предотвращает перегиб нервных корешков в месте выхода из спинного мозга и защищает их во время движений позвоночника. Рукав корешка (продолжение твердой мозговой оболочки) проходит от основания оболочки и прочно присоединяется к корешку. Нервный корешок способен двигаться вместе с межпозвонковым отверстием. Например, корешок нижнепоясничного нерва во время пассивного поднятия ноги сдвигается примерно на 0,5 см. Межпозвонковое отверстие – это узкое воронкообразное отверстие, через которое проходят кровеносные и лимфатические сосуды, спинной нерв, формирующийся внутренним и наружным корешками, и позвоночный нерв, который возвращается назад в позвоночный канал. Межпозвонковое отверстие спереди образовано смежными телами позвонков и межпозвонковым диском, сверху и снизу – суставными отростками, а сзади – суставными отростками. К сожалению, оба сустава – передний и задний – образуют подвижный межпозвонковый сустав, так что любые изменения вышележащего или нижележащего суставов уменьшают поперечное сечение межпозвонкового отверстия. В результате этого может быть сдавливание нерва во время движения позвоночника. Позвоночник имеет 23 пары межпозвонковых отверстий. Их размеры нарастают сверху вниз: в шейном отделе относительно малы, в поясничном – велики. Вертикальный размер шейных межпозвонковых отверстий составляет 4 мм, на уровне III поясничного – 11,1 мм, IV поясничного– 10,6 мм, V– 10,2 мм. Позвоночный нерв представляет собой тонкую нить, связанную с симпатическим стволом, постоянно посылающим электрические импульсы к внутренним органам и тканям. Благодаря этому поддерживается тот внешний и внутренний (нормальное функционирование органов) облик человека и животных, которые мы привыкли видеть. Как только импульсация со стороны симпатического ствола уменьшается, в тканях и внутренних органах замедляются процессы обмена, и они начинают стареть, мышцы рассасываются. Позвоночный нерв отходит от спинномозгового нерва в месте его встречи с внутренним и наружным корешками и возвращается в позвоночный канал через межпозвонковое отверстие, где делится на верхнюю и нижнюю ветви и заканчивается мелкой сеткой свободных нервных нитей, иннервирующих твердую мозговую оболочку спинного мозга, заднюю продольную связку, кровеносные сосуды, периост и внешнюю часть фиброзного кольца межпозвонкового диска. Позвоночный нерв распространяется на верхние и нижние позвоночные структуры, соединяясь с позвоночными нервами смежных уровней. Большое значение в возникновении изменений в позвоночнике имеет ухудшение кровообращения и в связи с этим преждевременное развитие процессов старения. Способствующими факторами являются травмы и микротравмы, особенно повторяющиеся, которые вызывают закупорку каналов, по которым проходят сосуды, проникающие в замыкательные пластинки тел позвонков. Роль запускающего механизма может играть болевая ирритация в позвоночник по нервным проводникам при патологии внутренних органов – плевритах, пневмониях, ишемической болезни сердца, язвенной, желчнокаменной болезнях, панкреатите, аппендиците и др. Отраженные боли при заболеваниях внутренних органов имеют свои особенности. Они диффузны, без четкой локализации. К болям нередко присоединяются повышенная чувствительность при онемении в костях, стопах, неприятные ощущения холода в позвоночнике. В некоторых случаях наблюдается болезненность при сжимании кожи грудной и поясничной областей в складки. Иррадиирующие боли из внутренних органов часто сопровождаются расстройствами в виде потливости, локального покраснения и синюшности определенных участков кожи. Позднее появление болевых ощущений и субъективных жалоб при изменениях в позвоночнике связано с отсутствием иннервации в межпозвонковых дисках, в связи с чем первые клинические проявления заболевания могут возникать, когда диск уже разрушен наполовину или даже на 2/3. Признаки раннего повреждения межпозвонковых дисков и, как следствие, ограничение подвижности дугоотростчатых суставов выявляет только мануальная диагностика. При боли ухудшается кровоснабжение сустава и окружающих тканей, что также может приводить к ранним и поздним формам дегенерации межпозвонкового диска. Циркуляция крови в позвоночном канале имеет свои особенности. Почти в каждое межпозвонковое отверстие входит артериальная ветвь, разделяющаяся в позвоночном канале и образующая 5 продольных стволов. Венозный отток крови от спинного мозга осуществляется через внутренние и наружные венозные сплетения. Внутреннее венозное сплетение образует две продольные сети, соединяющиеся между собой венозными кольцами, каждое из которых на границе между телом позвонка и межпозвонковым диском входит в отдельные позвонки. Внутреннее венозное сплетение связано с наружным с помощью позвоночных вен, проходящих через тела позвонков. В венах спинного мозга нет венозных клапанов, и они не окружены мышцами. В результате этих анатомических особенностей в позвоночном канале происходит постоянный застой венозной крови, и там, где имеется пассивное ограничение подвижности (функциональная блокада) в дугоотростчатом суставе, замедляется удаление продуктов обмена из тел позвонков и межпозвонковых дисков. Это объясняет резкое усиление боли в позвоночнике при приступах кашля, чихания, когда происходит сдавление шейных и брюшных вен и резко затрудняется венозный отток из позвоночного канала. Для того чтобы обеспечить достаточный венозный отток из позвоночного канала, необходимо, чтобы все дугоотростчатые суставы двигались свободно. Любое ограничение подвижности дугоотростчатых суставов замедляет венозный отток в данной области позвоночника. Сопутствующий спазм окружающих суставы мышц при частичной или полной блокаде сустава также способствует ухудшению венозного оттока из позвоночного канала. ИСЦЕЛЯЮЩИЕ ДВИЖЕНИЯ: РАССЛАБЛЕНИЕ ВМЕСТО НАПРЯЖЕНИЯДо настоящего времени физическая нагрузка на уроках физкультуры в школах, в спортивных секциях, при лечебной гимнастике равномерно дается на все группы мышц. Это всегда считалось положительным явлением. Однако, сегодня выясняется другое. Если человек, каждый день, в течении 3-5 лет будет выполнять упражнения с одинаковой нагрузкой на все группы мышц, то от этого он заболеет! В человеческом организме вся мышечная сфера по функции разделяется на две группы. Первая группа – скелетная мускулатура (или тоническая), сохраняющая современный облик человека («на которой кости держатся»), постоянно находится в напряжении, даже когда человек спит. Она тесно связана со срединными структурами мозга и старой корой, ответственными за вегетативные, нейроэндокринные и эмоциональные функции человеческого организма. У современного человека эти мышцы постоянно находятся в состоянии патологически повышенного тонического напряжения. Вторая группа – мышцы, ответственные за мгновенное приложение силы (фазические). У современного человека они патологически ослаблены, в результате чего уменьшают силу своего сокращения. Мышцы, ответственные за мгновенное приложение силы, имеют второстепенное значение в человеческом организме, но как раз на их укрепление и увеличение их силы последние 100 лет и были направлены физические упражнения. Но при проведении научных исследований стало ясно, что бездумное махание руками и ногами приносит не пользу, а вред. Почему? Например, мы начинаем качать брюшной пресс, вставая из положения лежа в положение сидя, т е. тренируем прямые и косые мышцы живота, ответственные за мгновенное приложение силы, которые у современного человека ослаблены. Вроде бы все верно, но что в это время делается с тоническими мышцами спины, которые, наоборот, нуждаются в расслаблении? Никто об этом никогда не задумывался. Вместе с мышцами живота, которые мы укрепляем, мышцы спины повышают свое тоническое напряжение и приобретают каменистую плотность, выпрямляя физиологические изгибы позвоночника. Иногда смотришь на молодого человека – мышцы накачанные, загляденье просто, а сзади обнаруживается единый мышечный тяж от затылка до крестца. Пальцем трогаешь – камень, и только! Спиралевидная форма позвоночника с физиологическими изгибами сглажена, и по своей кривизне позвоночник приближается к бетонному столбу. Если в результате разных причин исчезают мышцы, ответственные за мгновенное приложение силы, то ничего страшного не происходит – человек продолжает жить (у полных женщин после родов от прямых и косых мышц живота остаются только сухожильные шлемы, у многих людей имеются сухожильные шлемы на месте межлопаточных мышц). При перерезании любой скелетной мышцы человек сразу превращается в инвалида: не может двигаться или повернуть какую-то часть туловища. В результате перечисленных выше факторов у каждого человека с момента появления на свет и в процессе проявления двигательной активности формируется сугубо индивидуальный двигательный стереотип. Двигательный стереотип – это совокупность всей мозаики мышечных напряжений и расслаблений, закодированных в кратковременной и долговременной памяти. В настоящее время в современной человеческой популяции не отмечено людей с неизмененным двигательным стереотипом. При возникновении патологии позвоночника недифференцированная двигательная активность постоянно усиливает патологический двигательный стереотип. Патологический двигательный стереотип приспосабливает и делает больного как бы более устойчивым к болезни, позволяет уменьшить болевой синдром или избежать его и других клинических проявлений остеохондроза позвоночника. Во время занятий традиционной физкультурой «для укрепления мышц» человек замещает мышцы, которые хочет укрепить, другими. В результате он упражняет свою некоординированность вместо ее устранения и тем самым закрепляет патологический двигательный стереотип. Например, человек тренирует заднюю группу мышц бедра, поднимая в положении на животе ногу вверх. Но так как имеется слабость задней группы мышц бедра, в двигательный акт включается отводящая группа мышц бедра, приводя к одновременному вращению голени и стопы. Усиливается тоническое напряжение других мышц. При ходьбе появляется вращение стопы наружу, боли в области ягодицы. Человек натренировал свою некоординированность. Такая физкультура «для укрепления мышц» абсолютно противопоказана больным с клиническими проявлениями остеохондроза позвоночника. Функциональные блокады (пассивные ограничения подвижности) в суставах человеческого тела, которые поддерживают устойчивый патологический двигательный стереотип, не могут быть устранены такими методами. При этом искажаются все движения больного и его осанка, поэтому нельзя определить даже истинную силу мышц и установить, какие симптомы являются следствием спондилогенного заболевания, а какие связаны с нарушениями центральной регуляции в результате тренировки своей некоординированности. Мы пересмотрели свое представление о том, каковыми должны быть физические упражнения. Основой физических упражнений для человека должно быть воздействие на скелетные мышцы, повышающие при патологии свое напряжение. Воздействие должно быть расслабляющим. Принцип йоги – не укреплять, а расслаблять – также вполне подходит к решению основной задачи, однако необходимо иметь ввиду, что в йоговской гимнастике имеется много вредных упражнения для здоровья человека, которые необходимо исключить из занятий. Прежде всего необходимо научиться расслаблять мышцы спины, несущие основную нагрузку. Упражнения должны проходить по методике «расслабления через сосредоточение» по нескольким типам: • медленные ритмичные движения, растягивающие тоническую мышцу (повторять 6-15 раз, 20-30 секунд перерыв); • под действием силы тяжести создать для тонической мышцы положение, ее растягивающее, фаза растяжения длится 20 секунд, 20 секунд перерыв, повторять 15-20 раз; • напряжение тонической мышцы против сопротивления в течение 9-11 секунд, затем 6-8 секунд расслабление и ее растяжение, повторять 3-6 раз; • напряжение группы тонических мышц против сопротивления с противоположной стороны в течение 9-11 секунд, 6-8 секунд расслабление, растяжение группы мышц, повторять 3-6 раз. ПОЗВОНОЧНИК НАЧИНАЕТСЯ С НОГВсе считают, что при стоянии человек опирается на стопы. На самом деле это не так. При стоянии человек опирается только на наружный и поперечный своды стопы. Внутренняя часть стопы, не касающаяся поверхности земли, называется сводом стопы. Основная функция свода стопы – обеспечение равновесия при вертикальном положении туловища человека. Без преувеличения можно сказать, что патология позвоночника начинается со стоп. Влияние современной цивилизации – ежедневный контакт с жесткими поверхностями тротуаров, плохая обувь, вызывающая растяжение связок и смещение костей стопы, – привели к тому, что до 80% населения Земли страдают плоскостопием. Плоскостопие разделяется на продольное, когда уплощается продольный свод стопы, и поперечное – при уплотнении поперечного свода стопы. При опускании поперечного свода стопы большой палец поворачивается внутрь. Поперечное плоскостопие может выражаться в наличии так называемой широкой стопы с большими пальцами, повернутыми наружу. Человек создан природой как гармоничное существо, при этом огромное значение имеет симметрия правой и левой половин тела. Малейшая неравномерность в этой симметрии – и страдает позвоночник. Неравномерность сводов правой и левой стоп, разная длина ног, перекос таза, который должен стоять симметрично из-за вертикального положения туловища в пространстве, – и образуется компенсаторное искривление в сторону в поясничном отделе позвоночника, т е. постепенно формируется сколиотическая болезнь. 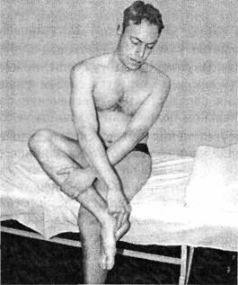 Рис. 5. Самомассаж стопы при усталости ног Хождение босиком – самый лучший способ укрепления всех тканей стопы. Особенно полезно ходить по песку, повторяющему все формы подошвы и свода стопы. Если такой возможности нет, то рекомендуется утром после сна и вечером после работы ходить по квартире босиком. На стопе имеются активные точки, стимулирующие работу внутренних органов и тканей человеческого организма. При необходимости долго стоять рекомендуется: • менять позу примерно каждые 10 мин; • опираться по очереди на каждую ногу, чтобы вес тела на них приходился попеременно; • менять положение ног – ходить на месте, поочередно двигать ногами, перенося тяжесть тела с пяток на носки. При усталости ног рекомендуется следующее упражнение. КАК СНЯТЬ УСТАЛОСТЬ НОГЗаложить ногу на ногу, средним пальцем руки выполнять медленные круговые вращательные движения против часовой стрелки (по типу вкручивания шурупа) в точке на внутреннем своде стопы, как показано на рис. 5. «Вкручивание» проводить в течении 1-1,5 мин, перерыв 1-2 мин, повторить 3-6 раз. БЕГ НАМ ДОБАВЛЯЕТ КИЛОГРАММЫБег вызывает сильное сотрясение организма. В каждом беговом шаге существует фаза полета, когда обе ноги не касаются земли и тело как бы парит в воздухе. Когда одна нога приземляется, на нее приходится нагрузка, в 5 раз превышающая вес тела. Если человек весит 75 кг, то нагрузка на стопу при приземлении составит 315 кг! С каждым шагом позвоночник «швыряется» вверх так, словно растягивается гармошка, напрягаются ахилловы сухожилия, мышцы лодыжек, другие связки и сухожилия, огромная нагрузка падает и на коленные суставы. Поэтому бегать мы рекомендуем способом спортивной ходьбы, при котором нагрузка веса человеческого тела равномерно распределяется на пятки и носки (рис. 6, 7). Если ритмичные движения полезны для сосудов («бег ради жизни»), то в суставах человека очень быстро наступают дегенеративные изменения. Мы не так давно наблюдали пациента, который обратился к врачу своей поликлиники с жалобами на боли в шейном отделе позвоночника. Врач ошибочно рекомендовал больному упражнения на сгибание и разгибание шеи с гантелями весом 2 кг! Через 2 года таких упражнения на повторной рентгенограмме при обращении уже в нашу клинику отмечалось полное исчезновение одного из межпозвонковых дисков в нижнешейном отделе позвоночника. Это хорошо подтверждает тот факт, что хрящи в человеческом организме быстро изнашиваются. Отсюда такая большая распространенность артрозов коленных и тазобедренных суставов. 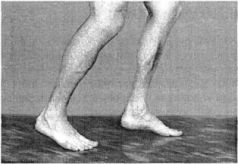 Рис. 6. Бег на носочках 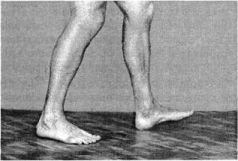 Рис. 7. Бег способом спортивной ходьбы О ВРЕДЕ НАКЛОНОВ ВПЕРЕДЧеловеческий организм как биологическая машина не имеет аналогов в животном мире Земли. Но и в этом совершенном аппарате имеются слабые места, и при неправильных, нефизиологичных движениях может произойти «поломка». Например к нефункциональным, антифизиологическим движениям относятся вращение и сгибание туловища вперед в поясничном отделе позвоночника. В выпрямленном положении вращение в каждом двигательном сегменте поясничного отдела позвоночника осуществляется только на 1°. Увеличение угла вращения более чем до 8-10° возможно только в сочетании с боковым наклоном, наклоном вперед и назад. Поэтому неловкое превышения угла вращения моментально ведет к скручиванию межпозвонкового диска, трещинам и грыжам! Особенно часто это происходит при вращательных движениях во время занятий шейпингом. Сзади и спереди позвоночник человека плотно прикрыт задней и передней продольными связками – мощными соединительнотканными тяжами, препятствующими выпадению межпозвонкового диска при его разрушении. В нижнепоясничном отделе на уровне IV и V поясничных позвонков задняя продольная связка раздваивается и не закрывает два боковых и срединную части межпозвонковых дисков, поэтому на этих уровнях наиболее часто образуются трещины, возникают межпозвонковые грыжи, которые могут появиться даже при обычном резком форсированном наклоне туловища вперед или некоординированном движении. Особенно опасны статические повороты на 15-45° без дополнительной опоры, поэтому часто появление боли и «прострелы» возникают во время чистки зубов или замене спущенного колеса. Чтобы снять нагрузку с поясничного отдела позвоночника, чистить зубы надо, не сгибая позвоночник (рис. 8, 9). Для откручивания болтов у колеса автомобиля необходимо присесть на корточки, не сгибая туловище в пояснице (рис. 10, 11). КАК ПРАВИЛЬНО ПОДНИМАТЬ ПРЕДМЕТЫ С ПОЛАНагрузка на межпозвонковые диски в поясничном отделе позвоночника увеличивается в 10 раз при поднимании предметов с пола за счет сгибания в поясничном отделе позвоночника. При поднимании смоченной водой половой тряпки весом 2-3 кг нагрузка на поясничные межпозвонковые диски увеличивается до 4,0-6,0кг, поэтому поднимать предметы с пола рекомендуется за счет сгибания в коленных суставах или опираясь коленом о пол (рис. 12, 13, 14, 15). КАК ПРАВИЛЬНО ПОДНИМАТЬ И ПЕРЕМЕЩАТЬ ТЯЖЕСТИМежпозвонковый диск в поясничном отделе позвоночника выдерживает нагрузку 420 кг/см2. А это значит, что каждый здоровый человек без вреда для своего здоровья мог бы приподнять и переставить легковой автомобиль! Но вопрос в том, как он это сделает. Если согнет ноги в коленных суставах и не сгибая поясницу их разогнет, переставляя машину, ничего плохого не произойдет. Если же приподнимет машину за счет сгибания и разгибания в пояснице – в межпозвонковом диске произойдет поломка. При сгибании нагрузка на межпозвонковый диск в поясничном отделе позвоночника возрастает в 20 раз.  Рис.8 Правильное положение позвоночника при чистке зубов  Рис.9 Неправильное положение позвоночника при чистке зубов  Рис.10 Правильное положение тела при откручивании гаек колеса  Рис. 11. Неправильное положение тела при откручивании гаек колеса 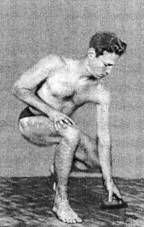 Рис. 12. Неправильное поднимание предметов с пола  Рис. 13. Неправильное поднимание предметов с пола  Рис. 14. Особенно опасное для поясничного отдела позвоночника поднимание предметов с пола 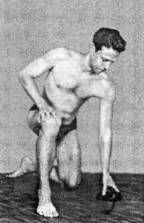 Рис. 15. Правильное поднимание предметов с пола Следует выполнять следующие рекомендации: • поднимая что-либо тяжелое, следует сгибать ноги в коленных суставах, а не спину (рис. 16, 17, 18); • груз безопаснее держать как можно ближе к себе– при таком способе действия нагрузка на позвоночник самая незначительная; • тяжелую ношу рекомендуется не носить в одной руке, особенно на большие расстояния, чтобы не перегружать позвоночник, – надо разделить груз и нести его в обеих руках (рис. 19, 20); • недопустимо при переноске тяжестей резко сгибаться вперед или разгибаться назад; • поднимая тяжести, избегайте поворотов туловища (рис. 16), поскольку такое сочетание движений – одна из распространенных причин «прострелов»; • при отсутствии изгиба назад в грудном отделе позвоночника (кифоза) носить рюкзак на спине не рекомендуется; • поднимать и переносить грузы одному или вдвоем целесообразно с использованием подручных средств– носилки, тачка или тележка помогают избежать вредных перегрузок позвоночника.   Рис. 16, 17. Неправильное поднимание тяжестей  Рис. 18. Правильное поднимание тяжестей  Рис. 19. Правильное ношение тяжестей  Рис. 20. Неправильное ношение тяжестей ношение тяжестей ТРАГЕДИЯ ПО НЕДОМЫСЛИЮ: ПАРАЛИЧ ЗАНЕМЕВШЕЙ РУКИПри длительной работе с поднятыми кверху руками или при сне на животе с рукой, заложенной за голову, в нормальных физиологических условиях происходит сдавление передней лестничной мышцей подключичной артерии и нижней части плечевого сплетения. Человек проспал несколько часов с рукой, заложенной за голову, утром проснулся– кисть не двигается, произошел паралич. 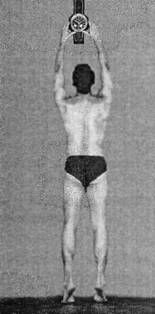 Рис. 21. Неправильное положение при работе с высоко расположенными предметами  Рис. 22. Правильное положение при работе с высоко расположенными предметами Для того, чтобы не травмировать сосудисто-нервный пучок подключичной артерии и не сдавить нижнюю часть плечевого сплетения, не рекомендуется проводить работу с высоко поднятыми руками. При необходимости высоко над головой повесить полку или часы удобнее встать на устойчивую скамеечку или стул. Это даст возможность не поднимать груз выше уровня плеч (рис. 21, 22). НОЧЬ ВЕЗ БОЛИ: КАК ПРОСНУТЬСЯ ЗДОРОВЫМКакой-то умник лет 60 назад продекларировал, что полезно спать на твердом, а еще лучше на доске. И теперь все повторяют его слова. Но спиралевидная форма позвоночника от твердой постели прогибается и приближается по форме к бетонному столбу. Кроме того, нарушается циркуляция крови вследствие выжимания ее из сосудов в месте прилегания туловища к постели. Через 1,5-2 часа сна человек чувствует онемение и «мурашки» в той части туловища, которая расположена на твердой части постели. А ведь если спать, соблюдая определенные правила, вы сможете не только избавиться от боли, но и помочь организму восстановить и приумножить жизненные силы во время сна! Поэтому лежать и спать мы рекомендуем следующим образом: • спать нужно на полужесткой постели: внизу – твердый деревянный щит, сверху – мягкая часть высотой не менее 15-18 см, т е. 2-3 новых ватных матраца – не все ортопедические матрацы обладают такими качествами; • при болях в позвоночнике часто бывает трудно спать лежа на животе, однако, привыкнув к этой позе, трудно найти другую, более удобную; можно использовать подушку, положив ее под живот – это обеспечивает выпрямление изгиба вперед в поясничном отделе позвоночника и иногда может уменьшить болевые ощущения; • при отдаче боли в ногу рекомендуется под коленный сустав подкладывать валик из полотенца; • в некоторых случаях удобно спать на боку, положив одну ногу на другую, а руку под голову – эта поза подходит большинству людей, страдающих от болей в спине; • читая лежа, необходимо стараться не сгибать сильно шею – лучше устроиться в постели полусидя, чтобы нагрузка на шейные позвонки была минимальной; • выбраться из постели, не причиняя себе боли, в острый период заболевания бывает трудно, поэтому рекомендуется облегчить эту процедуру – сначала повернуться на бок, затем подвинуться как можно ближе к краю постели и осторожно опускать ноги на пол, одновременно опираясь на кушетку локтем руки, а вставать следует, не наклоняя сильно верхнюю часть туловища вперед; • голова во время сна должна находиться на прямоугольной мягкой или ортопедической подушке так, чтобы плечо лежало на кушетке, а подушка заполняла расстояние между плечом и головой; • в положении лежа на боку голова должна находиться параллельно кушетке. ОСОБО ОПАСНЫЕ ПОЛОЖЕНИЯ ТЕЛА ВО СНЕНи в коем случае нельзя спать на различных валиках– это может привести к боковому наклону шейного отдела позвоночника и часто к сдавливанию сосудисто-нервного пучка позвоночной артерии со всеми вытекающими последствиями! 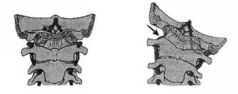 Рис. 23. Сдавливание позвоночной артерии в шейно-затылочном суставе при наклоне головы в сторону В верхнешейном отделе позвоночника, через который проходит позвоночная артерия, в нормальных физиологических условиях при повороте головы в сторону происходит сдавливание противоположной позвоночной артерии, при наклоне головы в сторону – позвоночной артерии с этой же стороны, при наклоне головы назад – обеих позвоночных артерий (рис. 23). Это влечет за собой уменьшение кровотока в позвоночных артериях, которое у здоровых людей является тренирующим фактором, а у больных вызывает симптомы ишемии головного мозга. На животе вредно спать, так как в этом положении голова повернута. Такая поза может быть рекомендована только в период острых болей в позвоночнике. Опасно также спать на животе с рукой заложенной за голову, так как происходит сдавливание передней лестничной мышцей подключичной артерии и нижней части плечевого сплетения. Большое количество смертельных исходов, инфарктов мозга и сердца происходит в 4-5 часов утра во сне, когда на фоне уже имеющихся неблагоприятных факторов (атеросклероз, повышение артериального давления и т п.) еще больше ухудшается кровоснабжение мозга из-за неправильного положения в постели во время сна. ОСТОРОЖНО, ХРАП!Храп во время сна возникает в результате того, что ткань на задней части горла во время сна расслабляется и при вдохе начинает вибрировать. Этот эффект очень сходен с игрой на духовых инструментах. Как правило, храпуны – люди с избыточным весом, среднего возраста. Мужчины храпят чаще, чем женщины. У людей, которые сильно храпят, часто бывают периоды отсутствия храпа, во время которых может останавливаться дыхание! Человек в течении какого-то времени буквально перестает дышать – это состояние, называемое в медицине «приступы апноэ». Во время остановки дыхания может наступить коллапс, нарушение мозгового или сердечного кровообращения, смертельный исход. Если вы храпите так, что вас слышно в соседних комнатах, необходимо срочно обратиться к врачу. В настоящее время имеются сотни «противохрапных» приборов, избавляющих пациентов от храпа. В случае их неэффективности иногда требуется оперативное вмешательство. Храп усиливают простуда, аллергия, алкоголь, снотворные, принимаемые на ночь. У умеренных храпунов храп появляется только на спине, для них рекомендуется вшить в пижаму на спине резиновый теннисный мячик. На нем лежать неудобно, поэтому человек будет вынужден перевернуться на бок. Большое значение имеет правильное положение подушки. Шейный отдел позвоночника во время сна должен быть ровным! УТРО БЕЗ ЗАРЯДКИ-ЛУЧШИЙ РЕЦЕПТ БОДРОСТИВсе люди по своим психофизиологическим характеристикам разделяются на «жаворонков», которые вечером рано засыпают и утром рано встают, и «сов», ведущих активный образ жизни вечером, а утром с большим трудом поднимающихся с постели. Это связано с различием психофизических характеристик и биологических ритмов у разных людей, сложившихся от рождения и закрепленных в процессе последующей жизни. Их нарушение ведет к стрессовой ситуации для человеческого организма, а затем к болезни. И «жаворонкам» и «совам» ни в коем случае не стоит вскакивать с постели и делать сразу физические упражнения – это нарушает физиологические ритмы человеческого организма. Еще вреднее после зарядки бросаться под ледяной душ. Организм от этого испытывает стресс, и после кратковременного искусственного подъема сил у человека начинается спад активности, а при частом повторении – даже депрессия. Для того, чтобы получить настоящий заряд бодрости, из постели лучше вставать не раньше 8-9 часов утра, медленно-медленно, полежав еще 6-15 минут, во время которых несколько раз потянуться, подняв руки вверх и вытянув стопы, подумав о том, какой предстоит прекрасный день. Спать рекомендуется не менее 9-11 часов, за 8 часов не расслабляются мышцы. Поговорка «Кто рано встает, тому Бог дает» не выдерживает критики. «Совам» какие-либо физические упражнения рекомендуется делать не раньше 4-5 часов вечера, «жаворонкам» лучше выбрать для этого дневное время. Начинать лечебную физкультуру следует с самых простых упражнений, затем можно переходить к более сложным. Главным правилом в занятиях лечебной гимнастикой должно быть соответствие выбираемого комплекса его назначению. Иногда больной сам выбирает подходящие для себя упражнения, руководствуясь отсутствием чувства дискомфорта и болевых ощущений при занятиях. Если больной отмечает, что упражнение приносит пользу, он должен включить его в комплекс. Занятия физкультурой не должны быть сопряжены с болью и, особенно, с ее усилением. Сначала тренировки могут сопровождаться некоторыми болевыми ощущениями, которые должны постепенно ослабевать. Через 2-3 занятия организм привыкнет к нагрузкам, и выполнять упражнения будет легче. Однако, следует помнить, что боль – это сигнал опасности, которым нельзя пренебрегать. Начинать следует всегда очень осторожно, избегая размашистых движений и больших усилий. Набирать амплитуду и динамику движений нужно постепенно. Важно постоянно контролировать ход занятий, чтобы избежать неприятных неожиданностей в виде боли или иного сюрприза. ФАКТОРЫ, ВЫЗЫВАЮЩИЕ ЗАБОЛЕВАНИЯ ПОЗВОНОЧНИКАВ процессе воспроизводства человеческих поколений на протяжении многих веков накапливались изменения в передаче признаков (в специальной литературе они называются мутациями), которые также передаются по наследству. Часть людей рождается с недоразвитием костной системы – с аномалиями, отсутствием каких-то суставных отростков, их неправильным расположением и т п. Эти врожденные изменения являются первопричиной появления заболеваний позвоночника и осложнений в раннем периоде жизни. Наги человеческий способ появления на свет – не подарок. По данным специальной литературы, 80-90% детей при рождении получают травматическое воздействие на позвоночник. Прохождение по родовым путям, сильное сжатие, возможные ошибки акушерки – все это «откладывается» на костной системе и спустя некоторое время проявляется. Лишь 10% новорожденных после всех этих испытаний остаются нормальными в области спины! Страдают во время прохождения по родовым путям сочленение черепа с I позвонком при головном прилежании, которое как раз и определяет статику всей последующей жизни. А при ягодичном прилежании страдает сочленение крестца с тазовой костью, которое тоже определяет статику человеческого организма, когда ребенок начинает ходить. В этом сочленении образуется функциональное ограничение подвижности (в специальной литературе оно называется функциональной блокадой сустава). До 40-45% детей рождаются с небольшой анатомической разницей в длине ног (3-7 мм), а до 40% ее получают в результате несимметричного развития мускулатуры правой и левой половины туловища. По статистике 90-95% наших детей имеют разную длину ног. Глазу это не заметно, но для скелета беда большая! Таз с точки зрения прямохождения в условиях притяжения Земли должен располагаться строго симметрично. При разной длине ног в пояснице вначале образуется искривление в сторону. А если разница большая, то и в грудном отделе образуется искривление в противоположную сторону – S-образный грудо-поясничный сколиоз. А сколиоз – это боковое искривление позвоночника, ведущее к раннему появлению тяжелых осложнений: к 20-25 годам очень вероятно возникновение грыж межпозвонковых дисков, которым «положено» появляться никак не раньше пятидесяти, смещаются внутренние органы и начинаются их заболевания – астматические бронхиты, гастриты, панкреатиты, колиты и др. Если ребенок попадает к нам с разной длиной ног, мы ставим стельку под короткую ногу с целью выравнивания таза. Толщину и размер стельки определяет специалист. Любая самодеятельность здесь чревата необратимыми последствиями! А родители должны проследить за тем, чтобы стелька попала в каждую пару обуви, в которой ребенок ходит, иначе все это не имеет смысла. При постоянном ношении стелек до 19 лет и применении лечебных методов выравнивания дуг сколиоза можно исправить перекос таза, вызванный разной длиной ног. Если ребенок поставлен на стельки в 13, он должен проносить их 6-7 лет, т е. до 19-20 лет, когда окончательно окостеневает скелет, и лечение сколиоза становится бессмысленным. Когда приносите ребенка из роддома, помните – в ваших руках его жизнь и здоровье! Постель, в которой малыш проводит все свое время, должна быть достаточно жесткой, не прогибаться и не провисать. Когда ребеночек пойдет, матрац следует поменять на более мягкий. Часто молодые родители бывают невнимательны и неловко поднимают малыша, еще не держащего головку. Любые незапрограммированные природой нагрузки на скелет и на голову ребенка негативно повлияют на шейный отдел позвоночника. Так что, пожалуйста, поддерживайте крошку под головку очень бережно! Родители должны помнить, что любая травма головы и сотрясение мозга вызывают функциональные ограничения пассивной подвижности позвоночника. Особенно опасны падения ребенка навзничь, головой вниз. Нельзя оставлять без внимания малыша ни на минуту – это обязанность родителей. Необходимо помнить, что любые травмы, даже переломы руки, наложение лангетки, гипса увеличивают нагрузку на скелет во много раз и, соответственно, «переутомляют» позвоночник, нередко приводя к образованию трещин дисков и болезням позвоночника. Когда ребенок начинает ходить, у него формируются физиологические изгибы в позвоночнике. В норме их два: вперед в шейном и поясничном отделах и назад в грудном и крестцово-копчиковом отделах. Эти изгибы формируют уникальную спиралевидную форму позвоночника, благодаря которой он выдерживает в 18 раз больше веса, чем бетонный столб такой же толщины. Представляете, как мудро все устроено! Провели эксперимент: спиралевидный позвоночный столб выдержал 18 тонн нагрузки, а бетонный сломался при 1 тонне! К сожалению, эти прекрасные исходные данные, заложенные природой, работают так не всегда. Мы имеем весьма печальную статистику – в результате многократных исследований было установлено, что сегодня человечество дефектно в этом вопросе. Расплачиваясь за прямохождение, наша популяция пришла к тому, что 90-96% людей имеют сглаженные физиологические изгибы, а 6-10%, наоборот, чрезмерно увеличенные изгибы, а это уже первая стадия болезни позвоночника. Если бы мы продолжали бегать на четвереньках – ничего бы не было. А так, встали на ноги – и незапрограммированные на продольные нагрузки хрящи и позвонки стали сдавать, выходить из строя. Недавно мы провели врачебный осмотр в одной языковой спецшколе. У 98% учеников с первого по десятый класс обнаружились сколиозы, требующие незамедлительной коррекции. Для всех этих школьников необходимы индивидуальные комплексы физкультуры и лечебной гимнастики. До 19 лет многое можно у ребенка поправить, и он войдет во взрослую жизнь без осложнений. Сегодня в школе существует немало негативного. Причины многих болезней – в школьном расписании, бессмысленных нагрузках, психологически неприятном фоне, бестолковой организации и многом другом. Уже имеющиеся неполадки позвоночника в школе «крепнут», приводя к серьезным проблемам. Безобразная школьная мебель, несомненно, приводит к нарушениям осанки. Возмутительно заставлять сидеть детей за партой 40-45 минут неподвижно, особенно в первых классах! Возникает напряжение мышц спины и шеи, снижается вентиляция легких, и там легко возникают воспалительные процессы. Неприятностей можно избежать, если делать чаще перерывы, давая детям возможность встать, размяться, подвигаться. Вместо этого школьников, уже отсидевших свой урок за партой, на переменах ставят вдоль стен, запрещая бегать и прыгать. Скажете дисциплина, а я скажу – преступление! И хорошо, что многие «оболтусы», словно повинуясь могучему инстинкту, все-таки вертятся на уроках и, получая замечания, а порой и тумаки, находят любой повод, чтобы спасти себя от неподвижности. И правильно делают! Учителю следует объяснить, что дети должны двигаться, когда им необходимо, – тем самым они интуитивно проводят профилактику многих болезней. Ребенок должен набирать свою физическую активность любыми путями, а если ему мешать, то активность эта как раз и выльется в хулиганство и шалости. Поэтому уроки с точки зрения здоровья должны быть по 20-30 минут в зависимости от возраста, а на переменах необходимо давать ученикам возможность «побеситься». Мамы часто доводят своих детей до бешенства, постоянно призывая их «не сутулиться, выпрямить спину». Обычно такая забота ни к чему, кроме невроза, не приводит. Постоянный стресс, вынужденные неудобные положения, дискомфорт в позвоночнике заставляют ребенка искать удобную позу, вертеться и даже горбиться, чтобы «разгрузить» позвоночник. Дети интуитивно ищут правильное положение, при котором им удобно, комфортно, и находят его порой в весьма экстравагантных позах. Надо оставить ребенка в покое, не одергивать его постоянно, тем более публично, дать свободу движений и не ругать за непоседливость. Что важнее – публично безукоризненный статный страдалец или здоровый, бодрый, пусть даже немного сутулый человек? Представьте, ребенок сидит и делает уроки. Тут подходит мама со своим обычным: «не горбись», хлопает по спине. Послушный ребенок застывает в неудобной, нефизиологичной для него позе. Через некоторое время появляются боли, мышцы деревенеют, голова начинает плохо работать. Ребенку хочется прилечь, и наплевать ему на завтрашнюю контрольную по математике. Вот они, мамины тревоги! Может, у этого ребенка сглажен позвоночник в грудном отделе, и он вынужден искать приемлемую в этом случае позу. А если есть дуга сколиоза, он и ее выпрямляет заодно. Природа всегда сама правильно подсказывает нужную разгружающую позу, учит снимать дискомфорт. Между прочим, следует иметь в виду, что, по классификации некоторых авторов, сглаженность или увеличение физиологических изгибов – это I стадия остеохондроза позвоночника! ОСТЕОХОНДРОЗ И ГРЫЖИ МЕЖПОЗВОНКОВЫХ ДИСКОВ: ОПЕРАЦИИ МОЖНО ИЗБЕЖАТЬПозвоночник состоит из тел позвонков с дугоотростчатыми суставами и эластических прослоек между ними – межпозвонковых дисков. Два позвонка с дугоотростчатыми суставами и межпозвонковым диском в совокупности с окружающими их мышцами и связками называются двигательным сегментом позвоночника. Межпозвонковый диск состоит из сухожильного кольца со спирально скрученными волокнами, желатинозного содержимого и пульпозного ядра, которое, как ртутный шарик, подстраивается под центр тяжести. При образовании в результате разных причин функциональных ограничений пассивной подвижности (функциональных блокад) в каких-то двигательных сегментах позвоночника возникает неподвижность в дугоотростчатых суставах, пульпозное ядро не может подстраиваться под центр тяжести, смещаясь в задние, передние или боковые части межпозвонкового диска, увеличивая давление в этих отделах на сухожильное кольцо. В ответ на давление сухожильное кольцо на I этапе благодаря спиралевидной форме волокон скручивается. Строение межпозвонкового диска с его спиралевидным сухожильным кольцом использовали инженеры в капсуле для обезвреживания взрывных устройств, заменив, естественно, сухожилия на металлические пластины. Сила взрыва гасится в этой конструкции, не причиняя вреда окружающим. Несмотря на огромную устойчивость межпозвонкового диска к внутридисковому давлению, предусмотренную природой, в сухожильном кольце с течением долгого времени при наличии функциональной блокады постепенно возникают трещины, называемые в обыденной жизни остеохондрозом позвоночника. Трещины сухожильного кольца вызывают боль местного характера– в шее, пояснице, грудном отделе позвоночника. Иногда может возникнуть «прострел» – невозможность повернуть голову или какую-то часть туловища в сторону. В специальной литературе это называется цервикалгия, люмбалгия, дорсалгия, возникающие на фоне остеохондроза позвоночника. В дальнейшем постепенно содержимое межпозвонкового диска проникает в трещины. Это сопровождается воспалительной реакцией, и образуются небольшие (1-2 мм) выпячивания (на начальном этапе чаще всего сзади), которые раздражают заднюю продольную связку. Возникает боль с иррадиацией в ногу или руку. Боль может быть ноющего, распирающего, но чаще всего стреляющего характера при определенном положении туловища. Боль, возникающая в результате выпячиваний диска с иррадиацией в руку или ногу возникает, когда межпозвонковый диск разрушен на 2/3, и является осложнением остеохондроза позвоночника. «Боль – это сторожевой пес здоровья». Как SOS с тонущего корабля: примите меры, примите меры! Но человек их не принимает, надеясь, что пройдет, продолжает заниматься физическим трудом и физкультурой. Чтобы снять боль, еще пойдет в баньку попариться, не зная, что механизм клинических проявлений осложнений остеохондроза позвоночника – сосудистый. В венах позвоночника нет венозных клапанов. Там, где появляется ограничение функциональной подвижности, моментально возникает застой венозной крови, поэтому любой приток артериальной крови приведет к обострению заболевания. В этот период противопоказаны тепловые, электрические процедуры, массаж, даже местные растирания. А обострение заболевания приводит к увеличению грыжевого выпячивания до 4-5 мм, иногда больше, лавинообразно увеличивается отек окружающей ткани, сдавливается нерв или сосуд, возникает резкая нестерпимая боль с иррадиацией в руку или ногу. Интенсивность боли такая, что больному кажется, что нерв положили на наковальню и бьют по нему молотком. Такая боль очень трудно купируется медикаментозно, больной изматывается физически и психологически. Абсолютная беспомощность в бытовом плане (невозможно самостоятельно не только встать с постели, но и повернуться в кровати), усиление боли при любом неловком движении и бессонные ночи – все это приводит к госпитализации, и чтобы избавиться от этого человек соглашается на оперативное вмешательство. При поражении корешка между I и II крестцовыми позвонками боли отдают в пах, по задней или внутренней поверхности бедра в подколенную ямку, усиливаются при наклонах туловища в больную сторону, вперед или назад. При прощупывании может выявляться болезненность подвздошного гребня и паховой связки на стороне поражения. Отмечается напряжение мышц бедра с внутренней стороны с соответствующей симптоматикой. Для того, чтобы заподозрить у себя грыжевое выпячивание в поясничном отделе позвоночника, надо знать его характерные признаки. Характерные признаки– это боль с иррадиацией по «лампасу». При поражении корешка между V поясничным и I крестцовым позвонками боли от поясницы и ягодицы иррадиируют по наружно-заднему краю бедра, наружному краю голени до наружного края стопы и мизинца. Больному трудно встать на носок больной ноги. Чувствительные нарушения проявляются в виде онемений, повышенной или пониженной чувствительности в описанной зоне. Может определяться гипотония и снижение мышечной силы в трехглавой мышце голени, сгибателях пальцев стопы. При поражении корешка между IV и V поясничными позвонками боли отдают от поясницы в ягодицу, по наружному краю бедра, передне-наружной поверхности голени до внутреннего края стопы и большого пальца. Больному трудно встать на пятку с разогнутой стопой. Может отмечаться снижение мышечной силы и гипотония передней большеберцовой мышцы, длинного разгибателя большого пальца стопы. Поражение корешка между III и IV поясничными позвонками встречается реже, чем других поясничных корешков. Боли обычно не такие резкие, но с оттенком жжения, распирания и иррадиируют по внутренне-передним отделам бедра до колена и ниже, не распространяясь до самой стопы. Боли могут быть связаны с натяжением корешка в результате сдавления соседнего корешка. Могут наблюдаться слабость и гипотония в четырехглавой мышце бедра. Корешковые синдромы при грыжах межпозвонковых дисков перечислены в таблице 1. 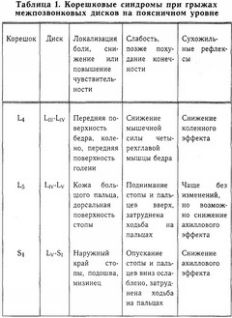 Широкое распространение как в нашей стране так и за рубежом получили хирургические методы лечения дискогенной болезни. Операция казалась оправданной в любом случае, так как в основе заболевания лежит межпозвонковая грыжа, которую удаляют, разрешая «дискорадикулярный конфликт». Однако, по данным литературы, ученые, изучавшие ближайшие и отдаленные последствия оперативного вмешательства по поводу межпозвоночных грыж: поясничного отдела позвоночника, регистрируют болевой синдром и после операции в 72,9% случаев. Среди причин инвалидности неврологических больных в Белоруссии пояснично-крестцовый радикулит занимает второе место, причем удельный вес инвалидности II группы достигает 40%. Наиболее часто выпавший диск в поясничном отделе позвоночника сдавливает корешок в позвоночном канале у самой твердой оболочки спинного мозга, срединно. Исключение составляет диск, где в связи с сужением задней продольной связки и наличием по бокам от нее свободного пространства чаще наблюдаются заднебоковые грыжи. Клиническая картина заболевания при срединной грыже позвоночника характеризуется тем, что больной не может разогнуться назад, а в постели принимает положение с приподнятым головным концом туловища и нижними конечностями, согнутыми в коленных и тазобедренных суставах. При ходьбе туловище больного наклонено вперед, иногда до 90°. Клиническая картина заболевания при заднебоковой грыже в поясничном отделе позвоночника характеризуется тем, что у больного резкая боль возникает при попытке наклонить туловище вперед. В постели боль чаще уменьшается в положении больного на животе. При ходьбе больной наклоняет туловище в сторону, иногда до 45°. Не спешите оперироваться! В нашем Центре мануальной терапии разработаны методы безоперационного лечения. Успешно проведено лечение более 60 000 таких тяжелых больных. С помощью определенных лечебных движений (манипуляций) по разработанной нами схеме мы уменьшаем болевой синдром, постепенно восстанавливаем, объем активных и пассивных движений. С течением времени (2-6 лет) диск полностью разрушается, заменяется сначала хрящом, а затем соединительной тканью. Два позвонка срастаются, вышележащие отделы берут на себя функции движения, человек снова может бегать и прыгать. Природа предусмотрела процесс выздоровления– саногенез! А ваша задача – создать для организма условия, в которых он сможет самовосстановиться в оптимально короткие сроки. |
|
||
|
Главная | В избранное | Наш E-MAIL | Прислать материал | Нашёл ошибку | Наверх |
||||
|
|
||||
