|
||||
|
|
Часть II Для пациентов Глава 1 Лазерные коррекции. Роговица и что с ней происходит Лазерные коррекции? А разве их много? Много. Наверное, точного количества видов эксимерлазерной коррекции зрения никто и не знает. Есть такие их названия: ФРК, LASIK, РЕИК, FAREC, LASEK, ELISK, Epi-LASIK, MAGEK. Однако на сегодняшний день применяется в основном ЛАСИК (LASIK), а остальные являются лишь его предшественниками, разновидностями или модификациями. В этой главе я хочу рассказать о технике проведения лазерных коррекций и особенностях некоторых из них. Начнем по порядку. Роговица – окно глаза В первой главе уже были приведены некоторые детали анатомии глаза, имеющие отношение к коррекции зрения. Теперь сконцентрируемся на той части глаза, на которой, собственно говоря, и делают коррекцию. Роговица – самая большая «уменьшающая» линза глаза. Вам, наверное, встречались старики с огромными старыми роговыми очками и настолько толстыми линзами, что и глаз не увидеть. Такие линзы преломляют с силой чуть больше +10 диоптрий. А эта маленькая куполообразная прозрачная пленочка, прикрывающая радужку и зрачок, на самом деле преломляет с силой свыше +40 диоптрий (2/3 преломляющей способности всех оптических сред глаза осуществляется на передней поверхности роговицы). Представляете силу «уменьшения», силу, позволяющую охватить глазами половину горизонта? Есть много способов подкорректировать такую большую оптическую силу такой маленькой линзы. Но чтобы не нарушить ее прозрачность во время коррекции, нужно знать строение роговицы. Слезная пленка Роговица многослойна и не имеет сосудов. Ее поверхность покрывает слезная пленка, и, кроме того, она покрывает слизистые (конъюнктиву) глазного яблока (белок) и внутренней поверхности век. Однако слезная пленка, питая, увлажняя и защищая роговицу, является неотъемлемым условием ее функционирования. В слезной пленке выделяют муциновый, липидный и водянистый слои. Слеза вырабатывается слезными железами, находящимися под верхними веками, за верхним краем орбиты, и множеством микрожелез, находящихся в толще слизистой глазного яблока. Движениями век слеза распределяется по поверхности конъюнктивы и роговицы, а затем утекает через слезные точки (край века с носовой стороны – внутренний угол глаза) и носослезный канал в нос. Слеза, как кровь, питает, увлажняет ткани и удаляет продукты обмена веществ и другой мусор. Именно поэтому, если в глаз попадает маленькая соринка, рекомендуют тереть к носу – по ходу течения слезы. Экскурс в патофизиологию слезы Три факта о слезе. Первый факт. «...Когда не в шутку занемог, он уважать себя заставил...» Долгое время не привлекавшая внимание офтальмологов слеза заставила заметить себя, став причиной широко распространившегося недуга – синдрома сухого глаза. Компьютеры, отопление, кондиционированный воздух и другие признаки комфорта европейской цивилизации привели к резкому завышению требований к объему выработки слезы. Окружающий воздух в помещениях стал суше, поглощенный зрительной работой человек стал реже моргать, бесконечные стрессы разрушили нейрогуморальную регуляцию организма. Всех вредных факторов и не перечесть. Человек, справившись с продуктовым и информационным голодом, приобрел голод слезопродукции. По данным различных исследований, проблемы, связанные с синдромом сухого глаза, в той или иной мере испытывают от 20 до 70 % городских жителей. Проявлениями недостатка слезы могут быть симптомы, присущие больше другим болезням или на которые просто не обращают внимания до определенного момента: покраснение глаз к вечеру, резь при длительном чтении, быстрая утомляемость, кратковременный дискомфорт сразу после пробуждения, непереносимость контактных линз. При появлении у человека вышеперечисленных симптомов имеет смысл обратиться к офтальмологу. Впрочем, сейчас людям, чья работа связана с постоянными зрительными нагрузками в замкнутых помещениях, порой автоматически назначают препараты искусственной слезы (систейн, офтагель и др.) курсами по одному месяцу два раза в год. Не лучший подход, но действенный при легкой степени сухости глаза. При тяжелых формах синдрома сухого глаза существует и более серьезная медикаментозная терапия и даже различные виды оперативного лечения, однако проблема еще далека от решения. Ведь, по сути, слезная пленка совсем незначительно отличается от слюны и секрета, покрывающего волосы и кожу. И именно этот секрет в первую очередь принимает на себя удар изуродованной цивилизацией окружающей среды. Решение вопроса о росте количества заболеваний глаз, кожи, слизистых рта и носа напрямую связано с выработкой средств, нейтрализующих воздействие вредоносного воздуха, отравленной воды, мутировавших микроорганизмов и т. д. Второй факт. Слеза имеет три слоя. Благодаря липидному (жировому) и муциновому (слизь из белковых соединений) слоям слеза не испаряется мгновенно с поверхности глаза и не растекается лужицей, то есть достаточно структурирована. Благодаря относительно длительной задержке слезы на поверхности глаза роговица становится прозрачной, блестящей и почти идеально ровной. Без слезы роговица мутнеет и перестает быть биолинзой. Что такое потерять слезную пленку, чувствовал каждый из нас, когда, например, мыл голову. Моющие средства при попадании в глаза начинают разрушать аналогичные вещества, которые и образуют липидный и муциновый слои слезной пленки. Слезная пленка вымывается из глаза за одну секунду. Нервные окончания, находящиеся на поверхности роговицы, обнажаются, появляется боль. Пока моющее средство не эвакуируется из глаза – слезная пленка не образуется заново. Пока не появится слезная пленка – не пройдет боль. Сейчас стали выпускать шампуни, не раздражающие глаза. У человека появляется время для того, чтобы промыть глаз. Но если не сделать этого вовремя, то появятся всем знакомые симптомы раздражения. Шампунь, не раздражающий глаза в течение 10–15 минут, создать пока невозможно. Третий факт. При наложении на стену штукатурки используют специальный инструмент, выравнивающий поверхность. Таким инструментом, выравнивающим и равномерно распределяющим слезу по поверхности глаза, являются веки. В месте контакта края века с поверхностью глаза, благодаря поверхностному натяжению, образуется «вал» слезной жидкости. Благодаря эластичности века просвет между ним и глазом минимален и везде равномерен. При моргании основной объем слезы, который выделяет слезная железа в верхнем секторе орбиты, распределяется верхним веком по большей части глаза. Излишки стекают на край нижнего века и двигаются к внутреннему углу глаза, откуда эвакуируются в нос через два слезных канальца. С возрастом эластичность века и тонус его мышц меняется. У некоторых людей нижнее веко меняет свою форму и положение, что приводит к смещению слезной точки. Она на десятые доли миллиметра смещается внутрь или кнаружи, и слеза начинает литься мимо. Появляется слезотечение. Конечно, механизм возникновения и степень развития слезотечения в зрелом возрасте гораздо более разнообразны. Это тема отдельного разговора. Здесь я хотел показать, насколько тонкий, но при этом, безусловно, важный механизм руководит распределением слезы. Сейчас становятся все более популярными косметические операции на веках. Любое вмешательство изменяет анатомическую структуру века и со временем у очень многих пациентов приводит к постоянному слезотечению, хроническим конъюнктивитам, завороту или вывороту век и так далее. Восстановить этот нежный и нестойкий естественный путь слезы хирургическим путем почти невозможно. Поэтому стоит много раз подумать, прежде чем соглашаться на косметические операции на веках. Эпителий Поверхность роговицы, находящаяся под слезной пленкой, состоит из эпителия – ткани, которая выстилает практически все поверхности полых органов изнутри и снаружи. Эпителий каждого органа имеет свои особенности. У роговицы он, конечно, прозрачный и состоит из трех слоев: плоского (2–3 слоя клеток), кубического (2–3 слоя клеток) и базального (один слой клеток). Клетки эпителия способны быстро мигрировать и размножаться. Основные функции эпителия – защита от микротравм и инфекции, а также ранозаживление. Нервы Под эпителием находится много нервов, субэпителиальных нервных волокон, что делает роговицу очень чувствительной. При малейшем касании, угрожающем травмой глазу, нервы шлют мгновенный сигнал в мозг. Последний дает сигнал векам, которые смыкаются, – самый сильный инструмент защиты глаза. То же самое происходит и когда большинство слезной пленки утекает в нос. Роговица подсыхает, нервы реагируют на это, и веки опять моргают, восстанавливая нужную толщину слезной пленки, смачивают роговицу. Боуменова мембрана Под нервами находится эластичная и плотная боуменова мембрана. Этот скелет, каркас роговицы, защищает от мелких травм ее глубокие слои и сохраняет постоянной кривизну ее купола. Поэтому все операции по изменению кривизны роговицы, не разрушающие опорную способность боуменовой мембраны, в отдаленные сроки часто сопровождались частичным или полным исчезновением полученного результата. Под мембраной также есть суббазальное сплетение нервных волокон, соединенное с субэпителиальными через микроотверстия боуменовой мембраны. Строма Дальше идет строма роговицы, составляющая больше 95 % толщины роговицы. Строма – огромное количество соединительнотканных пластинок с небольшими «вкраплениями» клеток и нервов. Собственно, это и есть тело линзы, а все остальные слои – одежда. Из соединительной ткани состоят все связки в организме. Она соединяет органы, мышцы, кости. Ткань очень прочная и эластичная, и только в строме прозрачная. В строме также есть единичные нервные стволы. Десцеметова мембрана Очень тонкая, эластичная и нежная мембрана. Собственно основа, фундамент для следующего слоя. Однако является неплохой защитой стромы от инфекции и воспаления, идущего из структур глаза. И прекрасный индикатор такого воспаления для офтальмолога. Увидев складки дисцеметовой мембраны в микроскоп, врач сразу же задумается о возможности внутриглазного воспаления или давления. А также отека роговицы, связанного с другой причиной. Эндотелий Последний слой роговицы тоже эпителий, только внутренний и поэтому не похожий на другие виды эпителия. Он состоит из одного слоя шестигранных клеток. Чаще всего его называют эндотелий. Главная его функция – насос. Из внутриглазной жидкости он откачивает воду с солями, постоянно регулируя водно-солевой баланс роговицы. К сожалению, он не может восстанавливаться. В случае его повреждения происходит закрытие места дефекта только за счет увеличения размеров эндотелиальных клеток, расположенных рядом. При сильном повреждении эндотелия в ходе внутриглазных операций роговица перенасыщается влагой, отекает и мутнеет. И зрение пропадает. Степень повреждения эндотелия является одним из главных критериев оценки качества полостных операций, проводимых при катаракте. Нормальная работа всех слоев роговицы крайне важна для качества зрения человека. Первый этап лазерных коррекций Для начала изменения свойств роговицы необходимо обеспечить доступ к роговице и обезопасить ее от инфекции. Соответственно воздух очищают с помощью вентиляционной системы со специальными фильтрами и проводят облучение кварцевой лампой. Все поверхности в операционной тщательно моют определенными растворами. Персонал операционной надевает чистую, лучше одноразовую, одежду. Пациент не должен быть в уличной обуви и одежде, шерстяных вещах, желательны одноразовая накидка, бахилы и колпак. Итак, первый этап лазерных коррекций состоит из семи шагов. Шагов может быть больше или меньше, у каждого хирурга и в каждой клинике может быть своя модификация, но основной алгоритм примерно следующий. Пациента заводят в операционную так, чтобы он по незнанию не пересек невидимую границу стерильной зоны вокруг хирурга, операционной сестры и ее операционных столиков. Укладывают на операционный стол, а точнее, на кровать с подголовником, способную двигаться в любом направлении и управляемую через пульт, находящийся у хирурга. В глаза закапывают обезболивающие капли и антибиотики, чтобы уменьшить количество бактерий, всегда находящихся на поверхности слизистой и при достаточном количестве и качестве способных вызвать инфекционные осложнения. В каждой клинике этот этап (как и любой другой) имеет свои особенности. Где-то обезболивающие капли (алкаин, инокаин и др.) начинают капать за 30 мин до коррекции с интервалом в 5 мин и дают успокоительные и обезболивающие таблетки или напитки (настой валерианы или пустырника, новопассит, анальгин и т. д.), а где-то ограничиваются каплями на операционном столе. Пациент может попросить у анестезиолога усилить эту медикаментозную премедикацию, но ни о каком наркозе речи, как правило, не идет. Пациент должен сам контролировать направление своего взгляда и, соответственно, положение глазного яблока. К тому же отключение или спутанность сознания, достигаемые с помощью лекарств, несут с собой риск для жизни, а при лазерной коррекции такого риска нет. И не надо. Обезболивающие капли закапают еще несколько раз во время операции. Кожу вокруг глаз обрабатывают асептическим раствором, опять же, чтоб не допустить инфицирования глаз. На голову и плечи пациента накидывают стерильную салфетку с отверстием для глаза. Двигая операционный стол, хирург устанавливает глаз пациента под операционный микроскоп. На глаз пациента из микроскопа падает яркий, слепящий свет. Без света большей части операции не обойтись, но можно попросить хирурга немного уменьшить яркость света, если у вас выраженная светобоязнь и вам совсем невмоготу. На веки накладывают векорасширитель (блефаростат). Это две проволоки определенной формы, соединенные винтовым или пружинным механизмом. Векорасширитель максимально или почти максимально раскрывает глазную щель и не дает пациенту закрыть глаз. Болезненные ощущения возникают, только если вы стараетесь сжать, закрыть глаза или если ваша глазная щель слишком маленькая, а сам глаз глубоко посажен. Старайтесь во время операции широко открыть глаза и не сжимать их. Однако этот инструмент никогда не приносит такую боль, чтоб человек встал и ушел. Это скорее неприятные ощущения, а не боль. Да и слизистая обезболена анестетиками. На этом заканчивается общий для всех видов лазерной коррекции первый этап и начинаются различия. Фоторефракционная кератэктомия (ФРК, или PRK) Это самый старый метод лазерной коррекции. Сегодня он используется крайне редко. ФРК проводят следующим образом. Сначала удаляют эпителий роговицы лазером или спиртом. Недостаток удаления эпителия лазером (трансэпителиальная ФРК) в том, что пласт эпителия неодинаков по толщине, к периферии роговицы он толще. Лазер удаляет равномерно, и когда в центре роговицы эпителий уже удален, по периферии он еще остается и дальше будет нарушать точность ФРК. Причем разница между толщиной в центре и на периферии у каждого человека своя, и очень трудно ее измерить перед операцией с необходимой точностью. Поэтому используют водный раствор этилового спирта. К поверхности роговицы приставляют стальное кольцо диаметром в 9–10 мм (образуется чаша с эпителием вместо дна и стенками кольца вместо стенок), и в него капают несколько капель спиртового раствора. Через 20–30 с спирт из круга высушивают и сам круг убирают. Глаз промывают водой. Эпителий роговицы пациента отекает,?40 % его клеток умирает и его соединение с боуменовой мембраной сильно ослабевает. Эпителий шпателем (стальной или титановый инструмент, кончик которого по форме напоминает крохотную палочку от эскимо) или тупфером (белая жесткая микрогубка с ровными краями размером с половинку ногтя, способная моментально вбирать в себя огромное количество жидкости, осушая поверхность вокруг себя) несколькими легкими движениями удаляют с роговицы. Обнажившуюся поверхность боуменовой мембраны просушивают тупфером, чтобы влага не уменьшала действие лазера. Свет операционного микроскопа выключают. Просят пациента смотреть в центр световой метки внутри микроскопа. И пациент должен смотреть на эту метку все время работы лазера, иначе эффект коррекции снизится (лазер попадет не туда и не удалит все, что нужно). Глядя через микроскоп, настраивают лазер на оптический центр роговицы (или глаза, но об этом в другой главе) с помощью световых меток. У разных лазеров световые метки разные, но суть их одна. Хирургу нужно получить на поверхности роговицы определенный рисунок световых полос и, двигая микроскоп с помощью джойстика, расположить его в центре. И тогда фокус эксимерного лазера совпадет с поверхностью роговицы. Затем запускают лазер. Эксимерный лазер импульсный и почти невидимый. Поэтому вас будет беспокоить не свет (слабое синеватое или зеленоватое мерцание), а треск и слабый запах горелого мяса. Треск от частых импульсов, удаляющих боуменову мембрану и строму вашей роговицы слой за слоем, микрон за микроном, а запах от попавшего в воздух расщепленного на молекулы вещества. Ничего там не горит. Повышение температуры приведет к помутнению роговицы, поэтому никто вас жечь не может. Длительность работы лазера зависит от степени удаляемого нарушения. Может, пару секунд, а может, больше минуты. Поверхность глаза промывают водой, чтобы удалить остатки испаренного вещества роговицы и обрывки эпителия. Закапывают обезболивающие, противовоспалительные и бактерицидные капли. Снимают векорасширитель. Вот все и закончилось. То есть все началось. Хирурги о ФРК говорят: «10 % хирургии и 90 % долечивания». Так и есть. Обнаженная поверхность стромы без эпителия, как кожа с обширной ссадиной. Пока эпителий не покроет заново поверхность роговицы, в глазу будут беспокоить боли, светобоязнь, слезотечение. И так 3–5 дней. А зрение будет восстанавливаться еще дольше. Но о результатах ФРК мы поговорим ниже. В этой главе только о технике выполнения. Лазерный автоматизированный кератомилез in situ (ЛАЗИК, ЛАСИК или LASIK) ЛАСИК – основной метод лазерной коррекции в мире в настоящее время. По большому счету, ФРК и ЛАСИК – единственные методы коррекции. Остальные методы являются либо модификациями ФРК и ЛАСИК, либо «компромиссом» между ними. Эпителий роговицы не трогают, так как он – залог быстрого заживления. Накладывают на глаз вакуумное кольцо – стальную присоску кольцевидной формы с присоединенной к нему трубочкой. Через трубочку из присоски отсасывается воздух, чтобы создать относительный вакуум. Отсасывает воздух главный аппарат для проведения ЛАСИКа – микрокератом. Это прибор размером с коробку из-под обуви. Его предназначение – срезание поверхностной крышки роговицы. К глазу присоединяют вакуумное кольцо, окружающее роговицу. Глаз четко фиксируется относительно кольца и сдвинуться с места может только с кольцом, в отверстие которого выступает купол роговицы. Затем к кольцу присоединяется головка микрокератома. Это второй инструмент микрокератома и соединяется с ним или шнуром, или тонким шлангом. Головка крепится на турбине, и вместе они имеют вид толстой шариковой ручки с обрубленным концом. Эту «ручку» хирург держит в правой руке, а вакуумное кольцо – в левой. Эта «ручка» нужна, чтобы сформировать крышечку роговицы. Внутри головки есть очень острое одноразовое лезвие. Турбина, соединенная с головкой, может двигать одноразовое лезвие туда-сюда, пилящими движениями. Можно резать роговицу, как хлеб, – пилящими движениями. И тут самое главное – скорость. Одноразовое лезвие делает 15000 пилящих движений в минуту. При такой скорости назвать это срезанием роговицы уже трудно, скорее это отслаивание верхних слоев.  Рис. 3. Схема формирования роговичного лоскута с помощью микрокератома. Иллюстрация с сайта Международного лазерного центра www.optics.ru Итак, головка присоединяется к вакуумному кольцу и по специальным полозьям двигается над куполом роговицы (рис. 3). Срез, или отслаивание (называйте, как хотите), проводится не полностью, у крышечки (роговичного лоскута) остается маленький участок на периферии, соединяющий ее с роговицей (рис. 4).  Рис. 4. Роговичный лоскут сформирован. Иллюстрация с сайта Международного лазерного центра www.optics.ru После формирования роговичного лоскута убирают инструменты микрокератома, затем шпателем откидывают его вбок (рис. 5). Обнажается роговичное ложе, то есть место, на котором лежал лоскут. Это верхние слои стромы роговицы. Ложе осушают тупфером и так же, как и при ФРК, настраивают лазер и испаряют несколько микрон вещества стромы (рис. 6). Потом промывают строму водой и шпателем укладывают лоскут на место. 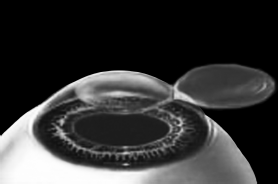 Рис. 5. Роговичный лоскут откинут в сторону. Иллюстрация с сайта Международного лазерного центра www.optics.ru 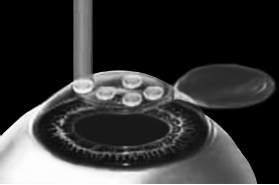 Рис. 6. Луч эксимерного лазера испаряет на роговичном ложе несколько микрон стромы роговицы. Иллюстрация с сайта Международного лазерного центра www.optics.ru Стоит один раз моргнуть и лоскут скомкается и зрения не будет. Его бы пришить на место. Но швы деформируют роговицу. Все проще. Лоскут разглаживают мокрым тупфером, прижимая его ровненько к старому месту (рис. 7 и 8). Только место не старое, с роговичного ложа удалили несколько микрон в виде причудливой ямки (при коррекции близорукости). 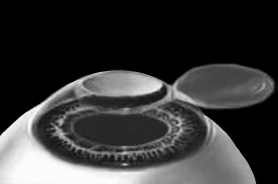 Рис. 7. При коррекции близорукости на роговичном ложе формируется «ямка». Иллюстрация с сайта Международного лазерного центра www.optics.ru 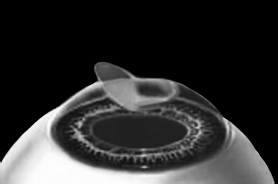 Рис. 8. Роговичный лоскут укладывается на место. Иллюстрация с сайта Международного лазерного центра www.optics.ru Края роговичного лоскута осушают сухим тупфером. Влага, оставшаяся под лоскутом в ямке роговичного ложа, высасывается в тупфер. Лоскут притягивает к ложу, как вакуумную присоску. Вакуумом начали, вакуумом закончили. Ждем, когда закончится приживление лоскута к ложу. Эпителий цел и невредим. А значит, никаких болей. Около трех часов возможны слезотечение и светобоязнь. И все (рис. 9). 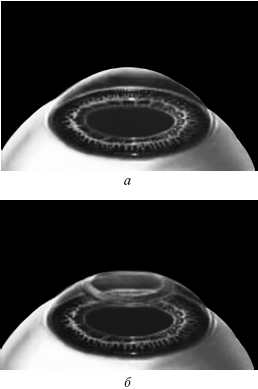 Рис. 9. Форма роговицы до проведения коррекции (а) и после коррекции близорукости (б). Испарение нескольких микрон толщины роговицы привело к уменьшению ее кривизны в центре. Иллюстрация с сайта Международного лазерного центра www.optics.ru Хирурги о ЛАСИКе говорят: «90 % хирургии и 10 % долечивания». Лазерный субэпителиальный кератомилез (LASEK) Модификация ФРК. Чтобы укоротить неприятный послеоперационный период, эпителий, обработанный спиртовым или солевым раствором, отслаивают очень бережно, с помощью специальных инструментов, в виде цельного лоскута. А после испарения эксимерным лазером боуменовой мембраны и нужного количества слоев стромы этот эпителиальный лоскут укладывают обратно и, чтобы он не сместился, прижимают мягкой контактной линзой. Через 3–4 дня эпителий заживает, а благодаря линзе и даже еще не приживленному эпителиальному лоскуту боль и светобоязнь не беспокоят пациента с первых часов после коррекции, а зрение восстанавливается на пару недель быстрее, чем при ФРК. Также одной из модификаций ФРК является MAGEK. Основным отличием от ФРК является применение препарата Митомицин С (Mitomycin-С), который блокирует «слишком быстрое деление клеток» и снижает риск возникновения хейза. Эпи-ЛАСИК (Epi-LASIK) Нечто среднее между ЛАСИК и LASEK. Для отделения эпителия используются не спиртовой или солевой растворы, а специальный аппарат, очень похожий на микрокератом. Аппарат называется эпикератомом. Он отслаивает эпителий вместе с частью боуменовой мембраны в виде лоскута, похожего на лоскут при ЛАСИКе, только гораздо тоньше. После проведения коррекции лоскут также прижимают контактной линзой. Но не поврежденный химическим ожогом эпителиальный лоскут, да еще с остатками боуменовой мембраны, значительно сокращает период заживления и восстановления и снижает другие недостатки ФРК и LASEK, о которых будет сказано ниже. Рефракционный эксимерлазерный интростромальный кератомилез (РЭИК) Разработан и запатентован клиникой «Новый взгляд», когда ее возглавлял В.В. Куренков. РЭИК является модификацией ЛАСИКа. Принципиальных отличий в методиках нет. Внесенные коррективы, по мнению разработчиков, улучшили функциональный эффект и ускорили восстановление зрения пациентов. Так, например, при проведении РЭИКа при осушении роговичного ложа не трогают зону оптического центра, чтобы не изменить его микроструктуру. При откидывании роговичного лоскута его складывают определенным образом, чтобы исключить вероятность деформации, подсыхания и загрязнения остатками испаренного вещества стромы. Введена новая техника промывания роговичного ложа и укладки на место роговичного лоскута без использования тупферов. Использовать брэнд «РЭИК» может только клиника, купившая права на его применение. СуперЛАСИК Этот метод лазерной коррекции появился вследствие развития технических возможностей эксимерных лазеров и диагностической аппаратуры. Под СуперЛАСИКом подразумевается коррекция не только близорукости, дальнозоркости и астигматизма, но и более мелких неровностей роговицы с помощью точечной подачи лазерного луча. Главным постулатом этого метода является то, что при устранении таких локальных (не на всю роговицу) неровностей у определенного процента пациентов можно будет достичь остроты зрения не только 1,0, но и 2,0, и 3,0 и т. д. То есть и 200, и 300 %. Однако вероятность достижения такого суперзрения довольно небольшая и полностью зависит от особенностей строения сетчатки и всего зрительного тракта. Более того, попытка «идеального» выравнивания роговицы у некоторых пациентов приводит к незначительному, но снижению зрения. Точечная подача эксимерного луча незаменима для исправления дефектов лазерной коррекции, других методов коррекции, после операции по установке искусственного хрусталика. Но СуперЛАСИК не нашел своего широкого применения и остался, так же как и РЭИК, раскрученным брендом и удачным средством для рекламной кампании. Другие методы лазерной коррекции тоже являются модификациями двух методов: ФРК и ЛАСИК. Необходимости освещать здесь тонкости проведения каждого из них, на мой взгляд, нет. Глава 2 Обследование перед коррекцией Первый шаг Обследование – это ваш первый шаг к коррекции. Надо позвонить в клинику лазерной коррекции и записаться на прием. А в какую клинику позвонить? Если у вас есть выбор и немного денег, но нет достоверной информации о клиниках, в которые вы можете обратиться, то лучший алгоритм поведения – пройти обследование и выслушать рекомендации сразу в нескольких. А потом, уже частично отталкиваясь от эмоциональной оценки, частично – от тщательности обследования, выбрать понравившуюся клинику. Эта глава поможет вам более-менее объективно оценить тщательность обследования. Правда, в жизни все происходит несколько иначе. Например, друг, знакомый или родственник сказал вам, что в одной клинике его знакомый сделал лазерную коррекцию, и все хорошо получилось, или наоборот. Можно и так выбирать клинику. На самом деле пациент не может объективно выбрать хорошую клинику. Нет таких критериев и способов. И высокая стоимость операции является не гарантией успеха, а лишь признаком хорошего менеджмента. Одно правило безусловно! Опыт. Так, например, хирург, сделавший коррекцию тысяче пациентов (именно 1000 пациентов, а не 1000 коррекций, то есть глаз), справится с любой неприятной ситуацией с наименьшими потерями для вашего зрения. То же касается и аппаратуры. Если аппарат поставили позавчера, то хирург к нему еще не адаптировался. Каким явиться на обследование? Безусловно, одетым и умытым. Однако есть еще несколько нюансов. Не приезжайте за рулем Оговорюсь, что сейчас имеется в виду только предоперационное обследование на лазерную коррекцию зрения. Основные ограничения связаны с необходимостью во время обследования закапать вам лекарства, расширяющие зрачок на сутки. Поэтому вы должны приехать на обследование не за рулем, потому что уехать самостоятельно обратно не получится. И конечно, никаких утомительных зрительных нагрузок в течение 24 часов после обследования. Неизвестно, как среагирует головной мозг именно сегодня на расширение зрачка. Можно упасть в обморок (чтобы это исключить, лучше легко перекусить за 30–60 мин до обследования), а можно и не заметить никаких отклонений. Обычно медикаментозное расширение зрачка сопровождается ухудшением зрения вблизи (читать и писать порой почти невозможно до следующего утра) и плохой переносимостью света, ослеплением (слишком много света попадает в глаза из-за того, что зрачок временно теряет способность суживаться). Ночью за рулем ездить тоже не получится, ведь любое попадание в глаза света фар встречных машин и фонарей может нарушить вашу способность ориентироваться в потоке машин. На сутки придется прервать и подготовку к экзаменам, и ремонт часов, и работу с чертежами, и чтение, и даже набор текста на компьютере слепым десятипальцевым методом. Но есть одна особенность. Многие люди, имеющие близорукость не очень слабой, средней и не очень высокой степени, так же, как и все, при широком зрачке плохо переносят свет, но без очков вблизи видят замечательно. Многие. Но не все. Так что лучше не планируйте обследование накануне лекционного дня. Могут быть проблемы с конспектированием. Что касается времени действия лекарств. Первое – обследование вам сделают за один час. Действие капель проходит в среднем в течение 24 часов. У кого-то раньше, у кого-то позже. Второе – в разных клиниках используют разные капли, некоторые из них расширяют зрачок всего на 3–5 часов (тропикамид, мидриацил, ирифрин 2,5 % и др.), другие – на сутки (цикломед и др.), третьи – на несколько дней (атропин 1 %). Компромиссом может стать двукратное, с интервалом в 20 мин, закапывание цикломеда. Каково оптимальное соотношение достигаемой точности обследования и снижения неудобств для пациента – в каждом конкретном случае решает врач. Снимите контактные линзы! Еще одно ограничение касается тех, кто пользуется контактными линзами. Их ношение часто приводит к отеку поверхности роговицы (эпителия). Отек увеличивает толщину роговицы – главный критерий, который необходимо оценить при проведении обследования. Несоответствие толщины роговицы имеющейся степени близорукости – наиболее частое противопоказание к лазерной коррекции. Измерять толщину роговицы необходимо после того, как глаз отдохнет от ношения мягких контактных линз 7 дней, а от жестких и эластичных контактных линз – 14 дней. За это время отек эпителия спадает, и результаты измерения будут более точными. Если ориентироваться на параметры «отечной» роговицы, то после лазерной коррекции можно не достичь желаемого. Так что надо быть с врачом предельно откровенным и не скрывать ношение линз. Врач сам решит, обязательно именно вам соблюдать 7– или 14-дневный карантин или нет. Можно снять контактные линзы прямо перед обследованием, но тогда толщину роговицы надо будет измерить в следующий раз. Например, в день коррекции. При условии, что вы не будете носить линзы перед коррекцией те самые 7 или 14 дней. Принесите свой офтальмологический архив Это необязательно, но желательно. Принесите с собой все консультационные заключения или выписные эпикризы офтальмологов, медицинскую карту из поликлиники, даже рецепты на очки. Так врачу будет легче определить: прогрессирует ли у вас близорукость и не помешают ли ранее проведенные операции, ранее полученные травмы или ранее перенесенные заболевания провести лазерную коррекцию Второй шаг Если первым шагом считать запись на обследование, то второй шаг – это прийти на него. Начинается обследование с оформления документации и оплаты обследования. К этому нечего добавить. Желательно оставить свой контактный телефон, если вас об этом попросят. Вдруг понадобится дополнительное обследование. Опрос Сбор анамнеза (опрос) очень важен. Говорите правду. И о венерических болезнях в том числе. Не хотите признаваться? Тогда вылечите их. При подтвержденных отрицательных результатах анализа можете не упоминать о том, что было, но уже прошло. Если заболевание неизлечимо, то в анализах это все равно проявится. Так что предупреждайте сразу. Если обстановка не располагает к откровениям, подойдите к врачу позже. Могут быть нюансы, связанные с таким заболеванием. Опрос, как правило, состоит из дежурных вопросов. Не давайте дежурных ответов. Пусть врач подумает про вас «несносный болтун». Не беда. Расскажите о серьезных заболеваниях, на ваш взгляд, не имеющих отношения к глазу. Это может быть важным. Аппаратное обследование Схема аппаратного обследования в разных клиниках может быть разной. Приведу здесь примерную стандартную. Авторефрактокератометрия «Авто» – автоматическое, «рефракто» или «реф» – рефракция, то есть сила преломления, «керато» – роговица, «метрия» – измерение. Этот прибор вы могли видеть при посещении окулистов в поликлиниках или оптиках. При одном нажатии кнопки он выдает все «плюсы» или «минусы», которые у вас есть. Помните в первой главе примеры с Sph, cyl и axis? Sph –3,0 D cyl 0 D (миопия), или Sph +4,75 D cyl 0 D (гиперметропия), или Sph –3,0 D cyl –2,0 D ax 95° (сложный миопический астигматизм), или Sph 0 D cyl –4,25 D ax 57° (простой миопический астигматизм), или Sph +4,75 D cyl +2,50 D ax 41° (сложный гиперметропический астигматизм), или Sph –2,0 D cyl +4,75 D ax 12° (смешанный астигматизм). Вот это как раз и определяет авторефрактометр (рис. 10). А авторефрактокератометр еще определяет кривизну передней поверхности роговицы в двух меридианах. В распечатке появляется три цифры: самый сильный меридиан, самый слабый меридиан и средний показатель. Показатель может определяться в радиусе кривизны роговицы (например, 7,2 или 8,4 мм). Но чаще всего используют измерение этого показателя в диоптриях (например 44,25 D). После этой цифры идет такой же уточняющий показатель, как у cyl – axis, показывающий, в каком меридиане (оси) у роговицы есть такая оптическая сила. Кератометрия нужна для определения параметров лазерного излучения. Но есть еще одно значение этого числа. Если оптическая сила роговицы больше 46 диоптрий, вы должны обратить на это внимание врача и спросить у него: «У меня, случайно, не кератоконус?» Есть такое серьезное заболевание, о котором еще не раз будет упомянуто на этих страницах, именно оно является главным противопоказанием к лазерной коррекции. Измерение же «минусов» и «плюсов» в данном случае необходимо для проведения следующего этапа.  Рис. 10. Автокераторефрактометр: общий вид (а) и вид со стороны пациента (б) Определение остроты зрения Через это проходили все. «Закройте левый глаз. Прочтите самую нижнюю строчку, из тех, которые видите...» Таблицу Головина—Сивцева помнит наверное подавляющее большинство населения (рис. 11). Верхняя строчка, она же 0,1 – «Ш Б», а десятая строчка сверху, она же 1,0 – «н к и б м ш ы б». Проверяют сначала, сколько строчек пациент видит без очков (без коррекции), потом надевают на пациента специальную очковую оправу и вставляют в нее из очкового набора стекла, соответствующие данным авторефрактометрии. Отдельно сферическое стекло, отдельно цилиндрическое (астигматическое). Цилиндрическое начинают поворачивать в разные стороны, чтоб уточнить правильную ось (меридиан) цилиндра. А затем записывают результаты. Vis OD 0,1, с корр. Sph – 4,5 cyl – 0,5 ax18° = 0,9 «Vis» – visus, то есть зрение. «OD» – oculus dextra, то есть глаз правый. Соответственно «OS» – левый глаз, а «OU» – оба глаза. «0,1» – острота зрения без очков 0,1, то есть пациент видит только первую, верхнюю строчку «ШБ». «с корр.» – с коррекцией, то есть с теми стеклами, которые вставляли в очковую оправу. «Sph – 4,5 cyl – 0,5 ax18°» – оптическая сила стекол, которые вставляли в очковую оправу. В данном случае вставили сферическое стекло –4,5 диоптрий и цилиндрическое – 0,5 по оси 18° (примерно по горизонтали). «=0,9» – с вышеперечисленной очковой коррекцией пациент прочитал девятую строчку сверху. Нормальным зрением считается острота от 0,8 и больше (0,9; 1,0; 1,25; 1,5; 2,0; 5,0 и т. д.), так что в данном случае все в порядке. В дальнейшем врач может обещать после лазерной коррекции только ту остроту зрения, которую пациент продемонстрировал с очковой коррекцией во время обследования. «То, что сейчас вы видите в очках, после лазерной коррекции будете видеть без очков».  Рис. 11. Таблица Головина—Сивцева для исследования остроты зрения. Следует сказать о современной аппаратуре для проверки остроты зрения. Вместо таблицы Головина—Сивцева можно использовать проектор знаков. Проектор похож на аппараты для просмотра слайдов или диафильмов. Он способен проецировать на стене напротив пациента буквы разного размера. Управляется с помощью дистанционного пульта. Вместо очкового набора можно использовать фороптер. Это небольшое сооружение на подвижной стойке устанавливается перед глазами пациента. Подбор стекол проводится механически или так же, как в проекторе, дистанционно. Бесконтактная тонометрия Тонометрия, измерение внутриглазного давления, проводится бесконтактно, с помощью импульса потока воздуха (рис. 12). Поэтому это измерение называют пневмотонометрией. Суть метода проста. Аппарат наблюдает глаз с помощью видеокамеры. Во время измерения тонометр «выстреливает» порцию воздуха в глаз строго определенной силы. Под действием микроудара воздуха роговица чуть прогибается внутрь глаза. Этому прогибу противодействует внутриглазное давление. Видеокамера фиксирует степень прогиба роговицы и на основании этих данных определяет величину внутриглазного давления.  Рис. 12. Пневмотонометр способен определить внутриглазное давление бесконтактным методом Показатели пневмотонометрии должны быть не больше 20–21 мм рт. ст. Повышенное внутриглазное давление может быть проявлением глаукомы. А глаукому прежде необходимо компенсировать с помощью лекарств или операции, и только затем решать вопрос о возможности проведения лазерной коррекции. Биомикроскопия Биомикроскопию проводят микроскопом со щелевой подачей света – щелевой лампой. Врач под большим или малым увеличением осматривает веки, белочную оболочку (белок, то есть конъюнктиву и склеру) глазного яблока, роговицу, радужку, хрусталик, стекловидное тело. Со специальной лупой он может рассмотреть и глазное дно, но обычно для этого используют офтальмоскоп. На щелевой лампе можно диагностировать катаракту, подвывих хрусталика, бельмо или рубец роговицы и множество других заболеваний, некоторые из которых могут стать противопоказанием к лазерной коррекции. Примерный краткий текст описания биомикроскопического осмотра в норме. OD спокоен. Конъюнктива чистая, отделяемого нет. Роговица прозрачная, блестящая, сферичная. Передняя камера средней глубины. Радужка: рисунок четкий, без особенностей. Зрачок круглой формы, диаметром около 3 мм, реакция на свет живая. Хрусталик и стекловидное тело прозрачные. Капли Пора закапывать капли, расширяющие зрачок, о которых в этой главе уже говорилось (мидриатики). И подождать, пока они подействуют. При некомпенсированной глаукоме эти капли применять нельзя. Периметрия Проверка поля зрения, которое позволяет вместить в оба глаза половину горизонта (см. главу 1). Какой бы современный или не современный аппарат ни применялся для проверки поля зрения, суть его почти всегда одна и та же. Пациент смотрит в центр, прямо перед собой на определенную метку. На разном удалении и в разных направлениях от этой метки появляются маленькие пятнышки света, которые могут быть разного размера, цвета и интенсивности. Обследуемый не смотрит на эти пятнышки, но замечает их «краем глаза». Если он видит данное пятнышко, то дает знать об этом голосом или нажатием специальной кнопки. По тому, где он видит пятнышки, а где нет, составляют карту полей зрения.  Рис. 13. Компьютерный периметр С помощью этого исследования можно обнаружить заболевания сетчатки, зрительного нерва и всего зрительного тракта, вплоть до головного мозга (рис. 13). Если есть проблемы в зрительном тракте, то исправлять что-нибудь в глазу, в том числе делать лазерную коррекцию, часто малоэффективно. Офтальмоскопия Осмотр глазного дна. Глазное дно – это там, где находится сетчатка, там, где виден диск зрительного нерва (место выхода зрительного нерва, идущего из глаза к головному мозгу). Осматривать глазное дно лучше «с широким зрачком». Радужка не мешает, и видна не только центральная область, но и периферия. Офтальмоскопия может быть прямой и непрямой. При прямой офтальмоскопии врач светит вам в глаз электрическим офтальмоскопом, держа его в нескольких сантиметрах и от вашего, и от своего глаза. При непрямой офтальмоскопии у вашего глаза находится только увеличительная линза (чаще +13,0 диоптрий), а врач с офтальмоскопом находится на расстоянии вытянутой руки. Для проведения офтальмоскопии необходим источник яркого света, освещающий глазное дно, и система линз, позволяющая провести фокусировку (прямая офтальмоскопия) или увеличить (непрямая офтальмоскопия) изображение. Прямую офтальмоскопию проводят только электрическим офтальмоскопом (цилиндрический предмет длиной около 15–20 см, из своего утолщенного конца испускающий луч света). Непрямую офтальмоскопию можно проводить как электрическим, так и зеркальным офтальмоскопом (всем знакомое круглое зеркало с отверстием в центре, отражающее свет от настольной лампы) или бинокулярным (врач осматривает глазное дно не одним глазом, а через систему из двух окуляров, чем-то похожую на бинокль) офтальмоскопами. Осматривая глазное дно вашего правого глаза, врач сначала просит вас смотреть на мизинец своей правой руки, а при осмотре дна левого глаза – на левое ухо. При таком положении вашего взгляда врач видит диск зрительного нерва. Потом он будет просить вас смотреть в других направлениях, осматривая другие области сетчатки. Существуют также аппараты для осмотра и фотографирования глазного дна, которые называются ретинальные или фундус-камеры (рис. 14). Внешне они похожи на авторефрактометр или бесконтактный тонометр. Как правило, ими пользуются для фотофиксирования патологических очагов на глазном дне для динамического наблюдения течения заболевания. Если при проведении прямой или непрямой офтальмоскопии врач не найдет никаких патологических очагов, он вряд ли станет обследовать вас на фундус-камере.  Рис. 14. Фундус-камера. На мониторе фотография глазного дна На самом деле офтальмоскопия – процедура не очень приятная. Яркий свет ослепляет, хочется закрыть глаза. Потерпите. Это недолго. Осмотр глазного дна позволяет выявить заболевания сетчатки и диска зрительного нерва. Примерный краткий текст описания нормального глазного дна: ДЗН (диск зрительного нерва) бледно-розовый, границы четкие. Миопический конус или задняя стафилома (при близорукости). Макулярный рефлекс сохранен (или «макулярная область без патологии»). Сетчатка без особенностей (при близорукости может быть «перераспределение пигмента, сетчатка несколько растянута по периферии»). Сосуды в норме (может быть «соотношение артерий и вен 2/3»). Повторная авторефрактокератометрия и проверка остроты зрения Когда прошло необходимое время, и зрачок под воздействием лекарств-мидриатиков расширился, проводят повторную авторефрактокератометрию и проверку остроты зрения. Мидриатики блокировали цилиарное тело, сняли спазм аккомодации, и показания рефрактометрии становятся точными. Это уже истинные «плюс» или «минус». Спазм цилиарного тела может уменьшать показания прибора при дальнозоркости и увеличивать при близорукости в сравнении с истинными данными. Мидриатики снимают этот спазм. Поэтому вы должны помнить, что истинные цифры авторефрактокератометр показывает ТОЛЬКО при широком зрачке. «При узком зрачке» на точность измерений этого прибора влияют усталость глаз, эмоциональное состояние во время обследования, врожденная склонность к спазмам и др. В нашем случае такое измерение это не столько диагностика болезней, сколько уже уточнение показателей преломления глаза, необходимых для определения параметров лазерного воздействия. Следует уточнить и словосочетание «истинные цифры авторефрактокератометрии». И эти данные не истина в последней инстанции, так как аппарат высчитывает два средних числа, приблизительно отражающих «плюсы» и «минусы» в зоне диаметром около 3 мм. При том, что диаметр широкого зрачка около 6 мм, а диаметр роговицы около 11 мм. Сразу после авторефрактокератометрии проводят аберрометрию, или кератотопографию, – более сложное и детальное определение показателей преломления глаза. Здесь уже анализируют не два параметра, а нескольких тысяч точек в зоне, гораздо большей, чем 3 мм. Ультразвуковое исследование Ультразвуковое исследование (УЗИ) завершает офтальмологическое обследование пациента потому, что оно контактное. А любое микроповреждение роговицы может исказить показания авторефрактометрии или аберрометрии. А-сканирование (ультразвуковая биометрия) определяет размер передней камеры глаза, толщину хрусталика и переднезадний отрезок (ПЗО – переднезадний размер глаза) с точностью до сотых долей миллиметра. При близорукости глаз увеличивается, что и фиксируется аппаратом. ПЗО применяется еще при выявлении степени прогрессирования близорукости. ПЗО в норме 24 мм (рис. 15).  Рис. 15. Размеры глазного яблока. Длина переднезаднего отрезка нормального глазного яблока практически совпадает с диаметром монеты номиналом пять рублей В-сканирование – обычное двухмерное УЗИ глаза. Можно диагностировать отслойку сетчатки (необходима срочная операция, лазерная коррекция в лучшем случае надолго откладывается), деструкцию стекловидного тела, внутриглазные опухоли и др. Пахиметрия. Измерение толщины роговицы. Тот самый показатель, который чаще всего поставляет противопоказания к лазерной коррекции. Если роговица слишком тонкая, то коррекция часто невозможна. Нормальная толщина роговицы в центре 500–550 микрометров (~0,5 мм). Сейчас существуют не только ультразвуковые, но и оптические пахиметры, измеряющие толщину роговицы не прикасаясь к ней. Заключение Все вышеперечисленное – только основные этапы офтальмологического обследования. Может быть гораздо больше исследований и аппаратов, особенно если у вас найдут какие-либо заболевания глаз. Есть необязательные, но желательные обследования, о которых я здесь решил не упоминать (такие, как определение ведущего глаза, девиации и т. д.). После окончания офтальмологического обследования врач ставит диагноз и отвечает на ваши вопросы, главный из которых: «Можно мне делать лазерную коррекцию?» Крайне редко возникают ситуации, в которых делать лазерную коррекцию необходимо по медицинским показаниям (например при большой разнице в «плюсах» или «минусах» между глазами). Особенности заполнения консультационного заключения После проведения обследования пациенту на руки выдают консультационное заключение, в котором отражены основные результаты, диагноз и рекомендации. Иногда совсем коротко, иногда внушительный труд на нескольких листах, включая различные распечатки и фотографии. Кому как повезет. Объем тут ни о чем не говорит. Однако почерпнуть немного полезной информации из него можно. Приведу пример. Консультационное заключение № .... Иванов Иван Иванович. Дата рождения 01.01.1980. Обследован в клинике «Z» 01.01.2008. Предъявляет жалобы на плохое зрение вдаль с 12 лет. Последние пять лет прогрессирования близорукости не отмечает, что подтверждается данными из амбулаторной карты. Профилактическая лазеркоагуляция сетчатки проведена на оба глаза в 2007 году. Носит мягкие контактные линзы ежедневно в течение последних 3 лет. Снял их последний раз 7 дней назад. Гепатит, туберкулез, другие инфекционные и общие соматические заболевания, аллергию на медикаменты отрицает. Авторефрактометрия: На узкий зрачок: OD sph –8,17 cyl –0,53 ax 178° OS sph –8,47 cyl –0,58 ax 172° В условиях циклоплегии (на широкий зрачок): OD sph –7,63 cyl –0,45 ax 177° OS sph –8,13 cyl –0,44 ax 174° Острота зрения: На узкий зрачок: Vis OD <0,05, с коррекцией sph –8,0 cyl –0,5 ax 178° = 1,0 Vis OS <0,05, с коррекцией sph –8,5 cyl –0,5 ax 172° = 1,0 В условиях циклоплегии (на широкий зрачок с использованием диафрагмы): Vis OD <0,05, с коррекцией sph –7,5 cyl –0,5 ax 177° = 1,0 Vis OS <0,05, с коррекцией sph –8,0 cyl –0,5 ax 174° = 1,0 Характер зрения: бинокулярный. Ведущий глаз: правый. Девиация (отклонение глазного яблока – косоглазие) 0°. Пахиметрия (определение толщины роговицы): OD 550-573-601; OS 551-578-604 (мкм). Кератометрия (кривизна передней поверхности роговицы): OD К1 44,5 ах 87°; К2 45,0 ах 177°; Average 44,75. OS К1 44,25 ах 84°; К2 44,75 ах 174°; Average 44, 5. Пневмотонометрия: OD 15 мм рт. ст. OS 16 мм рт. ст. (при пневмотонометрии в норме до 21) Эхобиометрия: OD Глубина передней камеры 3,41 мм Толщина хрусталика 3,84 мм Переднезадний отрезок глазного яблока 26,86 мм (в норме менее 25 мм) OS Глубина передней камеры 3,44 мм Толщина хрусталика 3,69 мм Переднезадний отрезок глазного яблока 27,02 мм (в норме менее 25 мм) Биомикроскопия: OU – спокойны. Конъюнктива бледно-розовая, чистая. Роговица прозрачная, блестящая. Передняя камера средней глубины. Зрачок круглый, реакция на свет живая. Радужка светлая, без патологии. Хрусталик прозрачный. В стекловидном теле плавающие помутнения. Глазное дно: OU Диск зрительного нерва бледно-розовый, границы четкие. Миопический конус. Макулярные рефлексы сохранены. Сосуды не изменены. Пигментный слой сетчатки разрежен, по периферии очаги хориоретинальной дистрофии и следы лазеркоагуляции. Периметрия OU без патологии (протокол обследования прилагается). В-сканирование. OU – в стекловидном теле нежная плавающая деструкция. Оболочки прилегают. Аберрометрия с функцией кератотопографии: признаков кератоконуса не выявлено. Дополнительные исследования (проводятся только при выявлении соответствующей патологии): Лазерная конфокальная микроскопия роговицы: не проводилось. Ретинотомография: не проводилось. Электроретинография, электроокулография, зрительные вызванные потенциалы: не проводилось. Диагноз: OU Миопия высокой степени. Рекомендации. 1. Постоянная очковая или контактная коррекция. 2. Контроль у окулиста 2 раза в год. 3. Препараты, улучшающие трофику и микроциркуляцию сетчатки (миртилен-форте, стрикс, лецитин и др.). 4. Возможно проведение лазерной коррекции зрения по методу ЛАСИК. Пациент о послеоперационных ограничениях и вероятности возникновения осложнений предупрежден. Врач___________ Такое заключение достаточно информативно. На основании опроса врач исключил прогрессирование близорукости, отек роговицы от ношения контактных линз, тяжелые заболевания организма. Истинные «минусы» или «плюсы» нужно смотреть по данным авторефрактометрии с широким зрачком. Планируемую остроту зрения после коррекции чаще всего по данным измерения остроты зрения с коррекцией с узким зрачком. В данном случае это 1,0 – единица, то есть десять строчек по таблице Головина—Сивцева, которые видит пациент в очках для проверки зрения. Биомикроскопия исключила конъюнктивит, бельмо, катаракту и много других заболеваний. Вид глазного дна при офтальмоскопии подтвердил, что ранее была проведена профилактическая лазеркоагуляция сетчатки и исключил атрофию зрительного нерва, тапеторетинальную абиотрофию, кровоизлияния и т. д. и т. п. Диагноз ясен. Часто к нему добавляют «с изменениями на глазном дне» или «осложненная». Связано это с наличием очагов хориоретинальной дистрофии на глазном дне, из-за которых и делали укрепление сетчатки. Рекомендации стандартные. Что касается препаратов, то их прием не даст существенного улучшения зрения, но уменьшит риск увеличения очагов дистрофии на сетчатке, риск отслойки сетчатки и риск необратимого ухудшения зрения даже в очках или после лазерной коррекции в результате поражения нервной ткани (опять те самые очаги дистрофии). Врач извлечет из такого консультационного заключения на порядок больше информации, но и такой анализ документа уже заставит пациента беречь эти данные и приносить их с собой на следующие посещения офтальмолога. Третий шаг. Анализы Если вы решили делать коррекцию, то в клинике вам дадут список необходимых анализов. Общий анализ крови (нет ли у вас серьезного воспаления в организме, высокого уровня аллергизации, анемии, заболеваний крови и др.) и анализ крови на инфекции (Гепатит В – HBS Ag, сифилис – RW, СПИД). Любые воспаления в организме могут сказаться на процессе заживления глаза после лазерной коррекции, так что если список анализов будет включать не четыре, а пятнадцать пунктов, то отнеситесь к этому спокойно. Сдайте их все. Это необходимо. Глава 3 Что будет, если вдруг... «Вдруг» могут быть разные. Если вдруг у меня есть такая вот болезнь, можно делать коррекцию? Если вдруг после коррекции мне ударят по глазу? Если вдруг мне не понравится мое зрение после коррекции и что мне может не понравиться? Ответы на такие вопросы вы найдете в этой главе. А мне можно делать лазерную коррекцию? А мне нужно делать лазерную коррекцию? Одни из самых часто задаваемых врачу вопросов. Я был бы рад сказать, что, прочитав эту главу и просмотрев результаты предоперационного обследования, вы сможете сами ответить на эти вопросы. Нет, не сможете. Потому что гарантировать вам, что в результатах обследования, которые вам выдадут на руки, будут отражены все аспекты и параметры, я не могу. Скорее наоборот. Дело тут не в обмане, и не в скрытности, не в лености медиков. Дело тут в опыте, в положительном и в отрицательном опыте врача. В советские времена очень популярным у граждан СССР был журнал «Здоровье». Его любили пациенты и ненавидели врачи. Пациенты старались собрать как можно больше информации о способах лечения своих болезней. Это хорошо. Лечение идет успешнее, если больной сознательно проходит все процедуры и эмоционально борется со своим недугом. Но, к сожалению, все более проникаясь информацией о своем заболевании, больной начинает контролировать действия врача, требуя объяснения, оправдания, доказательств необходимости каждого назначения. Врач пытается объяснить, доказать, оправдаться. В итоге появляется раздражение, затем противоборство лекаря и больного вместо послушания и педантичного исполнения назначений. Спор заканчивается тем, что врач начинает избегать больного, а больной уходит к другому врачу. И все повторяется заново. Чтобы понять врача до конца, нужно не только 5–7 лет проучиться в медицинском университете и пролечить несколько тысяч пациентов, но и взглянуть на себя и свое состояние объективно, со стороны. А это почти невозможно. Именно поэтому здравомыслящий врач лечит свои хворобы у другого врача, при этом не требуя объяснений каждого назначения. Просто вверяет себя и свое здоровье другому. С лазерной коррекцией все по-другому. Как уже было сказано выше, рефракционный хирург не лечит болезнь. Он снимает очки. И все. Рассказывать вам в течение трех часов о лазерной коррекции он из-за отсутствия времени не станет. Поэтому постарайтесь получить максимум информации заранее и если не найдете ответа, спросите врача. В этой главе мы с вами будем учиться оценивать результат лазерной коррекции. А учиться этому, по моему глубокому убеждению, нужно до того, как вы решите сделать коррекцию. Но сначала о другом. Абсолютные показания к лазерной коррекции. Снова анизометропия, амблиопия и косоглазие Строгое показание одно – большая разница рефракции между глазами – анизометропия. Тут все дело в том, насколько она мешает головному мозгу чувствовать себя комфортно и какой путь выберет мозг для адаптации. В идеале мозг может попеременно пользоваться в разных ситуациях то одним глазом, то другим. Такой подход сохранит оба глаза в работе. А если мозгу удастся в некоторые моменты пользоваться сразу обоими глазами, то большего и желать нечего. Помочь ему в этом могут хорошо подобранные очки или контактные линзы. Одна беда – переносить очковую коррекцию при разнице больше 2 диоптрий не каждый сможет. С контактными линзами гораздо проще – разница между глазами не имеет значения. Но и с очками, и с контактными линзами сложность одна – в раннем детстве их носить сложно или даже невозможно. А большинство случаев анизометропии «родом из детства». Способности к компенсации у детского организма огромны. Порой и с +6 диоптриями маленький человек может видеть восьмую строчку без очков. Но способности к компенсации нарушений с возрастом быстро снижаются. А способность видеть одновременно двумя глазами (бинокулярное зрение) не вырабатывается. И это уже серьезно. У каждого человека отсутствие бинокулярного зрения приводит к разной степени нарушений. Кто-то просто плохо определяет на глазок расстояние до предмета, а кто-то получает необратимую и порой неизлечимую потерю зрения на один глаз – амблиопию (см. главу 1). И в дополнение к амблиопии еще и косоглазие. Если до совершеннолетия амблиопия еще не съела 95 % зрения, то надо делать лазерную коррекцию на худший глаз. Чтобы спасти оставшееся и, может быть, сделать более эффективным физиотерапевтическое лечение амблиопии и хирургическое лечение косоглазия. Относительные показания Близорукость, дальнозоркость, астигматизм. Абсолютные противопоказания. Кератоконус и многое другое Травма, инфекция, воспаление. Единственный глаз. Если из-за травмы, воспаления, амблиопии, врожденных дефектов, атрофии зрительного нерва и других заболеваний один глаз даже в очках видит не дальше нескольких сантиметров или вообще ничего не видит, то на другой глаз делать лазерную коррекцию нельзя. Очки не улучшают остроту зрения или улучшают ее незначительно. Причиной тому может быть помутнение роговицы, хрусталика, заболевания сетчатки и зрительного нерва. Кератоконус. Это заболевание часто выявляется только во время предоперационного обследования. Без таких приборов, как кератотопограф или аберрометр, кератоконус выявить врачу довольно сложно, а такие приборы не в каждой крупной офтальмологической клинике есть, не говоря уж о поликлиниках по месту жительства. При кератоконусе без всякой причины у молодых и не очень молодых людей начинает постепенно выпячиваться вперед роговица в виде неравномерного конуса. Такой рост приводит к росту близорукости и астигматизма и снижению остроты зрения даже в заново подобранных очках. Причин этого заболевания никто пока не знает, хотя предположений много. Установлен ген, отвечающий за предрасположенность к развитию кератоконуса. Однако не отрицается значимость воздействия провоцирующих факторов. В том числе есть мнение, что спровоцировать кератоконус может ношение контактных линз. И в то же время самым распространенным терапевтическим методом лечения кератоконуса является ношение жестких контактных линз. Известно, что при выпячивании роговицы происходит ее истончение. Если при кератоконусе сделать лазерную коррекцию и этим еще больше уменьшить толщину роговицы, то скорость развития заболевания увеличится с «нескольких диоптрий за несколько лет» до «нескольких диоптрий за несколько недель». А завершиться кератоконус может тем, что чрезмерно выпятившаяся роговица порвется, и глаз погибнет. До такой степени в настоящее время довести заболевание мало кому удается. При угрозе такого осложнения кератоконуса пациенту делают пересадку трупной или «искусственной» роговицы – кератопластику, после которой иногда возможна лазерная коррекция, но это уже другая история, имеющая отношение больше к экспериментальной науке, чем к повседневной практике. То же самое могу сказать о лечении ранних стадий кератоконуса с помощью ФРК. Список абсолютных противопоказаний к ЛАСИК (РЭИК и др.). Острая инфекция глаза (острый кератит, иридоциклит, конъюнктивит) и другой локализации (легкие, почки и др.). Эпителиально-эндотелиальная дистрофия роговицы (плотность эндотелиальных клеток меньше 1,5–2,0 тыс. на квадратный миллиметр). Глаукома, не компенсированная медикаментами или оперативным путем, и глаукома IV степени. Катаракта (исключением является катаракта, существенно не снижающая остроту зрения и не прогрессирующая). Диабетическая ретинопатия в тяжелой стадии. Нестабилизированная (оперативным путем) либо субтотальная и тотальная отслойка сетчатки. Кератоконус. Выраженный синдром сухого глаза (относим сюда и синдром Съегрена). Дислокация зрачка за пределы оптической оси глаза. Неизлечимая слепота. Беременность в позднем сроке при угрозе выкидыша. Список абсолютных противопоказаний к ФРК (ЛАСЕК, EpiLASIK) Все противопоказания к ЛАСИК. Аутоиммунные заболевания (системная красная волчанка, ревматоидный полиартрит, склеродермия и т. п.). Нарушение репаративных процессов, проявлениями чего могут быть келлоидные рубцы на коже (после обычных травматических порезов формируются очень грубые и большие рубцы). Относительные противопоказания Десять лет назад абсолютных противопоказаний было гораздо больше, чем сейчас. Связано это было с тем, что тогда только-только отходили от ФРК в пользу ЛАСИК. Все противопоказания к ФРК автоматически перенесли и на лазерный кератомилез in situ. Благодаря рискованным научным экспериментам многие абсолютные противопоказания перекочевали в список относительных, а сейчас понемногу покидают и этот «список осторожности». Абсолютные противопоказания не обсуждаются. Что касается относительных противопоказаний, то обсудить их с врачом нужно обязательно. Некоторые из них являются анахронизмами, которые скоро исчезнут из этого списка. А другие, напротив, довольно близки к абсолютным и имеют четкие условия, только при жестком соблюдении которых этими относительными противопоказаниями можно пренебречь. Катаракта, глаукома, тапеторетинальная абиотрофия, атрофия зрительного нерва, оперированная отслойка сетчатки, сахарный диабет, СПИД, психические заболевания, прогрессирующая близорукость и т. д. Подробный список приводится ниже. Список относительных противопоказаний для всех методов лазерной коррекции Хроническая инфекция глаза и век (особенно в стадии обострения). Синдром сухого глаза средней и слабой степени. Выраженный лагофтальм. Вирусный кератит и его последствия, особенно герпетический кератит (ультрафиолетовое излучение лазера может активизировать вирус герпеса и вызвать обострение в период заживления). Снижение чувствительности роговицы (нейротрофические заболевания). Субкомпенсированная глаукома или глаукома III степени. Врожденная катаракта (в зависимости от разницы между остротой зрения, не корригированной очками и корригированной очками). Дистрофия роговицы. Оперированная отслойка сетчатки (в зависимости от стабилизированности процесса и локализации поражения). Беременность и ранний послеродовой период (отрицательное влияние на плод или новорожденного в основном только посредством стрессовой реакции организма матери на операцию, однако лучше не экспериментировать). Диабет. Аутоиммунные заболевания в стадии обострения (напоминаю, что при ФРК подобные заболевания являются абсолютным противопоказанием). Гормонозависимые заболевания. Возраст пациента моложе 18 лет. Прогрессирующая близорукость. Толщина роговицы менее 400–450 мкм. Относительные противопоказания только для ЛАСИК Относительные противопоказания для всех методов лазерной коррекции. Оптическая сила роговицы менее 39 или более 49 диоптрий. Впалые («глубокие») глаза (энофтальм). Диаметр роговицы менее 10 мм. Маленький размер глазного яблока (переднезадний отрезок при ультразвуковой биометрии). Оценка результатов лазерной коррекции Главный результат, который вам предстоит оценить, – острота зрения вдаль без очков. Для хорошего зрения вдаль вы и делали лазерную коррекцию. Два раза об этом упоминал и еще раз повторю: если до лазерной коррекции в очках видите восемь строчек (восемь, а не десять, не 1,0!), то и после коррекции вы будете видеть восемь строчек, но без очков. Именно это ваши сто процентов и именно это ваш «отличный результат». Но есть несколько «ЕСЛИ». Особенности заживления Заживает роговица после лазерной коррекции у каждого по-своему. Ничего страшного в этом нет. Однако существует вероятность «рефракционного регресса», то есть часть того «минуса» или «плюса», которые у вас были до коррекции, может вернуться. При ЛАСИК это может быть пять процентов, а может двадцать. Если у вас достаточно толстая роговица, то врач безусловно оставит чуть-чуть ее толщины в запасе, в резерве. Для чего? Не ранее чем через три месяца после операции можно сделать докоррекцию и убрать эти остаточные диоптрии окончательно. Процедура эта, как правило, бесплатна, пациенты переносят ее легче, нежели коррекцию. Вероятность частичного возврата диоптрий тем выше, чем тоньше роговица и чем больше количество исходных «плюсов» и «минусов». В цифрах это выглядит так. Частичный возврат может случиться в следующих случаях: толщина роговицы меньше 500 мкм; близорукость выше –8 диоптрий; дальнозоркость выше +4 диоптрий; астигматизм больше ±4 диоптрий. У всех остальных такое тоже может случиться, но с меньшей вероятностью. Если у вас есть резерв толщины роговицы, то бояться этого возврата нечего. Второй этап все исправит. Возраст после сорока лет. Пресбиопия В этом возрасте почти у всех людей начинается факосклероз – уплотнение хрусталика, что приводит к пресбиопии – возрастной дальнозоркости. С сорока до пятидесяти обычному здоровому человеку с остротой зрения «единица» (1,0) нужны очки для чтения +1 диоптрия, с пятидесяти до шестидесяти +2 диоптрии, с шестидесяти до семидесяти +3 диоптрии. При том, что он замечательно видит вдаль. Ту самую «единицу» – десятую строчку сверху по таблице Головина—Сивцева. И после коррекции у вас будет все, как у обычных здоровых людей, – очки для чтения при отличном зрении вдаль без очков. Сложнее делать коррекцию лицам, уже имеющим пресбиопию. Близорукие, снимая после коррекции очки для дали, сразу должны начинать надевать очки для чтения, необходимости в которых не было из-за близорукости. Оценить результат операции можно будет через три месяца. Вы можете попросить врача частично вернуть близорукость, чтобы не было так некомфортно вблизи. Сделать это можно с помощью второго этапа. Но возрастная дальнозоркость всегда прогрессирует, так что очки для чтения вам все равно понадобятся. Если вы изначально просили врача оставить вам небольшой «минус», но он вам мешает, немного снижает остроту зрения вдаль, то можете убрать его с помощью того же второго этапа. Что касается пациентов с дальнозоркостью и астигматизмом, то тут все проще, ведь они и так вынуждены носить два вида очков: для дали и чтения. Так что избавиться хотя бы от одних – уже благо. Последнее время ведутся активные поиски способа лазерной коррекции и возрастной дальнозоркости. Об этом более подробно в последней главе. Возраст до 18 лет и сразу после. Прогрессирование близорукости Дальнозоркость с ростом ребенка снижается из-за роста глазного яблока, поэтому коррекцию им в детстве делать нельзя – можно со временем получить близорукость. Принято считать, что рост близорукости останавливается с ростом организма. После восемнадцати лет близорукость как аномалия рефракции якобы совсем не прогрессирует. Поэтому коррекцию можно делать, после того как исполнилось 18 лет. Но поскольку нынешние зрительные нагрузки не идут ни в какое сравнение с тем, что было даже двадцать лет назад, в этом правиле исключений стало слишком много. Поэтому решили, что прогрессирование возможно до двадцатилетнего возраста. Опять появились исключения. Практические врачи отмечают, что в возрасте 23–25 лет может прибавиться одна-две диоптрии. Есть еще один подход к этой проблеме. Наблюдают пациента в течение 1–2 лет, и если прогрессирования близорукости нет, то близорукость признают непрогрессирующей. Но близорукость прогрессирует не постоянно, а имеет волнообразное течение. Выход один – второй этап лазерной коррекции. Пусть не через три месяца, а через три-пять лет. Просто изначально уточните у хирурга – оставит ли он вам резерв, запас толщины роговицы на всякий случай? Почему я не уговариваю вас подождать до 25 лет? Потому что не уверен, что у вас не будет прогрессирование в 26. Потому что знаю – больше половины мотиваций, приводящих человека к рефракционному хирургу, появляются в 18–25 лет. Человек готовит себя к взрослой жизни, в которой ему могут мешать очки. Выйти замуж, поступить в институт, найти высокооплачиваемую и престижную работу... Да мало ли что еще. Вероятность второго этапа, вероятность прогрессирования близорукости очень мала. Просто знайте, что такое возможно, и что это можно потом убрать. Соблюдение ограничений В течение месяца после лазерной коррекции необходимо соблюдать ряд ограничений. Список их немного разнится в разных клиниках и бывает довольно объемным. Однако большинство этих ограничений относительны. Если вы не будете соблюдать их, то это может затянуть заживление, но каким-то серьезным образом на окончательном результате коррекции не скажется. После проведения ЛАСИК есть только один блок абсолютных ограничений, которые требуется неукоснительно выполнять. Связан он с роговичным лоскутом. Роговица состоит из коллагена – липкого вещества. Поэтому лоскут не прирастает, а прилипает к своему месту. Это происходит в течение месяца. Именно с этим процессом связана необходимость соблюдения абсолютных ограничений. Нельзя допускать никакого механического воздействия на глаз: давления, трения, удара, касания. Любое воздействие может сдвинуть, смять или оторвать роговичный лоскут, что может привести к потере большей части зрения. Это главный и единственный настоящий риск лазерной коррекции. Из нескольких тысяч моих пациентов всего у троих произошла серьезная травматическая дислокация роговичного лоскута. Два случая связаны с ударом ветки по глазу, один – с ударом кулака в драке на свадьбе друга. Все пациенты довольно быстро обратились к нам в клинику, была проведена повторная укладка лоскута, и сейчас их зрение в пределах нормы. Итак, список абсолютных ограничений: нельзя трогать глаза, веки, щеку рядом с глазом в течение месяца; хотя бы на две недели исключается косметика вокруг глаз: тушь для ресниц, тени, крем на веки, эпиляция бровей; запрещено нырять в любых водоемах – давление воды на глаза опасно (очки для подводного плавания тоже не рекомендуются – опасен сам процесс их надевания); умываясь, не тереть щеку и веки, а лишь споласкивать водой (отделяемое во внутреннем углу глаза удалять аккуратно пальцем в направлении носа, а с ресниц – щипательными движениями от глаза). Следует также мыть волосы детским шампунем либо так, как это делают в салонах – вода стекает назад. Если шампунь попадет в глаза, ни в коем случае не вытирать, только промывать водой. Каждый врач, в силу своего личного опыта, пытается предусмотреть все неблагоприятные факторы. Но всего не предусмотришь. Так что будьте осторожными. Текст памятки пациенту, собирающемуся делать лазерную коррекцию До проведения лазерной коррекции зрения: не носить контактные линзы: мягкие – 7 дней, жесткие – 14 дней (и более – обсуждается с врачом индивидуально); не употреблять спиртные напитки за 48 ч до операции; не применять косметические средства за 24 ч до операции (тушь, тени, пудра); тщательно умыть лицо, особенно глаза, в день операции; тщательно вымыть голову (в течение нескольких дней ее нельзя будет мыть); в день операции не использовать парфюмерные средства с резким запахом. После проведения лазерной коррекции зрения необходимо соблюдать следующие требования: выполнять все предписания медицинского персонала и хирурга; находиться в клинике под наблюдением специалистов несколько часов (обычно около двух) до осмотра хирургом; в течение всего периода времени после ухода из клиники до первого врачебного осмотра на следующие сутки избегать любых прикосновений к глазу; исключить употребление алкоголя во время применения антибиотиков (действие антибиотика резко снижается при употреблении алкоголя); пользоваться защитной повязкой (окклюдер) в первую ночь (или дневной сон) после операции – после коррекции методами Ласик (Лазик), Реик; носить мягкую контактную линзу на прооперированном глазу в течение 3–4 дней – после коррекции методами Ласек (Ласэк), ФРК; после осмотра врача на следующие сутки можно вернуться к обычной ежедневной активности, однако в течение трех дней нельзя мыть голову и умываться (во избежание развития инфекции); закапывать капли каждые 2 ч в течение недели (антибиотик и натуральную слезу); почувствовав в глазу какие-либо незнакомые ощущения или снижение зрения, чувство инородного тела, немедленно позвонить или обратиться в клинику; в течение двух недель исключить грубое механическое воздействие на глаза (не тереть глаза) и возможность их травмирования, желательно избегать воздействие прямого яркого света на глаза (нельзя подвергаться воздействию ультрафиолета – жаркие страны, солярий, горы – в течение трех месяцев после коррекции методами Ласек и ФРК), ограничить вождение автомобиля в вечернее время, не следует плавать в бассейне, посещать сауну и пользоваться косметикой для век и ресниц; в течение последующих двух недель желательно избегать переохлаждения и прямого попадания охлажденного воздуха в глаза; все другие возможные ограничения обсуждаются с врачом. Ощущения пациента во время ЛАСИК Перед проведением основных манипуляций на веки накладывают векорасширитель. Боли при этом вы не почувствуете, если будете спокойно держать глаза открытыми, не сопротивляясь рукам хирурга. Если у вас глубоко посаженные глаза или небольшая глазная щель, врачу придется невольно причинить вам неприятные ощущения, открывая глаз чуть шире, чем вы сами можете это сделать. Далее следует наложение вакуумного кольца и формирование с помощью микрокератома роговичного лоскута. При этом увеличивается внутриглазное давление в 2–4 раза, в глазу станет темно. Это вызывает страх, но не боль. Длится данный этап несколько секунд. Затем уже ничего страшного не происходит. Яркий свет, потом сумрак. Хирург попросит вас смотреть на красную или зеленую точку. Не сводите с нее взгляда! Если ее потеряли, сразу скажите об этом хирургу. Хирурги не очень любят, когда пациенты просят дополнительное обезболивание. Чем чаще применяются обезболивающие капли, тем более выражен отек эпителия роговицы, хотя ни к каким непоправимым последствиям этот отек не приведет. Наиболее оптимальная схема для тех, кто боится боли, используется в МНТК Микрохирургии глаза в Санкт-Петербурге и в некоторых других клиниках: в течение получаса перед проведением лазерной коррекции каждые пять минут закапывать в глаза обезболивающие капли. Чтоб не затруднять врача или медсестру, можете капать сами (только предупредите об этом врача). В свободной продаже для этой цели можно найти глазные капли «инокаин» или «алкаин». Ощущения пациента после ЛАСИК Первые три часа будут беспокоить слезотечение и светобоязнь. Так что имейте при себе солнцезащитные очки (любого качества и любой фирмы) и чистый, проглаженный носовой платок. Слезы нужно вытирать в нижней части щеки промокательными движениями. Первые несколько дней периодически может появляться слабое чувство инородного тела в глазах. Первый месяц может беспокоить чувство сухости в глазах. Особенно часто такие симптомы бывают у тех, кто носил контактные линзы больше года. Дело в том, что при длительном ношении контактных линз высока вероятность появления синдрома сухого глаза, а точнее, снижение объема выработки слезы. А в период заживления слезы, наоборот, нужно больше. Поэтому если сухость в глазах будет беспокоить достаточно сильно, то через неделю после коррекции можно начать капать препараты искусственной слезы (наиболее популярны сейчас офтагель и систейн). Но первую неделю их капать нежелательно – капли могут попасть под роговичный лоскут. Первую неделю можно и нужно капать противовоспалительные капли (тобрадекс, макситрол и т. д.). Что капать дальше – пусть лучше скажет ваш врач на основании данных контрольного осмотра. Регулярность контрольных осмотров везде разная. Примерный график контроля: на следующий день после коррекции, через три дня, через неделю, через месяц и через три месяца. Причина сухости глаза Стоит остановиться на причине, по которой после ЛАСИК глазу требуется больше слезы. Такая формулировка не совсем правильна. Выработка слезы после коррекции снижается, и тот, у кого изначальный уровень выработки достаточно высок, не чувствует особого дискомфорта. У человека с изначально невысоким суточным объемом выработки слезы даже незначительное снижение продукции приводит к подсыханию эпителия роговицы. Появляются симптомы эпителиопатии – сухость (особенно на фоне зрительных нагрузок, при сухом воздухе и после сна), периодическое затуманивание зрения, большие колебания данных авторефрактометрии. Причина такого снижения в том, что при формировании роговичного лоскута повреждаются нервные волокна роговицы. Основная функция этих нервных волокон в отслеживании состояния ее эпителия. Как только эпителий начинает подсыхать, нервные волокна посылают сигнал в мозг. Мозг по другим нервам отдает приказ векам и слезной железе. Слезная железа активизирует продукцию слезы, а веки начинают моргать, распределяя слезу по всей поверхности глаза. Вот этот механизм и нарушается при формировании роговичного лоскута. Слезной железе поступает гораздо меньше сигналов, активизирующих выработку слезы. Глаз начинает подсыхать. Нервные волокна через некоторое время восстанавливаются, и проблема сама по себе постепенно уходит. Ну, а первое время вам будет легче с препаратами искусственной слезы. Особенности зрения после ЛАСИК Острота зрения при лазерной коррекции близорукости и астигматизма улучшается сразу, может улучшаться (скажем, с 80 до 100 %) в течение месяца, а стабильный результат оценивают через три-шесть месяцев. При коррекции дальнозоркости зрение может улучшаться несколько дольше. Сначала пациент обращает внимание на улучшение зрения вблизи, затем постепенно наступает улучшение зрения вдаль. Колебание данных авторефрактометрии в первый месяц довольно большое, так что обращать особое внимание на распечатку аппарата с «плюсами» и «минусами» не стоит. Он не отражает в этот период истинных параметров глаза. Кроме количественных характеристик зрения, есть еще качественные характеристики. Измерить их объективно невозможно, и остается слушать пересказы пациентов. Первые дни после коррекции вы можете отмечать легкий туман, который постепенно пройдет. Гораздо больший дискомфорт может доставить нарушение сумеречного зрения. При проведении лазерной коррекции устраняются диоптрии с центра роговицы в зоне диаметром от 5 до 7 мм (оптическая зона лазерной абляции). По периферии роговицы все остается как прежде и обычно никому не мешает. Но в двух случаях бывают исключения. Первый случай – диаметр зрачка в сумерках больше обычного, второй – из-за маленькой толщины роговицы или большой степени аметропии хирургу приходится уменьшать оптическую зону лазерной абляции. И в том и в другом случае расширившийся в сумерках зрачок «захватывает» зону роговицы, не подвергшуюся лазерной обработке. Из-за неравномерного преломления в переходной зоне могут появиться следующие изменения качества зрения: радужные круги вокруг источников света; слияние двух рядом расположенных источников света; некоторое нарушение периферического зрения; нарушение темновой адаптации и т. п. Симптомы бывают довольно разнообразными. Чаще всего такие нарушения постепенно уменьшаются и пропадают совсем либо происходит психологическое привыкание к подобным явлениям. Однако если вы живете там, где бывают полярные ночи, являетесь профессиональным водителем или часто работаете по ночам, то о вероятности появления подобных нарушений персонально у вас нужно поговорить с врачом перед проведением лазерной коррекции. Впрочем, применение новых алгоритмов создания «щадящего» профиля зоны лазерной абляции значительно снизило возможность возникновения нарушений сумеречного зрения. Так, например, теперь часто применяется увеличение переходной зоны лазерной абляции. То есть между оптической зоной и нетронутой периферией роговицы создается пространство постепенного перехода кривизны, полученной в результате коррекции, в кривизну, которая была у пациента с рождения. Переходная зона может быть 2 мм и больше (при среднем диаметре роговицы 11–12 мм 2 мм – это очень много). Такая переходная зона нивелирует все нарушения сумеречного зрения. Но при ОЧЕНЬ тонкой роговице либо ОЧЕНЬ большой аметропии (аметропия – близорукость, дальнозоркость или астигматизм) такие нарушения все-таки могут остаться на всю жизнь. Однако применение в современных эксимерных лазерах функции точечной абляции позволяет с помощью проведения второго этапа коррекции сделать переходную зону более плавной, равномерной, широкой и снизить или полностью устранить нарушения сумеречного зрения. Особенности оформления медицинской документации, предназначенной пациенту Чтобы настроить пациента на правильное восприятие получаемой в различных клиниках документации и продемонстрировать ее вариабельность, приведу несколько образцов. Со многими утверждениями в изложенных ниже документах я не совсем согласен, с некоторыми готов поспорить. Но это не значит, что документы составлены непрофессионально. По-видимому, их составители считают именно такую интерпретацию наиболее подходящей для беглого ознакомления пациента с особенностями лазерной коррекции. Памятка для пациентов, перенесших лазерную коррекцию зрения Обязательным условием достижения наилучшего результата лазерной коррекции зрения является строгое соблюдение следующих правил. 1. Нельзя дотрагиваться до глаз и век, тереть, давить на них. 2. Вытирать слезу следует со щеки чистым носовым платком. 3. Закапывать в глаза капли необходимо 4 раза в день и только те лекарства, которые выдаются пациенту на руки после процедуры коррекции зрения, от одной недели до срока, пока не отменит врач (закапывать следует в нижний свод конъюнктивы, слегка оттянув нижнее веко книзу). 4. В первые сутки после лазерной коррекции зрения (ФРК) при наличии болей можно принять обезболивающие средства (баралгин, нурофен и др.). 5. Чрезмерные зрительные нагрузки после процедуры необходимо ограничить на срок до двух недель. 6. Исключается употребление спиртного, острого, соленого, жидкости в объеме более 1,5 литров в сутки на срок две недели после процедуры коррекции зрения, пользование косметикой – месяц. 7. Париться в бане, посещать сауну, купаться можно не ранее чем через месяц после операции. 8. Нельзя заниматься видами деятельности, связанными с риском травмы глаза, непроизвольного прикосновения к нему, попадания в глаз инородных тел и веществ в течение месяца после лазерной коррекции зрения. 9. После лазерной коррекции сохраняются все физические ограничения, связанные с исходной близорукостью (чаще всего близорукость высокой степени). 10. Приходить на осмотр желательно в назначенное врачом время; в случаях появления болей, ухудшения зрения, покраснения глаза, его травмы необходимо немедленно обратиться в центр лазерной коррекции зрения. Договор на оказание платной медицинской услуги в каждой клинике имеет свои отличия, но любые юридические нюансы не имеют решающего значения. Возможно, в договоре есть какие-то детали, необходимые на случай судебного разбирательства. Их наличие не является признаком клиники с низким качеством оказания услуги. И наоборот. Абсолютно честный договор, составленный в интересах пациента, не является залогом высокого качества услуг. Юридические тонкости не имеют никакого отношения к профессионализму и добросовестности медицинского персонала. Конечно, это спорная постановка вопроса с точки зрения пациента. И пациент, и врач в настоящее время в России юридически защищены слабо. Имеет смысл сказать о приложениях к договору – «памятках» либо других бумагах, информирующих пациента о возможных осложнениях планируемой операции. Такой документ подписывается пациентом в двух экземплярах, один из которых остается в клинике. Не нужно воспринимать их как попытку администрации клиники снять с себя всякую ответственность за результаты лазерной коррекции. Именно из-за такого отрицательного отношения пациентов к юридическим формальностям некоторые клиники воздерживаются от подобных форм договоров. Информация пациенту, которому предстоит операция эксимерлазерной коррекции Возможные осложнения и степень их вероятности при данной операции (данные статистики). Вероятность неодинаковой остроты зрения на разных глазах (для любой операции). Во время операции ЛАСИК. 1. Повреждение лоскута роговицы микрокератомом (1:2000, то есть один случай на две тысячи операций) Операция прекращается. Повторная попытка коррекции возможна через 6 месяцев. В послеоперационном периоде. 2. Смещение лоскута роговицы При механическом повреждении роговицы в результате несоблюдения пациентом обязательных ограничений в раннем послеоперационном периоде. 3. Воспаление роговицы (кератит), воспаление внутри глаза (увеит) (1:1000). При занесении инфекции в полость конъюнктивы в послеоперационном периоде или на фоне другого инфекционного заболевания (грипп, ОРЗ и т. п.), или при обострении хронических процессов в организме. Требует активного лечения. Возможно снижение зрения. 4. Послеоперационный астигматизм (1:500). При неправильной фиксации метки пациентом в ходе операции. Возможно снижение зрения. При необходимости проводится лазерная докоррекция через 3–6 месяцев. 5. Недокоррекция или гиперкоррекция (1:500). Связаны с индивидуальными особенностями строения ткани роговицы. Докоррекция возможна через 3–6 месяцев после операции. 6. Регресс (частичное возвращение близорукости или дальнозоркости) (1:500). Чаще при миопии высокой степени. Возможна докоррекция после стабилизации процесса. 7. Врастание эпителия под лоскут (1:2000). Приводит к астигматизму, снижению зрения. Требует очищения ложа роговицы под лоскутом. 8. Отслойка сетчатки (1: 2000). Не является осложнением лазерной коррекции. Это результат дистрофических изменений периферии сетчатки (чаще при миопии высокой степени). Требует операции. Отслойка возможна в любые сроки после операции. Возникает и без проведения лазерной коррекции. Уже произошедшая отслойка является противопоказанием к лазерной коррекции. Требуется постоянный контроль состояния сетчатки (1 раз в год) и лазерное укрепление сетчатки при необходимости. 9. Индуцированный кератоконус (1: 10000). Результат врожденной слабости тканей роговицы. Меняется конфигурация роговицы. Зрение снижается. В тяжелой стадии кератоконуса требуется пересадка роговицы. Возможны также индивидуальные реакции и осложнения, не перечисленные в данном документе. С информацией ознакомлен. На операцию согласен. Подпись пациента. Далее привожу документ, который подписывают пациенты в некоторых клиниках в период подготовки к различным офтальмологическим операциям. В том числе и к лазерной коррекции. Многие пункты не имеют отношения к ЛАСИК (например наркоз). Это стандартная форма для всех видов офтальмологических операций. Информированное согласие пациента на лечение Я, Иванов И.И., обращаюсь в клинику «Z» в связи с заболеванием. После проведенного обследования мне рекомендована операция... Я получил необходимые разъяснения относительно данного заболевания, предложенного мне объема лечения и о возможных его результатах, а также рекомендации о соблюдении режима во время лечения и после него, которые обязуюсь выполнять. Я осведомлен о том, что кроме основного заболевания у меня имеется сопутствующая патология органа зрения: .... Я предупрежден о возможных осложнениях во время операции и в послеоперационном периоде. Выражаю согласие на проведение рекомендованного мне объема лечения (операции) и на необходимую предоперационную подготовку по предложенной мне схеме. О необходимости сдачи анализов, согласно предложенному списку, предупрежден и согласен. Я осведомлен о том, что хирургическое лечение может быть многоэтапным. Обязуюсь поставить в известность лечащего врача и анестезиолога о наличии в анамнезе соматических заболеваний и аллергии. На операцию под анестезией (наркоз) согласен. О степени анестезиологического риска предупрежден. Согласен на все виды обследования и консультации специалистов, которые могут понадобиться в процессе лечения. Предупрежден о необходимости проведения в послеоперационном периоде регулярных консультаций у специалистов по имеющимся у меня глазным и общим заболеваниям. Я информирован, что существуют другие медицинские учреждения, где мне может быть оказана медицинская помощь в лечении имеющегося у меня заболевания глаз. При подписании этого документа последний мной прочитан, и я полностью понимаю его, в том числе и возможные риски осложнений, осложнения при проведении операции и преимущества, которые могут быть результатом этого вида медицинского вмешательства. Решение подвергнуться операции является моим собственным и было принято без принуждения или навязывания чьей-либо воли или мысли. Подпись пациента: Иванов И.И. Дата. Настоящее согласие подписано пациентом на приеме у офтальмолога после проведения разъяснительной беседы. Считаю, что пациент полученную полную и подробную информацию об особенностях хирургического лечения осознал и полностью отдает себе отчет об имеющих место рисках и возможных последствиях лечения. Врач-офтальмолог .... После проведения лазерной коррекции на руки пациенту выдают выписку из медицинской карты – выписной эпикриз. К сожалению, не во всех клиниках обращают должное внимание на выписку. А ведь выписной эпикриз порой остается единственным источником незаменимой информации для офтальмолога в случае возникновения со временем у пациента других офтальмологических заболеваний. Выписка из амбулаторной карты Иванова И.И. Иванов И.И. находился на амбулаторном обследовании и лечении в клинике «Z» по поводу миопии высокой степени обоих глаз. При осмотре 01.01.2008: Vis OD <0,05, с коррекцией sph –8,0 cyl –0,5 ax 178° = 1,0 Vis OS <0,05, с коррекцией sph –8,5 cyl –0,5 ax 172° = 1,0 При циклоплегии: Vis OD <0,05, с коррекцией sph –7,5 cyl –0,5 ax 177° = 1,0 Vis OS <0,05, с коррекцией sph –8,0 cyl –0,5 ax 174° = 1,0 ВГД OD 15 мм рт. ст., OS 16 мм рт. ст. Пахиметрия: толщина роговицы OD 550 мкм, OS 551 мкм. Зрение бинокулярное, ведущий глаз правый. Данные компьютерной топографии роговицы без особенностей. При осмотре глазного дна выявлена очаговая периферическая хориоретинальная дистрофия обоих глаз. 02.01.2001 выполнена операция профилактической периферической лазеркоагуляции сетчатки обоих глаз. 16.01.2001 по профессиональным показаниям выполнена операция эксимерлазерной коррекции зрения обоих глаз по методу ЛАСИК. Осложнений нет. При выписке Vis OD 0,8 Vis OS 0,9. Бинокулярное зрение без коррекции 1,0. Стабилизация рефракции и остроты зрения будет происходить постепенно в течение одного месяца. Под лоскутами сохраняются микровключения, которые самостоятельно исчезнут за 3–5 месяцев. Рекомендовано: 1. Инстилляции капель: – Флоксал + Дексаметазон по убывающей схеме. – Лакрисифи (искусственная слеза) или Тауфон 4–6 раз в день в течение месяца. 2. Наблюдение офтальмолога по месту жительства. Другой вариант выписки, на мой взгляд, более информативен для офтальмолога. Выписка из медицинской карты № ... Иванов И.И. находился в клинике «Z» 01.01.2008. Диагноз при поступлении: Миопия высокой степени обоих глаз. Авторефрактометрия: На узкий зрачок: OD sph –8,17 cyl –0,53 ax 178° OS sph –8,47 cyl –0,58 ax 172° С циклоплегией: OD sph –7,63 cyl –0,45 ax 177° OS sph –8,13 cyl –0,44 ax 174° Острота зрения: На узкий зрачок: Vis OD <0,05, с коррекцией sph –8,0 cyl –0,5 ax 178° = 1,0 Vis OS <0,05, с коррекцией sph –8,5 cyl –0,5 ax 172° = 1,0 С циклоплегией: Vis OD <0,05, с коррекцией sph –7,5 cyl –0,5 ax 177° = 1,0 Vis OS <0,05, с коррекцией sph –8,0 cyl –0,5 ax 174° = 1,0 Характер зрения: бинокулярный. Ведущий глаз: правый. Девиация 0°. Пахиметрия: OD 550-573-601; OS 551-578-604 (мкм). Кератометрия: OD К1 44,5 ах 87°; К2 45,0 ах 177°; Average 44,75. OS К1 44,25 ах 84°; К2 44,75 ах 174°; Average 44, 5. Тонометрия: OD 15 мм рт. ст. OS 16 мм рт. ст. Эхобиометрия: OD Глубина передней камеры 3,41 мм Толщина хрусталика 3,84 мм Переднезадний отрезок глазного яблока 26,86 мм OS Глубина передней камеры 3,44 мм Толщина хрусталика 3,69 мм Переднезадний отрезок глазного яблока 27,02 мм Биомикроскопия: OU – спокойны. Конъюнктива бледно-розовая, чистая. Роговица прозрачная, блестящая. Передняя камера средней глубины. Зрачок круглый, реакция на свет живая. Радужка светлая, без патологии. Хрусталик прозрачный. В стекловидном теле плавающие помутнения. Глазное дно: OU Диск зрительного нерва бледно-розовый, границы четкие. Миопический конус. Макулярные рефлексы сохранены. Сосуды не изменены. Пигментный слой сетчатки разрежен, по периферии очаги хориоретинальной дистрофии. Периметрия OU без патологии (протокол обследования прилагается). В-сканирование. OU – в стекловидном теле нежная плавающая деструкция. Оболочки прилегают. Аберрометрия с функцией кератотопографии: признаков кератоконуса не выявлено. Дополнительные исследования (проводятся только при выявлении соответствующей патологии): Лазерная конфокальная микроскопия роговицы: не проводилось. Ретинотомография: не проводилось. Электроретинография, электроокулография, зрительные вызванные потенциалы: не проводилось. Операции: 02.01.2001 выполнена операция профилактической периферической лазеркоагуляции сетчатки обоих глаз. 16.01.2001 выполнена операция лазерной коррекции зрения обоих глаз по методу ЛАСИК: OD sph –7,63 cyl –0,45 ax 177°; К1 44,5 К2 45,0; размер вакуумного кольца 9,5; толщина роговицы 550 мкм; расчетная толщина роговичного лоскута 130 мкм; глубина лазерной абляции 100 мкм. OS sph –8,13 cyl –0,44 ax 174°; К1 44,25 К2 44,75; размер вакуумного кольца 9,5; толщина роговицы 551 мкм; расчетная толщина роговичного лоскута 130 мкм; глубина лазерной абляции 104 мкм. Послеоперационные данные: OD Vis 0,8 ВГД 9,0; OS Vis 0,9 ВГД 9,0. Диагноз при выписке: OU Миопия высокой степени. Состояние после лазерной коррекции (ЛАСИК). Рекомендации: 1. Тобрадекс по 1 капле 4 раза в день в течение 7 дней. Дальнейшее медикаментозное лечение будет назначено на следующем обследовании. 2. График послеоперационного наблюдения: – через сутки после операции; – через 3 суток; – через неделю; – через месяц; – через три месяца; – через шесть месяцев. Различных особенностей оформления медицинской документации великое множество. Те несколько примеров, которые были приведены выше, помогут читателю создать представление о видах документов, выдаваемых пациенту в ходе проведения лазерной коррекции, но в каждой клинике есть свои особенности оформления и стандартизировать такую документацию нет необходимости. Глава 4 Вопросы пациентов Человек, по той или иной причине заинтересовавшийся вопросами, связанными с лазерной коррекцией, оказывается в информационном вакууме. Легкодоступной печатной продукции по этой тематике практически нет, и рано или поздно ответы на возникшие вопросы приходится искать в Интернете. Хотелось бы провести обзор вопросов, которые наиболее часто задают посетители различных форумов, посвященных лазерной коррекции зрения. Посетители таких форумов в основном либо потенциальные пациенты, либо люди, которым уже была проведена коррекция. Привожу далее ответы на те вопросы, которые еще не были подняты в этой книге. О беременности Через какое время после родов можно сделать ЛАСИК? Обычно рекомендуют проводить ЛАСИК по окончании периода грудного вскармливания. У меня могут быть осложнения через пять лет после ЛАСИК, если я буду рожать естественным путем, или рекомендуется сделать кесарево сечение? Если у вас до коррекции была близорукость высокой степени, то она осталась у вас и сейчас. «Минуса» нет, но размер глазного яблока остался большим, и сохранились изменения на глазном дне, в сетчатке глаза. Если вам и будут рекомендовать исключение потужного периода в родах, то не из-за того, что вам делали лазерную коррекцию, а из-за изменений на глазном дне, которые были до ЛАСИК, есть сейчас и останутся на всю жизнь. А состояние сетчатки лучше оценивать незадолго до родов, потому что оно зависит и от наличия токсикозов, гестозов и т. п. Если проблем с сетчаткой до лазерной коррекции не было, то вопрос о кесаревом сечении решается индивидуально. Какие могут быть осложнения на глаза во время родов, если не делать кесарево сечение? Из-за сильного напряжения во время схваток может случиться отслойка сетчатки. Риск такого осложнения выше у женщины с близорукостью высокой степени. ЛАСИК не увеличивает и не уменьшает риск возникновения отслойки сетчатки в родах. Отслойка сетчатки вызывает почти необратимое снижение зрения, при котором не помогают ни очки, ни контактные линзы. В результате отслойки происходит резкое нарушение питания нервных клеток глаза. При нарушении кровоснабжения большинство нервных клеток сетчатки погибает за очень короткое время. Основной симптом отслойки сетчатки – с одной или нескольких сторон выпадает боковое зрение, будто появляется шторка. Затем зона поражения увеличивается. В худшем случае при неоперированной тотальной отслойке сетчатки наступает полная слепота. Через сколько времени я могу планировать беременность после ЛАСИК? Ограничений нет. Во время беременности проводить ЛАСИК не стоит. Не потому, что лазер навредит плоду. Дело в том, что у некоторых пациенток сопровождающее лазерную коррекцию психологическое волнение может спровоцировать преждевременные роды, выкидыш. Некоторые врачи советуют не беременеть в течение года после ЛАСИК, поскольку при беременности изменяется гормональный фон, и это может сказаться на восстановлении зрения. Каково ваше мнение на этот счет? Принято считать, что никаких изменений полученных результатов лазерной коррекции после беременности не будет ни через полгода, ни через десять лет. Тем не менее при высокой близорукости или при тонкой роговице, когда и так есть риск частичного возврата «минуса», кардинальная гормональная перестройка организма при беременности и в период грудного вскармливания иногда может спровоцировать небольшое прогрессирование. Беды в этом нет. Цена вопроса примерно около –1 дптр и после окончания периода грудного вскармливания можно сделать докоррекцию. Правда ли, что не рекомендуется делать лазерную коррекцию зрения еще не рожавшим женщинам? Нет, не правда. Основная масса женщин, делающих ЛАСИК, фертильного возраста. Если я сделаю лазерную коррекцию зрения до родов, есть ли вероятность передачи плохого зрения по наследству? Лазерная коррекция не способствует генетическим мутациям. Если у вас в генах есть склонность к близорукости, значит, есть вероятность, что она реализуется в детях. О профилактической периферической лазеркоагуляции для профилактики отслойки сетчатки В чем состоит сущность ППЛКС (профилактическая периферическая лазерная коагуляция сетчатки) и каковы результаты этой процедуры? При близорукости высокой степени глазное яблоко в течение нескольких лет (чаще до 18–20 лет) увеличивается в размерах, как надуваемый воздушный шарик. Это приводит к увеличению его внутренней площади. Изнутри площадь глазного яблока покрыта нервной тканью – сетчаткой, воспринимающей свет и формирующей получаемое мозгом изображение. Обычно для простоты пациентам говорят, что такое увеличение размеров приводит к нарушению связи между сетчаткой и глазным яблоком, то есть склерой. И при нагрузке или ударе может случиться отслойка сетчатки от склеры. Это не совсем так. Нервную ткань глаза, воспринимающую свет, питают собственные артерии и сосудистая оболочка глаза, находящаяся между сетчаткой и склерой. При резком увеличении площади глазного яблока количество сосудов не увеличивается и появляются микроучастки сетчатки, которые недостаточно снабжаются кровью, а значит и питательными веществами. Из-за такой нехватки питания в этих микроучастках развивается дистрофия и истончение ткани. Со временем возникает риск разрыва и образования отверстия в сетчатке. Разрыв может быть спровоцирован ударом или чрезмерной нагрузкой. При образовании разрыва под сетчатку попадает влага, отслаивающая ее от сосудистой на все большей площади. Это довольно упрощенная и однобокая причина возникновения отслойки сетчатки при близорукости высокой степени, но она дает примерное представление о происходящих процессах, что позволит объяснить механизм действия ППЛКС. ППЛКС в настоящее время чаще всего делают диодным лазером. Для доставки лазерного излучения к сетчатке не нужно делать никаких разрезов. Такой лазер в «разфокусированном» состоянии проходит через все прозрачные среды, не повреждая ни роговицу, ни хрусталик, и фокусируется только на нужном участке сетчатки, коагулируя ее ткани. Образуется коагулят, за пару недель превращающийся в рубец, спайку между сетчаткой и подлежащими тканями, которая не позволяет сетчатке отслоиться в этом месте. При проведении ППЛКС таких коагулятов наносится в среднем 2–3 сотни по периферии глазного дна. Образуется круговая преграда. Дистрофические очаги при близорукости высокой степени образуются в основном на периферии. Если один из очагов станет причиной возникновения отслойки, то ее распространение будет остановлено круговым рядом коагулятов. Отслойка не достигнет центра сетчатки и не уничтожит зрение. ППЛКС не влияет на остроту зрения и не останавливает прогрессирование близорукости. ППЛКС часто делают и при отсутствии явных очагов дистрофии сетчатки при близорукости выше 6 диоптрий или размере глазного яблока более 26 мм. Но часть офтальмологов, особенно в Европе и Северной Америке, выступает против проведения ППЛКС при отсутствии явных дистрофических очагов и риска отслойки. Статистически ППЛКС лишь немного снижает риск возникновения отслойки, не давая стопроцентную гарантию. И есть мнение, что со временем коагуляты сами могут преобразоваться в очаги дистрофии. Есть риск при чрезмерной мощности лазерного излучения получить не коагулят, а отверстие в сетчатке, не препятствующее, а способствующее возникновению отслойки. Существует вероятность появления спайки сетчатки не только с подлежащими тканями, но и со стекловидным телом, что тоже увеличивает риск возникновения тракционной отслойки. В этой дискуссии еще не поставлена точка. Обе стороны не могут статистически достоверно доказать свою правоту. Имеет значение и незаинтересованность зарубежных страховых компаний в оказании такой недоказанно эффективной услуги. Можно ли лазером укрепить слабые места сетчатки, если при обследовании обнаружатся дистрофические изменения на ее периферии? Этот вопрос дает практический выход из патовой ситуации в дискуссии о пользе и вреде ППЛКС. Обе стороны не спорят с одним постулатом лазеркоагуляции: при выявлении дистрофического очага с действительно высоким риском отслойки необходимо провести отграничивающую ЛКС. Не создавать огромную круговую преграду, а только обвести этот маленький очажок 2–3 рядами коагулятов. Насколько сложны подобные операции, и через какое время после них можно планировать беременность? О риске ППЛКС сказано выше. Пациент воспринимает процедуру достаточно легко. Но не легче, чем лазерную коррекцию. Нежелательно делать ППЛКС с 3-го по 7-й месяц беременности. И если роды случатся раньше чем через 2 недели после ППЛКС, то вместо снижения риска отслойки сетчатки получится обратный эффект. Дело в том, что наряду с другими ограничениями после ППЛКС необходимо ограничивать физические нагрузки. Пока спайка в месте коагулята не сформировалась, положительного эффекта ППЛКС не имеет. А тут роды. И проведение ППЛКС для акушеров – лишь один из доводов в пользу нормальных родов, без исключения потужного периода. И далеко не решающий. О проведении склеропластики для остановки прогрессирования близорукости Когда надо делать склеропластику? Близорукость растет в основном вместе с ростом организма. Выделяют несколько примерных пиков роста близорукости: 10–12, 14–15 и 17–18 лет. После 18–20 лет близорукость, как правило, самостоятельно стабилизируется. Обратный процесс происходит с дальнозоркостью. Врожденная дальнозоркость – маленькое глазное яблоко. С ростом организма глазное яблоко тоже растет, что ведет к уменьшению дальнозоркости. В связи с этими процессами лазерную коррекцию рекомендуют делать после 18 лет, когда основной период роста организма закончен. Для остановки роста близорукости используют различные медикаменты, раскачку, гимнастику для глаз, режим зрительных нагрузок, физиотерапию (электростимуляцию и т. п.). Но ни один метод не гарантирует стопроцентного успеха. При скорости роста близорукости более 1 диоптрии в год встает вопрос о проведении склеропластики для остановки или снижения скорости прогрессирования. В большинстве офтальмологических клиник не принято делать склеропластику после 18 лет. Исключением является миопическая болезнь, характеризующаяся не только серьезными патологическими изменениями на глазном дне, ведущими к снижению зрения даже без возникновения отслойки сетчатки (дистрофия сетчатки в центре), но и постоянному прогрессированию близорукости, порой, вплоть до 20–30 диоптрий (подробнее см. главу 10). Существует много видов склеропластики, но суть у всех одна. За глазное яблоко, поближе к месту выхода зрительного нерва, закладывается один большой (V-образный) или несколько маленьких трансплантатов. Трансплантатами являются специально обработанные трупные ткани (твердая мозговая оболочка и др.) или пуповина. По мере взаимодействия трансплантата с окружающими тканями (в основном со склерой) происходит местная активация обменных процессов. Это связано и с активизацией кровоснабжения, и с иммунной реакцией тканей, и с неинфекционным воспалением. Эти процессы должны улучшить состояние склеры глаза, укрепить его и остановить перманентное выпячивание, раздувание, рост глазного яблока. Сделать это довольно трудно, ведь, по сути, необходимо остановить рост одного органа на фоне роста всего организма (до 18 лет). Эффективность операции, мягко говоря, не стопроцентная. Определить, почему остановился рост близорукости, из-за операции или просто пройден очередной пик роста, не представляется возможным. Мнения офтальмологов в оценке эффективности сильно расходятся и колеблются от 70 до 20 %. Внутрь глаза проникать не нужно, поэтому операция считается безопасной, но довольно неприятной. Делают ее в основном детям и подросткам. Маленьким детям приходится делать ее под общим наркозом, а наркоз – это уже опасно. Глаз остается покрасневшим около месяца после операции. Пытаться остановить рост близорукости нужно обязательно. Чтоб не добраться до близорукости высокой и сверхвысокой степени с тяжелейшими и необратимыми изменениями на сетчатке. Но делать или не делать склеропластику – решается индивидуально в каждом отдельном случае. При прогрессирующей миопии сколько времени необходимо для проведения наблюдения, для того чтобы впоследствии провести лазерную коррекцию? На фоне современных зрительных нагрузок никто не может сказать, в каком возрасте можно полностью исключить риск прогрессирования. Другое дело, если вам больше 18 лет и последние год-два близорукость не растет. При таких условиях уже можно делать лазерную коррекцию, если у вас не тонкая роговица. Даже если прогрессирование будет, то совсем небольшое: может, одна, может, две диоптрии. Через несколько лет вы сможете безболезненно и бесплатно (в большинстве клиник) сделать докоррекцию. При прогрессировании миопии, когда у вас тонкая роговица и высокая степень близорукости, не спешите делать лазерную коррекцию. Подробно обсудите с рефракционным хирургом в плане отдаленного прогноза результата коррекции. Является ли ранее проведенная склеропластика противопоказанием для проведения лазерной коррекции? Нет. Несколько ситуаций, при которых рефракционная хирургия бессильна В офтальмологические клиники обращается много людей, имеющих гораздо более сложную патологию, чем те, о которых сказано выше. В некоторых ситуациях все усилия направлены только на попытку сохранить то, что еще не потеряно, а если повезет, то немного улучшить зрение. И это улучшение измеряется не в количестве строк, а в гораздо более скромных успехах, позволяющих пациентам радоваться чувству света, виду собственных пальцев в нескольких сантиметрах от глаз и силуэтам людей на расстоянии вытянутой руки. Как, например, в обращениях, которые привожу здесь без редактирования. Здравствуйте! Моему мужу в 2004 году в Москве делали операцию на глаз. Теперь каждый год проводят лечение в клинике. Последний раз, в 2007 году, ставили диагноз: Возрастная макулярная дегенерация, предисциформная форма, ангиосклероз сетчатки OU. Состояние после сквозной кератопластики, артифакия, оперированная OУГ I «а» глаукома OS. Факосклероз OD. Можно ли в вашей клинике улучшить ему зрение? Здравствуйте, моему сыну 9 лет, четыре года назад ему поставили диагноз «атрофия зрительного нерва обоих глаз». Каждые полгода проходим курс лечения: лазерную терапию, магнитостимуляцию, уколы «ретиноламин». Врачи говорят, что острота зрения не падает. Но если в прошлом году он занимался по обычной школьной программе, то сейчас совершенно не видит текст. Ответьте, пожалуйста, есть ли у нас надежда, и сможете ли нам в чем-то помочь? У отца в начале этого года резко ухудшилось зрение из-за глаукомы. Один глаз не видит, другой почти не видит, различает только силуэты, темное и светлое. Ему 68 лет, всю жизнь работал архитектором, и вот вынужден был бросить любимую работу. Помогаете ли таким больным глаукомой? Можно ли восстановить зрение инвалиду Великой Отечественной войны при следующем диагнозе заболевания, установленном местной клиникой: Глаукома – IVA – OD, IIIA – OS. Начальная осложненная катаракта ОU. Были проведены операции по глаукоме – левый глаз – в 1984 году и повторно – в 1992 году, правый глаз – в 1986 году. Зрительный нерв атрофирован. Уголком левого глаза отличает день от ночи, видит силуэт проходящего человека. Проводится ли в вашей клинике диагностика и лечение такой болезни – диагноз «Наследственная оптическая невропатия Лебера», больному 15 лет и он полностью ослеп 2 месяца назад (скорей всего, наследственность от отца, у него плохое зрение). В Турции врачи помочь не могут, порекомендовали обратиться к специалистам в России. Помогите, родители в отчаянии! Какие болезни глаз лечат лазером? Обращаются в лазерные клиники с различными болезнями. Некоторые из них лечатся лазерами, некоторые нет. Здесь перечислены глазные заболевания, в комплексном лечении которых часто используются лазерные технологии. Что такое лазерная иридэктомия? Есть два основных вида глаукомы: открытоугольная и закрытоугольная. Внутриглазная жидкость оттекает из глаза через угол передней камеры, находящийся в месте контакта роговицы и радужки. На самом деле радужка и роговица не соприкасаются друг с другом, между ними находится микроскопический шлеммов канал, через который внутриглазная жидкость попадает в пористую структуру трабекулярной системы, а затем в водяные вены и в кровь венозной системы. При открытоугольной глаукоме ухудшается ток в одной из этих структур, а при закрытоугольной глаукоме нарушается отток еще до попадания жидкости в систему угла передней камеры глаза. При закрытоугольной глаукоме закрывается угол, который закрывает радужка. Диагностировать закрытоугольную глаукому иногда бывает сложно из-за ее приступообразного течения. Во время офтальмологического обследования внутриглазное давление чаще всего в норме. Приступы случаются в основном в темное время суток. В темноте зрачок расширяется, радужка собирается складками по периферии, что приводит к ее утолщению. И вот этими утолщенными складками может закрываться угол передней камеры. Худшим проявлением закрытоугольной глаукомы является острый приступ. Под давлением накопившейся за ночь внутриглазной жидкости хрусталик может сместиться вперед и блокировать зрачок, через который в норме жидкость оттекает из задних отделов глаза в переднюю камеру (иридо-хрусталиковый блок). Внутриглазная жидкость начинает накапливаться уже в заднем отделе глаз и все больше и больше давит на хрусталик, блокируя свои пути оттока. Образуется порочный круг «нарушение оттока? повышение давления? блокирование угла передней камеры? нарушение оттока». Наступает утро. Обычно на свету зрачок должен сузиться и открыть угол передней камеры. Но приступ уже начался. Хрусталик не дает зрачку сузиться, давление в глазу возрастает с каждым часом. Это приводит к чудовищному повышению внутриглазного давления, которое буквально за несколько дней может полностью и необратимо уничтожить зрение (приведенная схема развития острого приступа упрощена). Предвестниками острого приступа глаукомы являются неожиданно появившиеся радужные круги вокруг источников света, ломота в глазах, головные боли. К сожалению, острый приступ глаукомы не всегда сопровождается болью, поэтому если у вас вдруг резко ухудшится зрение одного глаза и появятся симптомы-предвестники, то необходимо срочно обратиться к врачу. Как все же предупредить развитие острого приступа глаукомы? Есть предрасполагающие факторы, которые может выявить офтальмолог. Это сужение угла передней камеры, переднее прикрепление корня радужки и гониосинехии. Метод обследования называется гониоскопией. Но есть предрасполагающий фактор, который вы можете выявить сами – врожденная дальнозоркость. Дальнозоркость, особенно средней и высокой степени, вызвана небольшими размерами глазного яблока. А в небольшом глазу часто и передняя камера меньше и угол чаще всего узкий. Конечно, все это очень приблизительно. Но при наличии врожденной дальнозоркости риск возникновения острого приступа глаукомы действительно гораздо выше среднего. При появлении предвестников острого приступа или для его профилактики проводится лазерная базальная иридэктомия. YAG-лазер фокусируется на радужке и проводится несколько импульсов-выстрелов (рис. 16). Пройдя в расфокусированном виде через роговицу и ничуть не повредив ее, лазер прицельно разрушает ткань радужки. Происходит безболезненный микровзрыв, практически незаметный для пациента. С помощью нескольких импульсов лазера в радужке образуется небольшое отверстие. Никаких разрезов, швов и операционных столов. Процедура проводится амбулаторно. Теперь если хрусталик сместится вперед и закроет зрачок, то острого приступа не случится. Внутриглазная жидкость не будет скапливаться в заднем отделе глаза и все больше давить на хрусталик. Жидкость из заднего отдела спокойно оттечет через отверстие в радужке в переднюю камеру.  Рис. 16. YAG-лазер позволяет провести лазерную базальную иридэктомию бесконтактным методом. Также он способен устранить вторичную катаракту, провести синехиотомию и др. Провести лазерную иридэктомию во время острого приступа глаукомы не всегда удается. При высоком внутриглазном давлении роговица отекает, мутнеет и пройти через нее лазерный луч уже не может. Серьезных осложнений после проведения лазерной иридэктомии не случается. Экскурс в офтальмологическую мифологию В научно-популярной литературе и некоторых интернет-ресурсах порой встречаются материалы, разоблачающие мифы, сложившиеся вокруг и внутри офтальмологии в последнее столетие. В процессе изучения заболеваний глаза была выявлена масса закономерностей, некоторые из которых со временем оказались ошибочными. Может быть, один из перечисленных ниже мифов в дальнейшем окажется истиной, однако на сегодняшний момент официальных научных подтверждений нет ни у одного из них. Краткий перечень мифов. 1. Наиболее популярна группа мифов, связанных с выявлением причин появления близорукости. К ним относятся такие, как «смотреть телевизор с близкого расстояния вредно», «читать в темноте и лежа нельзя» и «большие зрительные нагрузки ухудшают зрение». Безусловно, длительные зрительные нагрузки, получаемые на близком расстоянии от глаз, да еще и в условиях недостаточного освещения очень тяжело переносятся нашим органом зрения. Такое чрезмерное напряжение всех структур зрительного анализатора, вплоть до коры головного мозга, пагубно сказывается на его функциональном состоянии. Синдром сухого глаза, спазм аккомодации, астенопические жалобы, невротические состояния, нейрогуморальный дисбаланс, локальные проблемы в опорно-двигательной и кровоснабжающей системах организма. Много нарушений может стать последствиями чрезмерных зрительных нагрузок. Но не близорукость. Все перечисленные факторы могут являться причинами ее развития. Возможно, имеет значение давление на глазное яблоко глазодвигательных мышц, офтальмогипертензия или трофические нарушения. Но доказательств нет. Истинной причины развития близорукости сегодня не знает никто. Путь дальнейших офтальмологических исследований, по-видимому, лежит в подразделении приобретенной близорукости по механизму возникновения на несколько видов. Конечно, желательно ограничить уровень зрительных нагрузок у детей и подростков, максимально увеличив в системе развлечений долю занятий, сопровождающихся зрительными нагрузками на расстоянии более 5 метров от глаза. Вот только исключить чтение и работу за компьютером из режима дня современного ребенка невозможно. 2. «Очки ухудшают зрение и вообще вредны для глаз». Опять те же поиски врага, что и в первой группе мифов. Поиски черной кошки в темной комнате. Наверное, действительно нет дыма без огня. Тот, кто без очков видит 30–40 %, буквально через несколько недель постоянного ношения очков обнаруживает, что без очков зрение стало гораздо хуже. А почему? Головной мозг понял, что очки всегда выручат, и перестал перенапрягать все компенсаторные силы организма. Высвободил часть своих возможностей для решения других задач. Приверженцы различных систем упражнений до сих пор спорят с таким подходом официальной медицины. Окончательной точки в этом споре еще не поставлено. Но есть одно условие, которое не должно дискутироваться. Если человек без очков не видит и 10 %, если у человека близорукость, дальнозоркость или астигматизм средней или высокой степени, если человеку еще нет восемнадцати лет, то полностью заменять ему очки на любую систему упражнений КАТЕГОРИЧЕСКИ ПРОТИВОПОКАЗАНО! Развитие в результате пренебрежения очками амблиопии и косоглазия – гораздо большее зло, чем собственно очки. Взрослый человек может выбрать любую систему упражнений, ведь риск развития у него амблиопии и косоглазия минимален. Но ребенок, имеющий рефракционные нарушения высокой степени, может заниматься упражнениями ТОЛЬКО на фоне ношения очков. 3. «Компьютерная диагностика зрения абсолютно точная, а старые методы никуда не годятся». Золотой век офтальмологической диагностики пришелся на первую половину двадцатого века. Несмотря на отсутствие современных технологий, произошла настоящая революция в методах обследования, исследовании оптики, анатомии и гистологии глаза. Открытие и классификация огромного количества заболеваний заложило основы нынешней офтальмологической практики. С развитием технологии произошла по большей части только модернизация диагностических методов, способствовавшая облегчению труда окулиста. Основным фактором диагностики сейчас по-прежнему, как и 50 лет назад, остается клиническое мышление врача. Технологии вывели на качественно новый уровень хирургию глаза, но диагностику глазных заболеваний принципиально не изменили. Начинающие офтальмологи лишь с появлением практического опыта перестают «преклоняться» перед данными, получаемыми с помощью различных томографов и сканеров. Повышение уровня визуализации и количественных характеристик оценки структур организма не является залогом правильности поставленного диагноза и назначенного лечения. Ярким примером может служить авторефрактокератометрия. Замечательный метод, позволяющий за несколько секунд определить количественные данные, отражающие оптическую силу роговицы и всего глаза. Пациент, увидев распечатку автокераторефрактометра, считает ее абсолютно точной. По этим данным выписываются очки, они служат для оценки послеоперационного состояния глаза. А ведь эти данные не являются истиной в последней инстанции. Причин этому четыре. Более или менее точные данные авторефрактокератометрия дает только на широкий зрачок, причем это правило работает и у пациентов, которым больше 40 лет. Автокераторефрактометр оценивает средние показатели и, в основном, только в зоне диаметром 3 мм. Очки необходимо подбирать с учетом индивидуальной переносимости, то есть с помощью очкового набора, лишь примерно ориентируясь на данные авторефрактокератометра. Очки подбираются несколько меньшей оптической силы, чем данные авторефрактокератометра. Нормальные показатели автокераторефрактометрии колеблются в коридоре от +1дптр до –1 дптр (так называемая зона счастья в рефракционной хирургии). Выставлять ли диагноз «близорукость» при –0,5 дптр или «дальнозоркость» при +0,75 дптр, зависит от остроты зрения пациента. При остроте зрения 1,0 выставлять диагноз клинически неправильно. У большинства людей с хорошим зрением рефракция, как правило, с небольшим «плюсом». 4. «Обследовать зрение надо только после сорока, потому что все равно ничего нельзя сделать для предотвращения ухудшения зрения». Ранняя диагностика заболеваний – главное достижение современной офтальмологической диагностики. Чем раньше обнаружено заболевание, тем успешнее будет лечение. Иногда этот успех измеряется не скоростью полного исцеления, а временем, во время которого удалось сохранять зрение на прежнем уровне или снижать скорость его ухудшения. Но дополнительно несколько лет без слепоты – это тоже результат. А иногда речь вообще идет о часах. И каждый час, во время которого пациент не получил квалифицированную помощь, снижает шансы на успех лечения. Что касается обследования зрения после сорока лет, то когда врач говорит пациенту такую фразу, он прибавляет слово «хотя бы». Все чаще инфаркты и инсульты случаются не у пожилых, как раньше, а у молодых людей. Болезни «молодеют», и глаза, к сожалению, тоже не являются исключением из этого правила. Многие глазные болезни, самая опасная из которых глаукома, часто проходят бессимптомно, и вовремя заметить их появление может только врач. 5. «Сейчас можно вылечить любую глазную болезнь. В крайнем случае можно пересадить глаз или вживить искусственный». Медицина не может вылечить большинство из известных заболеваний. Работы по комплексной трансплантации и по разработке искусственных органов зрения ведутся, но они еще на начальной стадии. Можно пересадить роговицу или имплантировать искусственный хрусталик, но пересадить глаз или имплантировать вместо него специальную видеокамеру пока невозможно. С пересадкой глаза случилась довольно неприятная история. Средства массовой информации оказали офтальмологии медвежью услугу, назвав этот научный эксперимент «пересадкой глаза». По сути, это реконструктивная операция, в ходе которой хирурги пытались вместо полностью атрофировавшегося глаза сформировать некое подобие нормального. Из соединительной ткани соорудили «склеру», поместили внутрь нее сетчатку, пересадили роговицу, присоединили конструкцию к зрительному нерву и т. д. Шум, поднятый прессой на фоне отсутствия зрения у пациента, привел к полной дискредитации эксперимента в глазах офтальмологической общественности, по-видимому, остановив развитие научных разработок, ведущихся в этом направлении. Может быть, такая «пересадка глаза» никогда и не будет проведена, но некоторые хирургические приемы могли бы быть полезны в дальнейшем. Что касается искусственного глаза, то перспективы более радужные, хотя отдаленные. Есть попытки заменить кремниевыми элементами атрофировавшиеся участки сетчатки. Есть работы по соединению специальной видеокамеры с частью вещества головного мозга, отвечающей за зрительные ощущения (подробнее см. в последней главе). Результаты пока более чем скромные. Однако надежда остается. 6. «Там, где официальная медицина бессильна, помогут нетрадиционные методы лечения». В понятие «нетрадиционные методы лечения» входит огромный пласт методов и подходов, начиная от откровенного шарлатанства и заканчивая новыми разработками на грани официальной медицины и других областей знания. Клеймить их все как «не наш метод» нельзя. Предостеречь от абсолютно всех видов обмана, отсеять зерна от плевел невозможно. Только один совет – никогда не отказывайтесь от официальных методов лечения. Если хотите, совмещайте традиционные и нетрадиционные способы, но не надо «сотворять себе кумира» в лице нового мессии, обещающего панацею. Какие из перечисленных мифов уйдут в небытие, а какие станут научно доказанными фактами – покажет будущее. Глава 5 Дискуссионный клуб для пользователей Интернета Интернет – скопище различной информации, не претендующей на достоверность и объективность, но отражающее, как правило, значительную часть мнений по многим вопросам. Просмотрев достаточное количество веб-сайтов по определенной тематике, можно составить свое мнение по интересующему вопросу. Беда в том, что каждый из нас не пытается найти истину, а лишь ищет подтверждение своему, по большей части подсознательно уже сложившемуся мнению. Отметая и ставя под сомнение факты, опровергающие это внутреннее убеждение, основанное на эмоциях и фобиях, мы превозносим до небес «достоверность и объективность» информации, льющей воду на нашу мельницу. В этой главе будут приведены диаметрально противоположные суждения, встречающиеся на различных сайтах. Чтобы не захлебнуться в объеме источников для противопоставления подходов в освещении темы, я выбрал два русскоязычных сайта. Оба претендуют на объективную оценку лазерной коррекции зрения, однако настроение одного из них более «пролазерное» – www.bezochkov.info (это не рекламный сайт какой-нибудь лазерной клиники), другой настроен крайне критично – www.see.active.by. Соответственно в данной дискуссии примут участие три субъекта: Негатив, Позитив и Автор. Опыт прошедших через лазерную коррекцию Негатив Мне было 17 лет, операция безболезненная и потом никаких неприятных ощущений не было. Но лет через пять после лазерной коррекции все вернулось на свои места. Коррекцию нужно будет повторять потом каждые 5–7 лет. Автор Раз у пациента не было никаких неприятных ощущений, значит ему была проведен ЛАСИК. Вернуться все на свои места не могло, это обычное эмоциональное преувеличение, спровоцированное некоторым снижением остроты зрения в результате частичного возврата «плюса» или «минуса». Если у пациента была близорукость, то причиной частичного возврата «минуса» является возраст. ЛАСИК лучше делать пациенту в возрасте старше 17 лет. А пациента даже в возрасте 18–20 лет предупреждать о возможности небольшого прогрессирования близорукости. Если у пациента была дальнозоркость, то возможен частичный возврат «плюса» в любом возрасте. Главная ошибка хирурга – пациент не предупрежден о вероятности «докоррекции». Можно посоветовать обратиться в ту же клинику, где ему делали лазерную коррекцию, и при достаточной толщине роговицы будет проведена лазерная «докоррекция». Ни о какой регулярности повторных операций каждые 5–7 лет речи не идет. Одной «докоррекции» будет вполне достаточно. Негатив Как назывался метод лазерной коррекции, сейчас не вспомню, но это был более дешевый вариант из двух тогда существовавших. Результат – живу без очков, которые носила до этого 20 лет. Отрицательные моменты: один глаз пришлось оперировать повторно; зрение все равно понемногу ухудшается (близорукость), так как не изменилась компьютерная зрительная нагрузка, образ жизни и т. д.; обещанный результат по остроте зрения не получился; послеоперационный период был гораздо тяжелее, чем говорит реклама; независимые окулисты сказали, что мне повезло, – могли быть последствия вплоть до катастрофического ухудшения зрения. Автор Более дешевый метод лазерной коррекции – это, по-видимому, ФРК. Повторная операция на один глаз вызвана вовсе не повышенными зрительными нагрузками и образом жизни (ведь зрительные нагрузки были не на один глаз?), а ограниченностью ФРК как метода. Именно выраженный рефракционный регресс полученного результата в связи с утолщением эпителиального пласта роговицы (особенно при высокой степени близорукости) и стал одним из основных недостатков ФРК, заставивших офтальмологов разработать новый метод лазерной коррекции – ЛАСИК. Вторым недостатком ФРК стал длительный период заживления, сопровождающийся болями и плохим зрением. Что касается мнения «независимых окулистов», возможно, имелся в виду риск развития стойкого помутнения роговицы после фоторефракционной кератэктомии. В любом случае ЛАСИК лишен всех этих недостатков. Негатив Была близорукость –11/–12. После лазерной коррекции хожу без очков. На одном глазу (по ощущениям) остаточная близорукость, на другом – дальнозоркость. Мне делали две операции разными методами. ФРК (менее щадящая) – восстановление заняло около недели (прошел ожог) и месяцев 8 глаз приходил в себя. Второй глаз делался по технологии ЛАЗЕКС, и неприятные ощущения прошли очень быстро. Смотреть им стало более-менее можно месяца через 1,5. Тем, кто решится пойти по моему пути, настоятельно рекомендую задавать как можно больше вопросов. Любых. Они, как правило, ничего не скрывают и нагло не врут, но сами будут рассказывать про –1 сразу после операции... Автор Во-первых, браво! Абсолютно согласен с тем, что нужно задавать как можно больше вопросов врачу! ФРК при близорукости высокой степени сейчас уже не проводится. В данном случае произошел стандартный рефракционный регресс. ЛАЗЕКС – скорее всего, это LASEK (лазерный автоматизированный субэпителиальный кератомилез). LASEK, по сути, тот же ФРК, но без удаления эпителия и с наложением контактной линзы для купирования болевых ощущений. Если догадка правильная, то, к сожалению, нельзя полностью исключить рефракционного регресса и в дальнейшем. Груз осложнений после ФРК и его модификаций до сих пор давит на репутацию ЛАСИК. Приходится и в десятый, и в сотый раз открещиваться от ФРК. Этот метод лазерной коррекции в настоящее время почти не используется. Негатив Комментарий авторов сайта www.see.active.by к предыдущему отзыву. Так, у вас показания были –11/–12. Это много. Все клиники играют на косметический эффект. А показана операция лишь людям, у которых близорукость прогрессирует или очень сильный минус. При стабильном минусе (вплоть до –7) она противопоказана. За 1000 USD можно купить классные очки от Armani или еще от кого, и все окружающие будут завидовать вам, что вы очкарик. Автор Прогрессирующая близорукость является противопоказанием к проведению лазерной коррекции. Именно прогрессирование близорукости и может являться одной из причин частичного возврата «минуса». При «очень сильном минусе» и тонкой роговице ЛАСИК вообще не делают. При близорукости более –16 диоптрий пациент предупреждается о большом остаточном «минусе». Стабильная близорукость до –7 диоптрий – почти идеальные условия для проведения ЛАСИК. В комментарии перепутаны показания и противопоказания к трем операциям: ЛАСИК, ФРК и склеропластика. Авторы сайта правы в одном – действительно можно купить очки и не делать лазерную коррекцию. Выбор за пациентом. Авторы сайта www.bezochkov.info также стараются собрать отзывы пациентов о ЛАСИК. Но наиболее интересным представляется список осложнений лазерной коррекции, выдержки из которого приводятся ниже. Некоторые из нижеследующих утверждений полностью опровергают позиции сайта www.see.active.by. Позитив Осложнения лазерной коррекции зрения: нереалистичные ожидания, недокоррекция и гиперкоррекция, индуцированный астигматизм, процедуры докоррекций, симптом сухости глаза, дымка, эрозия роговицы, ночные блики и ореолы, потеря строчек (лучшей корригированной остроты зрения), центральный островок, риски, связанные с роговичным лоскутом, врастание эпителия, регресс, диффузный ламеллярный кератит, острая инфекция или воспаление. Этот перечень рисков и осложнений коррекции по методу ЛАСИК составлен для того, чтобы в общих чертах информировать вас о том, что же на самом деле происходит. Этот перечень не исчерпывающий, но не факт, что человек, решившийся на лазерную коррекцию зрения, не столкнется хоть с одним из них. Общая статистика по данным зарубежной литературы показывает, что частота осложнений составляет 3–7 %. Как видите, все осложнения можно либо предупредить, либо излечить. Частота потери строк – снижения лучшей корригированной остроты зрения – составляет всего лишь около 0,5 % случаев, но даже в этих случаях происходит значительное улучшение зрения. Для полного понимания рисков осложнений и побочных эффектов лазерной коррекции зрения мы советуем обсудить ваш конкретный случай, условия клиники, оборудование и ее возможности непосредственно с рефракционным хирургом и персоналом клиники! В очень редких случаях одно из вышеуказанных осложнений может привести к снижению лучшей корригированной остроты зрения. Это означает, что, даже смотря через очки или линзы, человек может потерять несколько строчек и уже не сможет читать 1,0 (100 %). Однако, как правило, это снижение невелико, и возможность прочитать 0,6–0,9 на таблице для проверки остроты зрения сохранится. Снижение лучшей корригированной остроты зрения наблюдается, когда у пациентов развиваются значительное затуманивание, диффузный ламеллярный кератит, стойкие стрии (морщины или складки лоскута). Все эти осложнения встречаются крайне редко. Потеря двух или нескольких строк может иметь место менее чем у 1 % пациентов. В большинстве случаев эти изменения обратимы и их можно предупредить! Нереалистичные ожидания Все потенциальные LASIK-пациенты должны быть полностью информированы о том, чего можно ожидать от коррекции. Какую процедуру выбрать: индивидуализированный ЛАСИК или другую методику лазерной хирургии с точки зрения стиля жизни, зрения в условиях естественного освещения, а также в условиях полумрака, возможность видеть вблизи, вопрос перспективы стабильности коррекции, вероятность необходимости докоррекции, дискомфорт во время и после процедуры, время заживления и восстановления зрительных функций и специфические риски, касающиеся методики коррекции. ОЖИДАНИЯ ДОЛЖНЫ ФОРМИРОВАТЬСЯ В ЗАВИСИМОСТИ ОТ ВАШЕГО КОНКРЕТНОГО СЛУЧАЯ, поскольку могут быть особые условия, влияющие на формулу ОЖИДАНИЯ=РЕЗУЛЬТАТ, такие как лучшая острота зрения с коррекцией, вид аномалии рефракции, возраст, род занятий, досуг, личностные факторы и др. Важной обязанностью каждого пациента является установление окончательного набора личных целей и желаний, которых бы он хотел достичь, проведя эксимер-лазерную коррекцию зрения. Для этого необходимо подробно обсудить с вашими хирургом и его сотрудниками, что именно вы хотите достичь. Важно, чтобы ваш рефракционный хирург и его сотрудники смогли понять все ваши ожидания, чтобы они смогли рассказать о том, что реально, а что нет. Хотя Ласик – это процедура, которая является одной из самых успешных и предсказуемых в любой области медицины на сегодняшний день, даже самому опытному хирургу трудно гарантировать, что вы будете видеть 100 % (1,0) или более без коррекции. Это происходит потому, что ваши глаза, как и вы, индивидуальны. Реакция ваших глаз на операцию может несколько отличаться от реакции глаз другого человека. Даже если у вас никогда не было рефракционных или каких-либо других операций на глазах, нормальным считается тот факт, что зрение НЕМНОГО меняется с течением времени, иногда в течение года или нескольких лет. Вы также можете заметить изменения зрения даже на протяжении суток, в разных условиях освещения, или, например, после зрительных нагрузок. Поэтому и после процедуры лазерной коррекции ваше зрение может немного изменяться, и не потому, что процедура была нестабильна или неудачна, а потому, что это нормальные изменения, свойственные глазу человека. Для подавляющего большинства людей зрение вдаль не изменится до такой степени, чтобы требовать каких-либо дополнительных методов коррекции на протяжении всей жизни. Мнение большинства врачей заключается в том, что лазерная коррекция выполняется раз и на всю жизнь. Мнения специалистов Негатив Директор ростовского офтальмологического центра «Интер-ЮНА» доктор медицинских наук Юрий Иванишко не столь оптимистичен: – Проводить операцию или нет – полностью зависит от пациента. Ему должно быть известно, что после операции есть риск осложнений – по разным данным, от 3 до 8 %, возможность серьезных осложнений – менее 1 %, несколько лет назад была выше. Чем больше опыт таких операций, тем меньше риск, но тем не менее он есть. Кроме того, неизвестно, что будет с глазами, прооперированными сегодня, через 15–20 лет. От метода радиальной кератотомии, то есть хирургических насечек на роговице, который в СССР первым применил Святослав Федоров еще в семидесятые годы, отказались именно потому, что стали возникать поздние осложнения. Совсем недавно Федеральная торговая комиссия США запретила в рекламе операции LASIK говорить о том, что эта операция является полностью безопасной и избавляет от очков и контактных линз на всю жизнь. В январском номере журнала «Ophthalmology» был опубликован доклад Американской академии офтальмологии, где описывались побочные эффекты операции: чрезмерная сухость глаз, звездочки и светящиеся круги перед глазами, а также проблемы со зрением ночью и, как следствие, трудности с вождением автомобиля в ночное время. Кроме того, согласно результатам исследований, опубликованным недавно на сайте Общества офтальмологов России (www.oor.ru), после операции LASIK имеет место снижение контрастной чувствительности, то есть способности к различению границ предметов и цветов – одного из важнейших свойств зрения. Так что называть лазерную коррекцию абсолютной панацеей вряд ли стоит. По официальному заключению Американской академии офтальмологии, LASIK – это операция, которая хороша для многих, но не для всех. Основные недостатки лазерной коррекции зрения Их так много, что даже сами отцы-основатели этого метода уже не рекомендуют его для широкого применения. Так, например, в докладах на конференции по рефрактивной хирургии в 2000 г. таких основоположников метода, как Тео Сайлер (директор глазной клиники университета, г. Цюрих, Швейцария), Янис Палликарис (директор глазной клиники, Греция, изобретатель метода LASIK), Мария Тассиньо (профессор университета в Антверпене, Бельгия) и других, было отмечено более 30 возможных осложнений, которые сопутствуют наиболее популярным на сегодняшний день лазерным операциям методом LASIK. В этих докладах прозвучало явное беспокойство не только возможными операционными и послеоперационными осложнениями, которые в той или иной степени могут быть устранены, но и возможной потерей качества зрения, которое не поддается в дальнейшем коррекции сфероцилиндрической оптикой. Наблюдения врачей-офтальмологов в России полностью согласуются с мировыми данными. Так, в докладе российских ученых К.Б. Першина и Н.Ф. Пашинова «Осложнения LASIK: анализ 12500 операций», сделанном на конференции «Современные медицинские технологии» в Москве, утверждается, что при анализе структуры и частоты осложнений операций лазерной коррекции зрения на базе 12500 операций, проведенных в клиниках «Эксимер» в городах Москва, Санкт-Петербург, Новосибирск и Киев, за период с июля 1998 г. по март 2000 г., обнаружилось, что осложнения, отклонения от нормального течения и побочные эффекты LASIK отмечены в 18,61 % случаев! Операции эти выполняли ведущие хирурги России, имеющие значительный опыт и профессиональные навыки, на современных эксимерных лазерных установках NIDEK ЕC 5000. При этом в 12,8 % случаев для устранения этих дефектов потребовались повторные операции. И наконец, последнее. Существуют целые группы населения, которым лазерная коррекция зрения в любом ее виде вообще противопоказана. В первую очередь – это дети в возрасте как минимум до 18 лет, а по некоторым литературным данным и вплоть до 25 лет. Ребенок растет, и форма его глаза, естественно, тоже меняется, что делает неразумной какую-либо искусственную коррекцию этой формы до прекращения естественного роста. Во-вторых, после 35–40 лет у большинства людей развивается дальнозоркость. Это не болезнь – это вариант возрастной нормы. В этой ситуации сделанная в юности лазерная коррекция зрения перестает выполнять свое положительное предназначение, и человек вновь возвращается к очкам. Таблица 2 Частота осложнений после LASIK (литературные данные)* 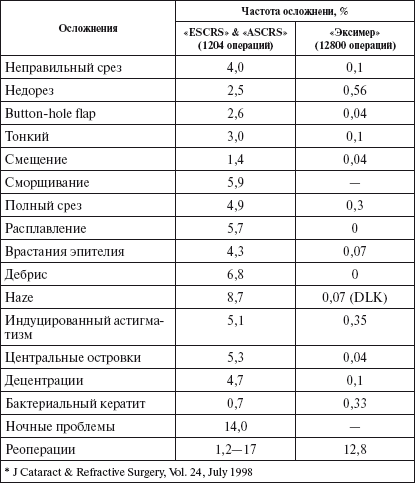 Автор Если вчитаться в этот блок негативной информации, то ничего негативного, кроме манеры изложения, в ней нет. Есть недоговоренность и предвзятость в подборе фактов. Именно для того, чтобы вы получили всю информацию по лазерной коррекции, а не черпали ее из непроверенных или ангажированных источников, и написана эта книга. С выводом Юрия Иванишко можно согласиться без оговорок – лазерная коррекция хороша для многих, но не для всех. Поэтому так важно пройти полноценное предоперационное офтальмологическое обследование (см. главу 5). За рубежом уже есть работы, посвященные отдаленным результатам ЛАСИК, со сроком наблюдения 10–15 лет. Конфокальная микроскопия не находит выраженных дистрофических изменений роговицы после ЛАСИК даже на гистологическом уровне. С достаточно большой степенью уверенности можно сказать, что негативные результаты ЛАСИК в отдаленный период связаны не с повышенным риском развития каких-либо глазных заболеваний, а с трудностями в ранней диагностике глаукомы и в точности подсчета оптической силы ИОЛ при хирургическом лечении катаракты. Пациентам после ЛАСИК необходимо проходить регулярное офтальмологическое обследование не в поликлинике по месту жительства, как всем остальным, а только в специализированных клиниках, оборудованных современной диагностической аппаратурой (анализатор биомеханических свойств роговицы, ретинотомограф и др.). Использовать имя Яниса Палликариса для антипропаганды лазерной коррекции как минимум странно. Опасения ведущих офтальмохирургов мира, связанные с возможной потерей качества зрения, которое не поддается в дальнейшем коррекции сфероцилиндрической оптикой, высказаны в 2000 г. К 2008 г., с широким внедрением в практику точечной лазерной абляции, позволившей устранять монохроматические аберрации высшего порядка, опасения офтальмохирургов были сняты. Теперь о данных российских офтальмологов. В 2000 г. NIDEK EC 5000 был действительно наиболее современным эксимерным лазером. Сейчас офтальмохирурги работают на другой модели – NIDEK EC 500 °CX–III. Но не это главное. Структура осложнений на самом деле осталась примерно такой же. 12 % – «докоррекций» и от 0,04 до 0,5 % вероятность развития других осложнений. Какая доля от случившихся осложнений влияла на остроту зрения – здесь не сказано. Вдумайтесь! Нет случаев летального исхода, нет случаев слепоты. Есть только вопрос: какая доля от 0,5 % пациентов осталась все-таки недовольна полученным результатом? Ведь все перечисленные осложнения в большинстве случаев не снижают остроту зрения. Эффективность и безопасность операции наглядна и неопровержима. Почти. Почему «почти»? Все приведенные данные лишь демонстрируют положительные стороны метода. Недостатки у ЛАСИК, безусловно, есть. Некоторые из них упомянул Юрий Иванишко, многие описаны в других главах книги. Сейчас наблюдается некоторый рост «докоррекций». Причина этого не снижение качества проводимых операций, скорее, наоборот. Прежде всего рост «докоррекций» связан с ростом требований пациентов к полученным результатам. Лазерную «докорекцию» теперь делают не только для увеличения количества строк остроты зрения, но и для повышения качества зрения. Если пациент при стопроцентном результате ЛАСИК (например 1,0 и даже выше) отмечает «гало-эффекты», то есть световые блики в темное время суток, порой для повышения качества сумеречного зрения проводится повторная лазерная абляция. В данном случае устранение аберраций высшего порядка заключается в расширении переходной, а иногда и оптической зоны абляции с помощью точечной подачи эксимерлазерного луча. Циничный заговор алчных врачей Негатив Почему-то большинство врачей-офтальмологов все-таки носят очки. С чего бы это? Потому что это очень опасные вещи и я вас заклинаю... вас, ваших родственников, близких не пользоваться услугами всех нововведений в области здоровья и особенно в области зрения. Методу Бейтса – 100 лет. Сотни миллионов людей во всем мире восстановили себе зрение по этой методике. Вот это правильно, а вот то, что там рекомендуют, это совсем не то. – Это Куренкова? – Да, да. Клиника Куренкова. «Новый взгляд», это все одна и та же компания. Это выкачивание денег из людей. Они циничные люди. Сами, между прочим, все в очках стоят, а себе-то не делают таких операций. Себе не делают, они знают, чем это чревато. – А вот Федоров? – У него там разные были операции, но вот то, что они резали мышцы, это вредительство. Он метод Бейтса прекрасно знал. Его купили. На продаже очков во всем мире компании, производящие, рекламирующие очки, имеют около 30 000 000 000 (тридцати миллиардов) долларов чистой прибыли. Вот эти доллары и не дают возможность мне выступить по телевидению, рассказать людям: «Люди, можно все, что хотите сделать». А реклама очков идет постоянно. Автор Какое-то кликушество! Многие врачи делают себе лазерную коррекцию. Несмотря на свой довольно небольшой доход. Какие сотни миллионов людей по всему миру? Все плохо видящие представители европейской цивилизации поголовно? Метод Бейтса за сто лет ни у кого еще не устранил ни одну истинную диоптрию. Только снял спазм аккомодации и частично (и временно) повысил остроту зрения путем улучшения переносимости ЦНС существующих «плюсов» и «минусов». Такой метод никому не поможет, например, при высокой степени близорукости без очков пройти медкомиссию при поступлении на работу. «Новый взгляд» – флагман в организации офтальмологической клиники как коммерческого предприятия. Соответственно, не обошлось без перекосов. Особенно в принципах ценообразования. Но при этом В.В. Куренков (сейчас он уже не работает в «Новом взгляде») на основе полученного опыта написал и опубликовал в 2002 г. первое и пока единственное русскоязычное руководство по эксимерлазерной хирургии, ставшее наряду с «Рефракционной хирургией» Л.И.Балашевича настольной книгой для многих офтальмологов России. Что касается покупки Святослава Николаевича Федорова корпорацией, выпускающей очки, для того чтобы он лоббировал интересы лазерной коррекции, то это вообще нелогично. И оскорбительно. Производителям очков лазерная коррекция крайне невыгодна. Человек, прошедший ЛАСИК, купит разве что очки для чтения после сорока лет. А до этого возраста он перестанет заходить в оптики. Глава 6 Психология принятия решения Может показаться странным, что после данных об устройстве лазеров, описаний операций и перечисления осложнений вдруг целая глава посвящена психологическим перипетиям мотиваций и взаимоотношений пациента с врачом. Собственно говоря, вся книга посвящена именно тому, чтобы помочь человеку определиться в своем отношении к лазерной коррекции. На самом деле не так много в медицине ситуаций, в которых всю тяжесть принятия решения о необходимости проведения той или иной хирургической процедуры полностью перекладывают на плечи пациента. Навскидку вспоминаются разве что операция с небольшими шансами на успех, косметическая операция при отсутствии явных уродств и дорогостоящая операция. Лазерная коррекция отличается от перечисленных операций минимальным риском, альтернативой в достижении косметического эффекта в виде контактных линз и относительно небольшой стоимостью. Казалось бы, у лазерной коррекции нет шансов стать хоть сколько-нибудь востребованной процедурой. Однако именно здесь на первый план выходят мотивации принятия решения. Мотивации В главе про противопоказания и особенности заживления было сказано много о том, кому и почему нельзя проводить коррекцию и какие особенности зрения будут у человека, которому провели ЛАСИК. Так делать или не делать? Врач скажет «делать», если вам МОЖНО делать, и скажет «не делать» или «мы вам можем предложить другое лечение», если вам НЕЛЬЗЯ делать ЛАСИК. В последнем случае с врачом лучше не спорить, потому очень высок риск осложнений. А вот с «МОЖНО» все сложнее. Устав смотреть на ваши метания перед принятием решения, отнимающие у него время, врач решит за вас. Мотивация такого решения будет связана либо с экономической целесообразностью, либо с личной антипатией, либо с собственным сиюминутным настроением. Поэтому принимайте решение сами. Поступление на работу Молодые люди от восемнадцати и старше, порой получая от работодателей отказы, стараются избавиться от максимального количества своих недостатков. Включая очки. Отдельно стоит упомянуть молодых людей, желающих связать себя с родом деятельности, в котором объективно высокие требования к состоянию здоровья новобранцев. Это касается службы в различных видах и родах войск и спецслужбах, работы в авиации. Если вы планируете поступать в военное училище, если вас переводят из внештатных резервистов в действующие сотрудники Федеральной службы безопасности, если вас принимают на работу стюардессой, то вам стоит поинтересоваться критериями прохождения медицинской комиссии. В большинстве приказов, регламентирующих работу таких комиссий, еще со времен радиальной кератотомии оговорен срок после проведения рефракционной операции, в течение которого человек не допускается к службе или работе. Можно попытаться обмануть комиссию и пройти ее даже на следующий день после ЛАСИК, но будет непросто объяснить, куда пропала близорукость, которая была у вас с детства. Просто не стоит начинать свой профессиональный путь с обмана, который может рано или поздно раскрыться. Есть такие аппараты, как кератотопограф или аберрометр, которые не обмануть и через двадцать лет, и кто знает, когда придется с ними столкнуться на жизненном пути, и к чему это приведет. Лучше идти на медкомиссию с открытым забралом и через полгода после проведения лазерной коррекции. Состояние после проведения ЛАСИК не является ограничением профессиональных возможностей. Сохранение работы К сожалению, в настоящее время критерии прохождения медкомиссии регламентируются руководством предприятий. Или, во всяком случае, интерпретируются. Отклонения от среднестатистической нормы, которые раньше не мешали работнику поступить на данную должность, теперь вдруг становятся поводом для увольнения или для перевода на другое место работы. Такое ужесточение требований к здоровью лиц предпенсионного возраста встречается все чаще. В большинстве случаев при дальнозоркости, близорукости или астигматизме такое ужесточение с медицинской точки зрения не обосновано. Человек видит хорошо, а нужны ему для этого очки или нет, значения не имеет. Исключением, конечно, является работа на высоте и некоторые другие виды работ. Потеря или повреждение очков и контактных линз в таких ситуациях действительно может стать причиной возникновения опасности жизни и здоровью как самого работника, так и окружающих. В таких случаях проведение лазерной коррекции для сохранения работы хоть и является вынужденной мерой, но позволяет сохранить социальный статус и планируемый уровень пенсионного обеспечения. Но и тут пациент должен прийти к рефракционному хирургу с теми показателями, которые требуют у него при прохождении медицинской комиссии на работе. А уж потом хирург должен ответить на вопрос, может он обеспечить в данном конкретном случае необходимый результат лазерной коррекции или нет. После этого пациент решает, «стоит овчинка выделки» или нет. Косметический эффект Не зря лазерную коррекцию порой причисляют к косметическим операциям. Такая мотивация тоже существует. Чаще всего для достижения косметического эффекта ЛАСИК делают девушки фертильного возраста, не переносящие контактные линзы или желающие избавиться от очков раз и навсегда. Да, действительно, ношение очков в подростковом возрасте может породить психологические комплексы. Молодая женщина искренне может считать, что причиной сложностей в общении с представителями противоположного пола является ношение очков или покрасневшие от контактных линз глаза. Дилемма эта очень похожа на ту, с которой встречается молодой человек в поисках работы (см. выше). Такой же рынок труда, а точнее, рынок невест и женихов. Такие же критерии отбора, далекие от критериев здравого смысла. Такое же желание быть счастливой. Только цель более важная – создание семьи и рождение детей. Цель эта чаще всего неосознанная. Пациенткой в силу возраста и неопытности осознается только желание косметического эффекта, желание избавиться от недостатка. Мотивация серьезная и обоснованная. Во всяком случае, это не желание «поменять нос, как у Кейт Уинслет, на нос, как у Кейт Бланшет». Другие мотивации «Пока есть деньги, почему не вложить их в здоровье и не исправить все, что можно, – зубы, глаза, морщины и т. д.» «Подружка вот сделала, а чем я хуже?» «Ну и что, что развелся. Начинаю новую жизнь!» «Теннис, горные лыжи и дзюдо не для очкариков, а мне по статусу положено». «За границей это таких денег стоит, а у нас дешевле и не хуже». «Сейчас в моих кругах принято заботиться о здоровье. А солярий и «ботокс» после этого можно делать?» Каких только не бывает побудительных мотивов для проведения лазерной коррекции! Но независимо от мотива хотелось бы, чтобы пациент сам взвешивал целесообразность проведения ЛАСИК, положив на одну чашу весов причину, толкнувшую на это, а на другую – все оговорки, ограничения, перспективы и риски, то есть в конечном счете свои страхи и сомнения. Как правило, мотив перевешивает, так как на другой чаше весов в большинстве случаев пустяки и мелочи жизни. Чаще всего этому помогают советы. Советы За советом мы с вами ходим к знакомым, друзьям и родственникам. Чужой человек, а тем более рефракционный хирург является, на наш взгляд, лицом заинтересованным, необъективным. А вот друг выдаст полностью объективный совет. Совет сам по себе субъективен. Один индивидуум рекомендует действовать определенным образом, но первый не знает истинных интересов и возможностей второго, а второй не знает степень информированности и мотивы первого. Лучшее, что может сказать советчик, – сухо и сжато изложить имеющиеся у него сведения по этому вопросу. Единственным способом составить собственное мнение является не спросить совета, а собрать информацию из разных источников. Источники информации Книги. Есть четыре книги, которые полно и всесторонне освещают вопрос лазерной коррекции. Две на английском языке, две на русском. Характер изложения – научная монография. Предназначены только для офтальмолога, занимающегося рефракционной хирургией. Тиражи около тысячи экземпляров. Усвоить и правильно воспринять такую книгу рядовому пациенту практически невозможно. Пресса. Основная масса информации рекламного характера. Там больше проблем не в достоверности, а в ограниченности информации: эффективно, безопасно, опытные хирурги, современное оборудование, уникальные операции, устранение близорукости, дальнозоркости, астигматизма, адрес, телефон. В развязанной в прессе кампании преследования врачей за врачебные ошибки лазерная коррекция практически не упоминается. Нет повода. Узкоспециализированные журналы имеют такую же степень доступности информации, как и книги. Интернет. Большинство сайтов на тему ЛАСИК создано соответствующими клиниками, качество и количество информации на них на порядок выше, чем в прессе. Содержимое таких сайтов постепенно и очень медленно, но мигрирует к более-менее всеобъемлющему освещению проблемы. Почему медленно? Тут сказывается конкуренция на рынке оказания медицинских услуг. Если вываливать на сайт гору негативной информации об ограничениях и противопоказаниях, потенциальный пациент посчитает это признаком низкой квалификации и невысокого профессионализма клиники. «Ведь на других сайтах так не пугают, значит там врачи и аппаратура лучше». Но и безоговорочных рекламных обещаний о результатах лазерной коррекции, какие использовали сначала зарубежные, а за ними и отечественные маркетологи от медицины лет десять назад, сейчас не встретишь. Общение с врачом. Какие вопросы ему надо задавать? Итак, последний, самый главный и самый полный источник информации – это квалифицированный врач. Спрашивать что-либо до окончания офтальмологического обследования бессмысленно. Сначала врачу нужно предоставить максимально возможный объем информации о своих глазах и общем состоянии здоровья и предложить ему ознакомиться с вашим офтальмологическим архивом, например с амбулаторной картой. После постановки диагноза, когда врач предложит вам лазерную коррекцию, наступает время задавать вопросы. Из них можно выделить три блока обязательных вопросов. Какой метод лазерной коррекции вы мне предлагаете? О возможных вариантах обследования было сказано в четвертой главе. Если предложен не ЛАСИК, стоит спросить, чем предложенный метод отличается от него. И почему предложен не ЛАСИК. У меня нет противопоказаний к ЛАСИК? Например кератоконуса? Если предлагают коррекцию, то значит противопоказаний нет. Однако имеет смысл еще раз обратить внимание врача на это. Толщины роговицы достаточно для устранения моей близорукости (дальнозоркости, астигматизма)? Мне грозит частичный возврат близорукости? Остается ли резерв толщины роговицы для докоррекции? Идеальный ответ врача: да, нет, да. Подойдет также: да, да, да. Худший вариант: нет, да, нет. В последнем случае имеет смысл отказаться от коррекции. Индивидуальный подход Главный недостаток врача появляется в связи с высоким темпом работы большинства офтальмологических клиник, когда об индивидуальном подходе и говорить не приходится. Если вы видите, что полноценного общения не получается, то можете схитрить. Не задавая даже обязательного блока вопросов, успейте спросить главное: – Меня вы будете оперировать? Если вам ответят «Да», то спросите, когда можно будет подойти и поговорить с врачом в спокойной обстановке. Если «Нет», то: – А мне можно поговорить с хирургом? Вам не откажут. Может быть, вам придется прийти еще один раз и даже в другой день. Психологические позиции сторон Пациент и врач – не противоборствующие стороны. Но цели у каждой из сторон разные. Вам надо решить – делать коррекцию или и дальше носить очки и контактные линзы. Врачу надо поставить вам правильный диагноз и прооперировать, если вы захотите. Опытный врач при общении с пациентом бессознательно использует элементы нейролингвистического программирования или психологическое манипулирование. Разговаривать уверенно, держаться чуть свысока, вести беседу, в наиболее важные смысловые моменты беседы смотреть вам в глаза, иногда дотрагиваться до вашей руки. И многие другие мелочи. Это нормально. Нарушать такой стиль общения не стоит. Однако маневрировать необходимо. Не стоит перебивать и ставить под сомнение доминирование врача, но, придерживаясь уважительного тона, следует задать те вопросы, которые вы хотели. Если вы из тех, кто «теряется» во время беседы, имеет смысл заранее написать список интересующих вас вопросов. Вопросов не должно быть много, скажем, не более пяти. Большое количество вопросов не только вызывает раздражение, но и снижает информативность ответов. От вас просто захотят отделаться. И не поддавайтесь давлению. Помните, что решение принимать вам. Глава 7 Жизнь после лазерной коррекции Правила пользования полученным зрением Первое правило – в случае травмы или операции на глазах сообщите лечащему врачу о том, что у вас была лазерная коррекция. Роговичный лоскут очень плотно прилипает к роговице, но остается лоскутом. Поэтому при серьезной травме или операции на глазах роговица, имеющая в своем составе субслой – роговичный лоскут, будет вести себя не так, как обычная: и травма на ней отразится по-другому, и лечить ее надо будет по-другому и дольше, и зрение вернуть будет сложнее. Речь идет о действительно серьезных травмах, которые не пройдут бесследно и для неоперированного глаза. Все сказанное относится и к операционной травме. Наиболее часто причиной значительного снижения зрения в зрелом и пожилом возрасте наряду с глаукомой является катаракта – помутнение хрусталика. Можно задержать ее развитие с помощью закапывания витаминных капель (квинакс, офтан-катахром), но единственным способом возвращения удовлетворительной остроты зрения на сегодняшний день признается только операция. Разрез при удалении катаракты проводится в основном на роговице или на границе роговицы и склеры. Этот разрез и можно считать операционной травмой глаза. При проведении операции по устранению катаракты у пациента, ранее перенесшего лазерную коррекцию, возникает одна проблема. Вместо помутневшего хрусталика во время операции ставят искусственный – интраокулярную линзу (ИОЛ). С точным расчетом оптической силы ИОЛ и могут быть проблемы. То есть после операции по удалению катаракты у пациента может остаться небольшая близорукость или дальнозоркость. Если толщина роговицы позволяет, то не ранее 3 месяцев после операции можно сделать лазерную докоррекцию и устранить остаточную аметропию. Второе правило – желательно проводить регулярное комплексное офтальмологическое обследование в клиниках, занимающихся лазерной коррекцией, и обязательно сообщать врачу о ранее проведенной лазерной коррекции зрения. Дело в том, что всем без исключения людям, достигшим сорока лет, необходимо раз в год проходить проверку у окулиста. Главная цель таких осмотров – ранняя диагностика глаукомы. Самый распространенный метод этой диагностики – измерение внутриглазного давления. Его измеряют через роговицу либо «стреляют» по ней порцией воздуха (бесконтактная пневмотонометрия), либо ставят на нее грузики (тонометрия по Маклакову). Суть этих методов заключается в измерении сопротивления роговицы строго определенной силе давления (воздух или грузик). На основании степени этого сопротивления и делают вывод об уровне внутриглазного давления. В последние три-четыре года офтальмологическая наука обратила внимание на то, что на данные таких измерений влияет еще и толщина роговицы. После проведения лазерной коррекции толщина роговицы существенно снижается, не говоря уж о снижении ее возможностей биомеханического сопротивления. Соответственно, данные, получаемые при проведении тонометрии, перестают быть объективными и точными. Есть аппараты, позволяющие диагностировать глаукому у пациентов, перенесших лазерную коррекцию, но врач должен знать, что вам делали лазерную коррекцию. Профессиональные ограничения в связи с проведенным ЛАСИК Водителю может быть трудно ездить за рулем в темное время суток. Медосмотр для допуска на работу или при поступлении на нее (работа на высоте, машинист и др.) лучше проходить не раньше чем через месяц после лазерной коррекции. Лица, чья профессиональная деятельность или увлечения связаны с высоким риском травматизации (боксеры, работники правоохранительных структур быстрого реагирования и др.), должны учитывать, что после проведения ЛАСИК вероятность неблагоприятного исхода лечения ТЯЖЕЛОЙ травмы глаза увеличивается. Некоторым категориям военнослужащих и гражданских лиц (включая курсантов военных училищ, стюардесс, лиц, поступающих в правоохранительные органы и спецслужбы и др.) перед проведением лазерной коррекции следует уточнить особенности допуска к исполнению профессиональных обязанностей по приказам и нормативным документам. Молодым людям, призванным на срочную военную службу, дается отсрочка длительностью не менее полугода после проведения рефракционных операций. Тем, у кого до коррекции была близорукость высокой степени, в выписке, как правило, пишут диагноз: «Состояние после лазерной коррекции. Миопия высокой степени». Да, диагноз никто не отменяет, потому что, несмотря на отсутствие минусовых диоптрий, размер глазного яблока остается большим и все последствия высокой близорукости на сетчатке остаются. Так что обзаведитесь всеми возможными бумагами о состоянии вашего глаза и докажите медкомиссии военкомата свое право на категорию «ограниченно годен в военное время». Дело не в вашем желании служить или не служить. При вашем диагнозе очень высок риск при травме получить тотальную отслойку сетчатки – необратимую слепоту, инвалидность на всю жизнь. Не рискуйте идти в армию, сделав лазерную коррекцию. В статье 34 приказа МО России, которым руководствуются комиссии военкоматов, не говорится о близорукости, а только о диоптриях (–6 диоптрий – в армию, –6,25 диоптрии – «белый» билет). Однако там есть другие подпункты, кроме «г», и другие статьи, кроме 34-й. Доказывайте свою правоту, получите консультационное заключение о состоянии своей сетчатки, требуйте дополнительного обследования. Вам нельзя идти в армию! Что касается укрепления сетчатки (профилактическая лазеркоагуляция сетчатки), то эта процедура лишь снижает риск возникновения, но не исключает его полностью. Для «косящих» от армии должен добавить следующее. Офтальмология – не то направление, по которому можно легко и просто «закосить». Близорукость высокой степени Диапазон близорукости слабой степени составляет три диоптрии (до –3 дптр), диапазон близорукости средней степени – тоже три (от –3 до –6 дптр), а вот близорукость высокой степени верхней границы не имеет (выше 6 дптр). Офтальмологи используют иногда термин «сверхвысокая близорукость», но это не официальная терминология. Близорукость высокой степени – это и –7 дптр, и –15 дптр, и –35 дптр. Именно в этой неопределенности кроется подвох не только для лазерной коррекции, но и всей рефракционной хирургии при близорукости высокой степени, который заключается в двух проблемах: прогрессирование близорукости и поражение сетчатки. Прогрессирование близорукости высокой степени Есть правило: если близорукость не прогрессирует 2–3—5 лет, то она признается стабильной и можно делать рефракционные операции. Этот стереотипный алгоритм поведения врача не отражает истинной картины. К сожалению, в каждом конкретном случае гарантировать стабилизацию близорукости высокой степени невозможно. Чаще всего близорукость (миопия) как аномалия рефракции перестает расти в возрасте 18–20 лет. Но существует и понятие «миопическая болезнь». Это уже не аномалия рефракции, а серьезное заболевание, характеризующееся постепенным, медленным, но неуклонным ростом размера глазного яблока (и, соответственно, «минуса» – миопии) на протяжении всей жизни пациента и прогрессирующих дистрофических поражений сетчатки. При диагностике миопической болезни главная сложность в том, чтобы не перепутать ее с миопией – аномалией рефракции. Такая дифференцировка возможна в тяжелой степени миопической болезни. Но ранняя диагностика здесь противоречива и часто субъективна. Миопическая болезнь – это прогрессирование миопии и изменения на глазном дне. Но миопия высокой степени тоже может прогрессировать и сопровождаться изменениями на глазном дне. До определенного уровня патологических изменений эти два процесса в большинстве случаев идут одинаково, иногда даже не отличаясь степенью поражения и скоростью развития. И такая идентичность наблюдается именно в том возрастном промежутке, в котором у пациентов так востребована лазерная коррекция – 18–25 лет. Если вернуться к практическим советам, то повторюсь – ни один врач со стопроцентной уверенностью не сможет гарантировать, что после устранения миопии высокой степени с помощью лазерной коррекции в дальнейшем близорукость не будет прогрессировать. Конечно, у пациента возможность снова получить миопию высокой степени ничтожно мала. Скорее всего, прогрессирование с течением лет может привести к миопии слабой степени, но обходиться постоянно без очков будет трудно. Контактные линзы носить после лазерной коррекции могут не все. Если останется запас толщины роговицы, то можно сделать докоррекцию. Для профилактики прогрессирования близорукости (или для улучшения переносимости остаточной близорукости) можно применять различные традиционные и нетрадиционные методы лечения. Поражение сетчатки при близорукости высокой степени От поражения сетчатки не застрахован ни один человек, а тем более человек с миопией высокой степени. Большое глазное яблоко при миопии высокой степени приводит к растяжению сетчатки и нарушению ее питания. Нарушение питания ухудшает обменные процессы в тканях, что приводит к дистрофии (дегенерации) сетчатки. Развивается периферическая и/или центральная хориоретинальная дистрофия. В худшем случае может появиться «сухая» или «влажная» форма поражения макулярной области сетчатки (от I до IV стадии), приводящая к значительной (иногда полной) и необратимой потере остроты зрения. При серьезных патологических изменениях в сетчатке выставляется диагноз «миопическая болезнь». Миопическая болезнь развивается редко. У подавляющего большинства людей миопия высокой степени остается обычной и неопасной аномалией рефракции. Лазерная коррекция не может ни привести к миопической болезни, ни вылечить ее. Для профилактики осложнений миопии высокой степени на глазном дне желательно регулярно проводить комплекс консервативного лечения. Вне зависимости от того, делали вам лазерную коррекцию зрения или нет. Курс медикаментозного лечения при близорукости высокой степени Профилактический курс лечения необходимо проводить 1–2 раза в год. Набор лекарственных средств курса лечения зависит от степени развития поражений сетчатки и назначается врачом. Чрезмерное количество лекарственных средств не столько помогает, сколько вредит здоровью. Для предупреждения осложнений близорукости и ее прогрессирования назначаются: глюконат кальция (по 0,5 г 3–4 раза в день, 10 дней) аскорбиновая кислота (по 0,05 –0,1 г 2–3 раза в день, 3–4 недели) или аскорутин (2–3 раза в день) никотиновая кислота (по 0,01 – 0,05 г 3 раза в день после еды, 15–20 дней) галидор (по 0,05 – 0,1 г 2 раза в день, 2–3 недели) нигексин (по 0,125 –0,25 г 3 раза в день после еды, 1 месяц) трентал (по 0,05 – 0,1 г 3 раза в день после еды, 1 месяц). Сосудорасширяющие препараты нельзя назначать при наличии кровоизлияний в сетчатку. В начальном периоде развития хориоретинальных дистрофий применяют ангиопротекторы (аскорутин, дицинон, продектин, доксиум), гемостатические средства (хлорид кальция, викасол, аминокапроновая кислота), антиагреганты (тиклид и трентал). Серьезные осложнения лечат с помощью введения различных лекарственных средств путем внутримышечных, внутривенных и парабульбарных инъекций. Применяют физиотерапию – фонофорез экстракта алоэ, магнитотерапию, микроволновую и лазерную терапию. Электрофорез нежелателен – по некоторым данным он повышает риск возникновения отслойки сетчатки. Набирают популярность препараты миртилен-форте, черника-форте, стрикс, лецитин и др. Экскурс в нетрадиционную офтальмологию Это одно из направлений, один из путей, по которому может пойти пациент после лазерной коррекции. Не стоит противопоставлять одно другому. Лазерная коррекция и нетрадиционная офтальмология могут дополнять друг друга. Не имеет смысла пытаться снять очки и улучшить зрение с помощью нетрадиционной офтальмологии при близорукости в –15 дптр или дальнозоркости в +6 дптр. Некоторый успех на первом этапе лечения может привести к серьезным осложнениям впоследствии. Амблиопия, косоглазие, регулярные головные боли, неврозы и другие проявления срыва адаптационных и компенсаторных возможностей организма. Но и лазерной коррекции при такой высокой степени близорукости или дальнозоркости не обойтись без помощи нетрадиционных методов лечения. Поэтому при остаточной аметропии после лазерной коррекции не стоит концентрироваться на «виновности» рефракционного хирурга. Он не волшебник. Он значительно уменьшил ваши диоптрии и увеличил остроту зрения. А это уже делает нетрадиционные методы лечения гораздо более эффективными! Существует много различных методик и учений, которые обещают избавить читателя от очков и излечить многие глазные заболевания. Некоторые представители официальной медицины отзываются о таких методиках сугубо отрицательно, и поневоле возникает подозрение, что побудительным мотивом здесь является обида на очень эмоциональное, презрительное и даже воинственное отрицание со стороны авторов некоторых нетрадиционных методов лечения глаз основных постулатов официальной медицины. А между тем такое отрицание вполне объяснимо. Большинство нетрадиционных методик представляют собой систему мероприятий, отнимающих у своих последователей массу времени и сил. Чтобы приступить и до появления первых результатов следовать предписанному комплексу лечения, автору необходимо создать у последователя необходимый эмоциональный фон, некий мотивационный психологический задел. Именно этой цели и служат такие сверхэмоцинальные введения в методику. Там же применяются и другие психологические приемы для вовлечения читателя в сонм своих последователей. Для достижения своей цели автор не может обойтись и без восторженных откликов от своих прежних пациентов, и без примеров преобладания его методики над другими, и без исторического или анатомо-физиологического обоснования, и т. д. И это хорошо. Ведь создатели агрессивных методик используют психологические приемы тоталитарного давления не для сотворения из собственной персоны мессии, не для манипулирования общественным мнением. Их цель благая – заставить читателя заниматься собственным здоровьем. Примером таких методик могут являться книги Мирзакарима Норбекова, особенно «Опыт дурака, или ключ к прозрению. Как избавиться от очков». Автор тратит много сил и времени, чтобы переломить стереотипы поведения, заставить читателя пересмотреть свое отношение к жизни, начать заниматься собственным здоровьем ради активного долголетия. Методика Норбекова охватывает сразу несколько подходов к лечению офтальмопатологии. Хотя, конечно, не все. Объединить в одном учении все подходы к оздоровлению невозможно. Это все равно, что, делая «самый вкусный в мире салат», добавить в него все ингредиенты, которые когда-либо применялись в мире для приготовления салатов: моллюски, молоко, рыбу, апельсины, одуванчик, авокадо, мясо моржа... Механическое суммирование не приведет к успеху. Основными подходами и направлениями оздоровительных систем в нетрадиционной офтальмологии можно назвать: тренировку аккомодационного аппарата глаза и глазодвигательных мышц; массаж; психоэмоциональную оптимизацию акта зрения (сюда можно включить и различные спорные биоэнергетические методики); использование для лечебного воздействия природных факторов, фитотерапию и другие натуропатические (естественные) методики; общее оздоровление организма, влекущее за собой повышение адаптационных и компенсаторных свойств органа зрения (питание, тренировка, гимнастика и др.); режим зрительных нагрузок, позволяющий минимизировать отрицательное воздействие на зрение. Многие методы лечения нетрадиционной офтальмологии разработаны представителями официальной медицины. Они не противопоставляют свой метод общепринятым представлениям, а лишь предлагают нетривиальные и оригинальные комплексы, органично дополняющие традиционные подходы. Вероятно, многие из них со временем вольются в рутинные алгоритмы оказания медицинской помощи. Наиболее известные методы лечения, которые можно условно отнести к нетрадиционной офтальмологии: лечение косоглазия и дефектов зрения по методу академика Ю.А. Утехина; профилактика утомления зрения, самомассаж и гимнастика по методу С.П. Колпакова; аутотренинг глаз по методу профессора Г.Г. Демирчогляна; метод М. Норбекова; метод Уильяма Г. Бейтса; упражнения М.Д. Корбетта; упражнения йоги для глаз (Йог Раманантата) оздоровительная система хуашаньской школы Дао, китайская гимнастика системы До-ин, китайская Цигун-терапия, Аюрведа, Шиатсу и др.; фитотерапия, гирудотерапия, рефлексотерапия, водолечение, соляризация, пальминг; исцеляющие методики Клары Хакетт; методы Поля С. Брэгга и Патриции Брэгг... Не так уж и важно, какие из этих методик вы выберете. Важно следовать этой методике значительный период времени. Важно заниматься своим оздоровлением. И еще. Хочется закончить этот экскурс словами из примечания к книге «Опыт дурака...» М. Норбекова: «Данная книга не является учебником по медицине. Все рекомендации должны быть согласованы с лечащим врачом». |
|
||
|
Главная | В избранное | Наш E-MAIL | Прислать материал | Нашёл ошибку | Наверх |
||||
|
|
||||
