|
||||
|
|
Болезни эндокринной системы, расстройства питания и нарушения обмена веществ Гипотиреоз Гипотиреоз (микседема) – заболевание, связанное с понижением уровня гормонов щитовидной железы. Различают первичный, вторичный и третичный гипотиреоз. Этиология и патогенез Основные симптомы развиваются при поражении ткани щитовидной железы. Первичный гипотиреоз возникает при врожденных аномалиях щитовидной железы, после операций на ней, в случае недостатка йода, при ее повреждениях при тиреоидите Хашимото (аутоиммунный), а также при передозировке мерказолила и введении в организм радиоактивного йода. Вторичный гипотиреоз может появиться в результате родовой травмы, воспалительных заболеваний головного мозга или травматического его повреждения, опухолей головного мозга и лучевой терапии. Третичный гипотиреоз развивается за счет нарушения синтеза и секреции тиролиберина вследствие недостаточности деятельности гипоталамуса. Основные клинические симптомы Отмечаются сильная утомляемость, апатия, ухудшение памяти, сонливость и снижение работоспособности. Постепенно эти симптомы нарастают, увеличивается вес, понижается слух, замедляется речь, а также возникает общая заторможенность. Появляются характерные изменения: широкое лицо, бедная мимика, узкие щели глаз, блеск глаз отсутствует, выражена отечность век, отмечается отечность подкожной клетчатки. Для отека характерно то, что при надавливании на отечные ткани не остается ямок. Зрение ухудшается за счет отека сетчатки. В связи с увеличением языка на нем наблюдаются отпечатки зубов. Со стороны желудочно-кишечного тракта отмечаются запоры. Имеют место сухость кожи, выраженное ее шелушение и утолщение, особенно на локтях и коленях. Ногти становятся ломкими, а волосы выпадают. Больные жалуются на мышечную слабость. Имеет место снижение температуры тела. Со стороны нервной системы выражены снижение интеллекта, депрессия, появляются психозы и бред, могут также возникнуть слуховые галлюцинации и полиневриты. Если не проводится своевременное лечение, возникает кретинизм. Щитовидная железа имеет плотную консистенцию (она уменьшена или увеличена), а со стороны сердца может возникнуть застойная сердечная недостаточность. Диагностика Постановка окончательного диагноза производится на основании клинических данных и результатов лабораторных и инструментальных исследований. При необходимости определяется уровень насыщенности ткани щитовидной железы радиоактивным йодом с помощью радионуклидного сканирования. Кроме того, проводятся ультразвуковое исследование, компьютерная и магнитно-резонансная томография. Определяется уровень тиреотропного гормона, тироксина и трийодтиронина с помощью специфических тестов. Определяются антитела к тиреоглобулину и тиреоидной пероксидазе. При скрытых формах проводится определение антител к тиролиберинам. Лечение Проводится заместительная терапия тиреоидными гормонами. Лучшими средствами считаются левотироксин, тиреоидин, трийодтиронин, тироксин и тиреотом. Назначаются малые дозы препарата (12,5–25 мкг в день), которые зависят от тяжести состояния, возраста больного и сопутствующих заболеваний. Обычно лечение дает хорошие результаты. Курсы заместительной терапии проводятся на протяжении всей жизни, в результате этого больной ощущает себя полноценным человеком. Кроме того, он должен соблюдать насыщенную белками, витаминами и микроэлементами диету, а содержание жиров и углеродов в пище должно быть ограничено. Эндемический зоб Заболевание сопровождается увеличением щитовидной железы и образованием в ней кистозных узлов. В зависимости от характера последних нетоксический зоб подразделяется на следующие виды: – узловой зоб, характеризующийся неравномерным опухолевидным увеличением ткани щитовидной железы; – диффузный зоб с равномерным увеличением щитовидной железы без уплотнения; – диффузно-узловой зоб с диффузным увеличением щитовидной железы с узловыми образованиями. В зависимости от степени выраженности функции щитовидной железы различают эутиреоидный, гипертиреоидный и гипотиреоидный зуб. Этиология и патогенез При уменьшении поступления йода в организм образуется дефицит гормонов щитовидной железы, что приводит к увеличению секреции тиреотропного гормона гипофиза, который вызывает гиперплазию ткани щитовидной железы и развитие зоба. Последнему также способствуют поступление в организм йода в недоступной для всасывания форме и наследственные причины. Основные клинические симптомы Они зависят от степени увеличения щитовидной железы и изменения ее функциональной активности. В случае узловатого зоба увеличивается только ее часть. В других случаях появляются двусторонние правосторонние узлы на железе, которые имеют мягкую консистенцию. Иногда они располагаются ниже ключицы и могут располагаться на трахее. Эутиреоидная форма зоба. Симптомы сначала отсутствуют, но постепенно появляются слабость, усталость по утрам и к вечеру, отсутствие интереса к жизни. По мере увеличения щитовидная железа оказывает давление на органы, расположенные рядом. Появляются жалобы на комок в горле и головная боль, носящая пульсирующий характер, а также нарушается глотание и дыхание. Гипертиреоидная форма зоба. Появляются жалобы на утомляемость, слабость, снижение аппетита, нарушение сна и потерю в весе. Заостряются скулы на лице, появляется выраженная тахикардия. Гипотиреоидная форма зоба. Постепенно появляются снижение работоспособности, мышечная слабость и утомляемость. Затем возникают сонливость, раздражительность и апатия. Появляются частые запоры, обращают на себя внимание бледность и отечность лица, а также урежение количества сердцебиений до 60 ударов в минуту и гипотония. Иногда нарушается менструальный цикл. Диагностика Постановка окончательного диагноза производится на основании типичной симптоматики и результатов сканирования щитовидной железы, теста на поглощение радиоактивного йода и др. Лечение Оно основывается на клинических симптомах и степени развития зоба, которая классифицируется следующим образом: – степень 0: зоба нет; – степень 1а: зоб определяется только при пальпации; – степень 1б: щитовидная железа видна при откинутой голове назад; – степень 2: зоб определяется визуально; – степень 3: зоб достигает больших размеров. При 1б степени применяются синтетические тиреоидные гормоны (тиреотом, L-тироксин) и трийодтиронин с постепенным повышением дозировки. При зобе 2 и 3 степени при сдавливании органов проводится хирургическое вмешательство. Диффузный токсический зоб Диффузный токсический зоб (базедова болезнь) – заболевание, характеризующееся увеличением щитовидной железы, повышением ее функции и сопровождающееся явлениями тиреотоксикоза. Этиология и патогенез Основными причинами являются наследственная предрасположенность, хронические очаги инфекции и интоксикации, а также психические расстройства и введение радиоактивного йода. Сахарный диабет, болезнь Аддисона и гипопаратиреоз могут увеличивать вероятность развития этого заболевания. В основе диффузного токсического зоба лежат нарушения иммунного статуса, при котором происходит образование аутоантител, способствующих развитию повышенной функции и гипертрофии щитовидной железы. Основные клинические симптомы Они зависят частично от степени увеличения щитовидной железы: – I степень – железа прощупывается на перешейке, но визуально не определяется; – II степень – хорошо прощупываются боковые доли, железа заметна на при осмотре; – III степень – при визуальном осмотре щитовидная железа хорошо определяется; – IV степень – из-за увеличения зоба изменена конфигурация шеи; – V степень – зоб имеет значительную величину. Отмечается постепенное начало заболевания. Основные жалобы – раздражительность, слабость, головные боли, потливость, плохая переносимость физической нагрузки и повышенный аппетит при потере массы тела. Часто больные жалуются на учащенное сердцебиение и дрожь в пальцах рук. Для базедовой болезни характерны нарушения движений (тремор сомкнутых век, рук и высунутого языка) и суетливость. Появляется мышечная слабость, отмечается увеличение щитовидной железы различной степени, обычно она плотная и безболезненная. Следующим важным симптомом является изменение со стороны глаз. Начинает развиваться пучеглазие (экзофтальм), которое встречается у 80 % больных. Таких людей можно узнать по неестественному блеску глаз, а также по следующим симптомам: – Грефе – отставание верхнего века от радужной оболочки при движении глазного яблока вниз; – Штельвага – редкое мигание; – Мебиуса – нарушение конвергенции; – Дальримпля – широкое раскрытие глазной щели; – Кохера – между верхним веком и радужной оболочкой при движении глазного яблока вверх появление белой полоски склеры; – Жофруа – отсутствие морщин на лбу при взгляде вверх; – Зенгера – Энрота – подушковидная припухлость век и др. Кроме того, отмечается резь в глазах, а при ярком свете или слабом ветре появляются слезы. Часто к вышеуказанным симптомам присоединяются конъюнктивиты и кератиты. Также обязательным симптомом является тахикардия. Больные жалуются на постоянный характер сердцебиений, что отмечается даже во время сна. У лиц пожилого возраста могут наблюдаться мерцательная аритмия и мешки под глазами. Кроме того, возникают симптомы «цитотоксического сердца». Из других симптомов характерны изменения со стороны желудочно-кишечного тракта, которые проявляются учащением стула, понижением аппетита, тошнотой, рвотой и поражением печени. Избыток гормонов ведет к сбою обменных процессов с возникновением нарушения функции других эндокринных желез – коры надпочечников, поджелудочной железы и половых желез. По тяжести заболевания различают легкое, среднее и тяжелое течение заболевания. При легкой степени самочувствие не изменяется, но имеют место потеря в весе на 10 % и тахикардия до 100 ударов в минуту. При средней степени потеря массы тела достигает 20 %, а число сердечных сокращений составляет более 100 ударов в минуту, кроме того, повышается артериальное давление. При тяжелой степени наблюдаются потеря массы тела выше 20 % и тахикардия более 120 ударов в минуту, имеет место также поражение других органов и систем. Диагностика Основным диагностическим симптомом является увеличение щитовидной железы на фоне типичных клинических симптомов. Кроме того, применяется ультразвуковое исследование щитовидной железы. Радионуклидный метод определяет повышенный захват радионуклидов щитовидной железой. При исследовании крови определяется снижение уровня холестерина, йода, связанного с белковой фракцией и тиреотропного гормона, а также повышение уровня тироксина, трийодтиронина. Дополнительно определяют уровень антитиреоидных и тиреостимулирующих антител в крови. Лечение Применяется медикаментозное лечение, а по показаниям – хирургическое. Назначаются препараты, подавляющие функцию щитовидной железы (мерказолин, тиамазол, карбимазол, пропицил и др.). С их помощью удается затормозить биосинтез тиреоидных гормонов. При неэффективности консервативного лечения производится удаление части железы. При нарушениях кровообращения используются сердечные гликозиды, назначаются препараты калия и мочегонные средства. Кроме того, проводится лечение с помощью радиоактивного йода, который снижает функцию щитовидной железы. При любом методе лечения определенное значение имеют общеукрепляющие мероприятия, полноценное питание с отказом от острых блюд, крепкого чая, кофе, алкоголя и сигарет. Острый и подострый тиреоидит Этиология и патогенез Основными причинами могут быть такие острые и хронические инфекции, как тонзиллит, пневмония, остеомиелит и сепсис, а также травмы, кровоизлияния в щитовидную железу и лучевые поражения. Последние сопровождаются асептическими процессами с поражением фолликулов щитовидной железы. Подострый тиреоидит происходит в неизменной щитовидной железе после вирусной инфекции (грипп, корь, паротит и др.). Основные клинические симптомы Характерным является болевой синдром. Боль в области щитовидной железы появляется при глотании, она носит постоянный характер, иррадиирует в уши, шею и челюсть. Другими симптомами являются учащенное сердцебиение, озноб и субфебрильная температура. В острый период могут возникать зябкость, потливость, сонливость, дрожание рук и потеря в весе. Внешне отмечается увеличение щитовидной железы, которая имеет плотную консистенцию и становится болезненной. Повышается количество тиреотропного гормона, но снижается содержание тироксина и трийодтиронина. Часто регистрируется рецидивирующее течение тиреоидита. В случае тяжелого течения, когда в кровь поступает избыточное количество тиреоидных гормонов, может развиться картина тиреотоксикоза. Длительность заболевания обычно составляет от нескольких дней до нескольких недель. При пострадиационных тиреоидитах клинически проявляется уплотнение с увеличением, возникает боль в щитовидной железе. При специфических тиреоидитах имеются симптомы специфических заболеваний (туберкулеза, сифилиса, актиномикоза и др.). Диагностика Постановка окончательного диагноза производится на основании клинических симптомов и результатов гистологического исследования и идентификации возбудителя. Лечение Основное лечение проводится в зависимости от причины, его вызвавшей. Назначаются антибиотики и сульфаниламидные препараты, а также анальгетические, сердечные и седативные средства. При формировании абсцесса или свища показано оперативное лечение. Кроме того, по показаниям назначаются гормональные препараты. Хронический аутоиммунный тиреоидит Хронический аутоиммунный тиреоидит это тиреоидит, иммунологический дефект при котором не установлен. Этиология и патогенез При данном заболевании происходит лимфоцитарная инфильтрация с последующей атрофией клеток щитовидной железы. Наблюдается образование антител к различным компонентам щитовидной железы, в результате чего развивается нарушение синтеза гормонов щитовидной железы. Основные клинические симптомы Клиника отличается вариабельностью. Аутоиммунный тиреоидит развивается постепенно (в течение нескольких лет). Появляются такие симптомы, как ком в горле при глотании и чувство стеснения в груди, отмечаются боли в области щитовидной железы, которые выявляются при ее ощупывании, появляются слабость и боли в суставах. Сначала могут возникнуть симптомы гипертиреоза (дрожание в пальцах кистей, учащенное сердцебиение, потливость и повышение артериального давления). В последующем развиваются явления гипотиреоза. Заболевание медленно прогрессирует. Своевременное лечение замедляет процесс, и тогда возникают длительные ремиссии. Диагностика Одним из решающих диагностических критериев является определение титра антитиреоидных антител к микросомальным антигенам и тиреоглобулину. При биопсии выявляется большое количество лимфоцитов, а также определяются клетки, характерные для аутоиммунного тиреоидита. Лечение Основное лечение заключается в назначении тиреоидных гормонов на фоне симптоматической терапии. Эндемический зоб Эндемический зоб – увеличение щитовидной железы у жителей определенных местностей с недостатком йода в окружающей среде. Заболевание развивается в случае недостатка йода в продуктах питания, воде и почве. Этиология и патогенез Потребность взрослого человека в йоде составляет от 100 до 200 мкг, при снижении его поступления до 50 мкг происходит компенсаторное увеличение щитовидной железы, в этих случаях и констатируется эндемический зоб. Иногда к этому приводит употребление в пищу капусты, репы или брюквы, которые оказывают тиреостатическим действием. Основные клинические симптомы Особенностью эндемического зоба является сохранение функции щитовидной железы. Гипотиреоидный зоб на ранних стадиях вызывает лишь неприятные ощущения в области шеи. Обычно отмечается чувство давления. Когда щитовидная железа значительно увеличивается, появляются симптомы сдавливания соседних органов, которые усиливаются в положении лежа. Особенно неприятным является сдавливание сосудов шеи, которые могут привести к нарушению кровообращения и появлению сердечной недостаточности. Диагностика При постановке окончательного диагноза большое значение имеют анамнестические данные о местности, эндемичной по зобу. Для его уточнения проводятся ультразвуковое исследование, сцинтиграфия и определение уровня гормонов щитовидной железы в крови. Лечение Проводится терапия препаратами йода в течение не менее 6 месяцев, суточная дозировка составляет 200 мкг, в последующем назначаются поддерживающие дозы (100–150 мкг). После достижения стойкого клинического эффекта с нормализацией размеров щитовидной железы рекомендуется переход на длительный прием препаратов йода в профилактических целях. Профилактика Основные профилактические меры заключаются в добавлении йода в продукты питания (соль, хлеб). Групповая профилактика осуществляется в группах риска по развитию зоба при дефиците йода во время беременности, грудном вскармливании, а также среди детей и подростков. Для этого назначаются препараты, содержащие йод (антиструмин и др.). Индивидуальная йодная профилактика проводится для отдельных лиц при его дефиците. Сахарный диабет Сахарный диабет – эндокринно-обменное заболевание, связанное с дефицитом инсулина в организме, обусловленное нарушением всех видов обмена веществ с преимущественным нарушением углеводного обмена, а также других нарушений обмена веществ. Этиология и патогенез В соответствии с этиологическими факторами по данным ВОЗ существует следующая классификация видов этого заболевания. 1. Сахарный диабет I типа (деструкция В-кле-ток, обычно приводящая к абсолютной инсулиновой недостаточности): – аутоиммунный; – идиопатический. 2. Сахарный диабет II типа. 3. Другие специфические типы диабета: – генетические дефекты В-клеточной функции; – генетические дефекты в действии инсулина; – эндокринопатии; – инфекции; – необычные формы инсулино-опосредственного диабета. 4. Другие генетические синдромы, иногда сочетающиеся с диабетом. 5. Гестационный сахарный диабет. В развитии сахарного диабета участвует две группы факторов – внешние и внутренние. К факторам риска диабета I типа относятся вирусная инфекция, действие токсических веществ, высокий уровень мочевой кислоты в крови и наследственная предрасположенность. Для этого заболевания характерным является наследственная предрасположенность. В тех случаях, когда уменьшено количество В-клеток, а их деструкция вызывается иммунными или аутоиммунными процессами, сахарный диабет считается аутоиммунным. При этой патологии нарушается антивирусный иммунитет. К группе риска относятся: – монозиготные близнецы, если у одного из них диагностирован сахарный диабет I типа; – лица I степени родства с большим инсулинозависимым диабетом; – матери, родившие детей с массой тела более 4,5 кг; – лица, страдающие ожирением. Развитие инсулинозависимого диабета сопровождается пониженной резистентностью клеточных рецепторов к инсулину, при этом отмечается дефект секреции последнего с развитием резистентности к нему. К сахарному диабету II типа относятся нарушения углеводного обмена, сопровождающиеся выраженной инсулинорезистентностью, с дефектом секреции инсулина или преимущественным ее нарушением и умеренной инсулинорезистентностью. При этом типе заболевания нарушается антивирусный иммунитет. Сахарный диабет I и II типов протекает одинаково, в обоих случаях имеет место дефицит инсулина, который приводит к нарушениям всех видов обмена веществ в организме. В развитии сахарного диабета различают следующие стадии: – I стадия – наличие генетической предрасположенности; – II стадия – повреждающее воздействие на В-клетки; – III стадия – аутоиммунный процесс с появлением антител к островковым клеткам и инсулину, активацией Т-клеток и деструкцией В-клеток; – IV стадия – снижение I фазы секреции инсулина индуцированной глюкозой; – V стадия – развитие сахарного диабета с частично сохраненной функцией продуцирования инсулина поджелудочной железой. – VI стадия – полная деструкция В-клеток. Клинические формы диабета различаются в зависимости от его причины: аутоиммунная, вирусиндуцированная, комбинированная и постепенно прогрессирующая формы. Для аутоиммунной формы характерно наличие антител к антигенам островков поджелудочной железы. Она возникает у женщин в любом возрасте (чаще в пожилом) и сочетается с другими эндокринными нарушениями. Вирусиндуцированная форма сахарного диабета I типа: антитела к антигенам островков поджелудочной железы непостоянны и исчезают через 1 год после начала болезни. Заболевание встречается у людей моложе 30 лет. У этой группы больных быстро появляются антитела к вводимому инсулину. Комбинированная форма инсулинозависимого диабета характеризуется поражением В-клеток поджелудочной железы. Заболевание развивается в молодом возрасте. При прогрессирующей форме сахарного диабета I типа в первые 2–3 года происходит компенсация за счет диеты и пероральных препаратов, в дальнейшем необходима инсулинотерапия. При инсулиннезависимом диабете II типа факторами риска могут быть: – ожирение; – атеросклероз; – ишемическая болезнь сердца; – диспротеинемия; – несбалансированное питание; – наследственная предрасположенность. Для сахарного диабета II типа гиперинсулинемия связана с нарушением секреции инсулина под воздействием гормонов пищеварительного тракта – холецистокинина, секретина, гастрина, инсулинотропного пектина. Основные клинические симптомы Основными характерными симптомами являются жажда, полиурия, похудание и слабость. Сахарный диабет I и II типов имеют значительные различия по своему происхождению и развитию. Инсулинозависимый диабетЗаболевание развивается остро в возрасте до 25 лет, часто после вирусных инфекций и среди подростков в период полового созревания. При этом типе диабета появляются сухость во рту, жажда, полиурия, никтурия, быстрая утомляемость и общая слабость, а также повышенный аппетит на фоне снижения массы тела. При этом полиурия связана с повышенной гипергликемией, что приводит к потере жидкости и дефициту калия и натрия. Повышение секреции глюкозы – главного энергетического материала – вызывает снижение массы тела. У 25 % больных сахарным диабетом отмечается кетоацидоз, может также развиться прекома или кома. Во всех случаях коматозного состояния необходимо определить уровень сахара в крови и моче, а также содержание ацетона в моче. Инсулиннезависимый диабетЗаболевание развивается постепенно, часто в течение нескольких месяцев, характеризуется вначале отсутствием характерных симптомов. Часто первыми симптомами являются кожный зуд, фурункулез, нарушение зрения, катаракта, импотенция и ожирение с отложением жира в верхней половине туловища (лицо, шея, грудная клетка и живот). Клинически различают легкую, среднюю и тяжелую степени сложности течения заболевания. Для оценки степени тяжести учитываются уровень гликемии и диабетические осложнения. При легкой степени отсутствует кетоацидоз и проводится компенсация диетой. К возможным осложнениям относятся ретинопатия. В случае средней тяжести заболевания появляются склонность к кетоацидозу и микроангиопатия. Гликемия натощак составляет выше 12 ммоль/л. Диета и сахарсодержащие препараты дают компенсацию симптомов заболевания. Обычно дозировка инсулина не превышает 60 ЕД в сутки. При тяжелой степени отмечаются кетоацидоз и склонность к гипогликемии. Натощак содержание сахара превышает 12,2 ммоль/л. Компенсация процесса происходит при введении инсулина в дозировке более 60 ЕД в сутки. Отмечаются отклонения в работе всех органов и систем. Развивается ранний атеросклероз, который сопровождается ишемической болезнью сердца, инфарктом миокарда и нарушением мозгового кровообращения, могут также присоединяться и тяжелые инфекции. У детей эта степень приводит к задержке нервно-психического развития. Осложнениями диабета могут быть интеркуррентные заболевания и сосудистые поражения, которые проявляются ангиопатиями, ретинопатиями, нефропатиями и нейропатиями. Диагностика Для постановки диагноза важны следующие показатели: – нормальное содержание глюкозы натощак в плазме крови составляет до 6,1 ммоль/л (119 мг/дл); – нарушение гликемии натощак характеризуется содержанием глюкозы в плазме крови натощак от 6,1 ммоль/л (119 мг/дл) до 7 ммоль/л (126 мг/дл); – гликемия в плазме крови натощак составляет более 7 ммоль/л (126 мг/дл). Диагноз подтверждается после повторного определения глюкозы в крови, а также при повышении уровня глюкозы в плазме крови натощак более 7 ммоль/л и в капиллярной крови более 6,1 ммоль/л (119 мг/дл). Для диагностики важно определение содержания инсулина, проинсулина, С-пептида в сыворотке крови и гликозурии, а также фруктозамина и гликозилированного гемоглобина. Уровень последнего в 2–3 раза превышает показатели здоровых людей. Диагноз «сахарный диабет» является достоверным при наличии следующих симптомов и показателей: – полиурия; – полидипсия; – потеря массы тела; – гликемия в плазме крови более 7 ммоль/л; – показатели гликемии более 11 ммоль/л после нагрузки (75 г глюкозы перорально). Для выявления доклинических нарушений углеводного обмена применяется глюкозотолерантный тест. Он проводится при неясном диагнозе, если имеются сомнительные результаты глюкозы крови натощак, случайно выявлена глюкозурия или на фоне нормального уровня глюкозы отмечаются симптомы сахарного диабета. Тест на толерантность к глюкозе проводится следующим образом: – на 3 дня назначается обычное питание с суточным содержанием углеводов 250 г; – утром у больного берут кровь из пальца для определения глюкозы, после этого дают выпить раствор, содержащий 75 г глюкозы в 200 мл воды или чая с лимоном; – кровь берут из пальца через 60 и 120 минут после этого для определения нагрузки; – на основании полученных данных выстраивается кривая, по вертикали откладывают концентрацию сахара ммоль/л, а по горизонтали время (минуты). Уровень глюкозы при проведении теста составляет: – натощак – 3,9–5,8; – через 30 минут – 6,1–9,4; – через 60 минут – 6,7–9,4; – через 90 минут – 5,6–7,8; – через 120 минут – 3–6,7. Для подбора лечения больным сахарным диабетом проводят гликемические и глюкозурические профили с исследованием уровня глюкозы каждые 3 часа. Основным при этом является определение дозировки инсулина и степени питания больного для устранения риска развития гипогликемических состояний. Для этого выполняется исследование содержания глюкозы в крови в течение дня. Первый анализ проводится перед завтраком, затем через 90 минут после этого, перед обедом, через 90 минут после него, перед ужином и через 90 минут после этого. Последнее исследование проводится перед сном. Кроме того, необходимо исследование кетоновых тел и глюкозурии. В норме содержание сахара в моче составляет до 0,83 ммоль/л, а при сахарном диабете оно значительно выше. Наличие кетоновых тел указывает на тяжелое течение заболевания. Об этом также свидетельствуют ацетон в моче и снижение РН крови, что может являться признаком развития диабетической комы. Определение С-пептида позволяет оценить состояние В-клеток, в норме его содержание в сыворотке крови составляет 0,1–1,22 ммоль/л. При инсулиннезависимом сахарном диабете этот показатель остается нормальным, а при инсулинозависимом его базальный уровень не определяется. Кроме того, определяются аутоантитела к островковым клеткам и глутаматдекарбоксилазе. Лечение Основным в лечении являются диетотерапия и прием препаратов, нормализующих уровень сахара в крови. Всем больным назначается стол № 9, предусматривающий снижение энергетической ценности питания за счет легкоусвояемых углеводов и животных жиров, с содержанием белка, соответствующим физиологическим нормам. Для медикаментозного лечения назначаются сахаропонижающие препараты (табл. 3): – инсулин и его аналоги; – таблетированные сахаросодержащие препараты; – сахаропонижающие лекарственные растения. Инсулин и его аналоги назначаются больным с сахарным диабетом I типа, беременным или кормящим женщинам (независимо от типа диабета); больным с диабетом перед оперативным вмешательством или с тяжелыми формами заболевания. ИнсулинотерапияДля лечения диабета I типа применяются: – инсулин короткого действия, который действует 6–8 часов и вводится подкожно, внутримышечно; – инсулин средней продолжительности действия, который действует до 14–18 часов и вводится подкожно или внутримышечно; – инсулин длительного действия, который действует до 30 часов. В последнее время были разработаны новые препараты белкового высокомолекулярного действия. Назначаются следующие режимы инсулинотерапии: – инсулин короткого действия и средней продолжительности перед завтраком и ужином; – инсулин короткого действия перед завтраком, обедом и ужином, инсулин средней продолжительности перед завтраком и ужином; – инсулин короткого действия перед завтраком, обедом и ужином, инсулин средней продолжительности действия на ночь в 22 часа. Коррекция инсулина проводится после измерения уровня глюкозы в крови. Сегодня не существует альтернативы для терапии инсулином. Это заместительная терапия, без которой жизнь больного невозможна, так как диабет I типа является следствием абсолютного дефицита собственного повреждения В-клеток поджелудочной железы. В последнее время применяются 2 вида инсулинотерапии – традиционная и интенсифицированная. При сахарном диабете I типа оптимальным является применение препаратов, которые позволяют имитировать физиологическую секрецию инсулина с постоянным базальным уровнем гормона в крови и пиками его концентрации в ответ на пищевую нагрузку. Поддержание гликемии на нормальном уровне обеспечивает профилактику поздних осложнений сахарного диабета. Таблица 3 Современные сахаропонижающие препараты 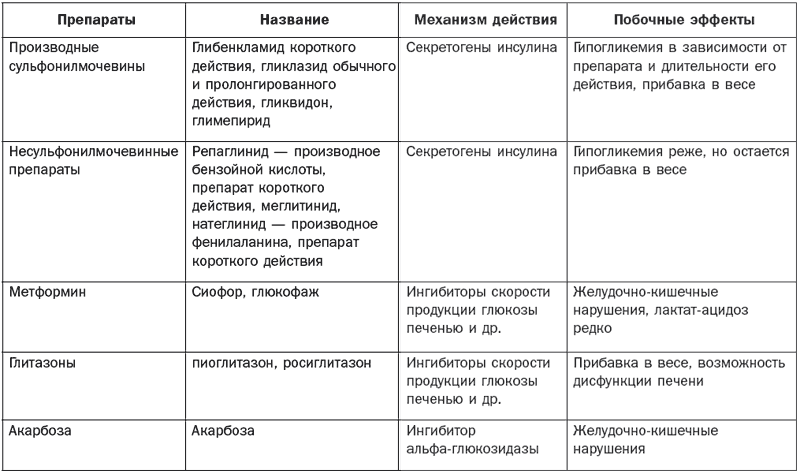 Адекватной считается гликемия натощак и перед едой 5,1–6,5 ммоль/л, через 2 часа после еды – 7,6–9 ммоль/л, перед сном – 6–7,5 ммоль/л, а HbA1c – 6,1–7,5 %. Интенсифицированной (интенсивной) инсулинотерапией называется такой режим введения инсулина, который предполагает 4–5 инъекций инсулина в день и частые измерения глюкозы в крови самим пациентом с коррекцией дозы инсулина. Таким образом, достигается контроль над диабетом I типа. Лечение диабета II типаТак как в основе этого заболевания лежат как нарушения функции инсулиносекретирующих островков поджелудочной железы, так и снижение чувствительности периферических тканей к инсулину или инсулинорезистентности, в результате этого уровень сахара крови повышается выше нормальных показателей. Основной терапевтической целью для больных сахарным диабетом II типа является снижение гликозилированного гемоглобина (HbA1c) до уровня ниже 6,5 %, для чего необходимо поддерживать уровень глюкозы натощак на уровне 5,5 ммоль/л, а через 2 часа после еды – ниже 7,5 ммоль/л. Лечение сахарного диабета II типа включает в себя диету, дозированную физическую нагрузку, обучение больных самоконтролю диабета и медикаментозную терапию. Для лечения диабета II типа применяются следующие препараты: – средства, влияющие на снижение всасывания углеводов в желудочно-кишечный тракт (акарбоза и др.); – бигуаниды (метформин); – средства, стимулирующие секрецию инсулина, препараты сульфонилмочевины (глибенкламид, гликлазид, гликвидон и препараты III поколения – глимепирид); – препараты короткого действия (глинизиды). Применяются также моноинсулинотерапия либо комбинированная терапия, которая заключается в назначении пероральных сахаропонижающих препаратов и проведении инсулинотерапии. Качественный контроль над заболеванием обеспечивается путем специальных приборов – дозаторов. Они применяются с 1980-х годов, но в настоящее время используются совершенно новые приборы, которые предназначены для самостоятельного использования в качестве средств для введения пенициллина (шприцы-ручки). Но в настоящее время, особенно у тяжелых больных, начали применять постоянное введение инсулина помповым методом. Уколы заменяются постоянным введением инсулина, причем в тех дозировках, которые нужны в данный момент. Скорость его введения можно регулировать самостоятельно. Этим отличаются современные помповые аппараты, которые максимально достоверно имитируют работу поджелудочной железы, а заместительная терапия становится похожей на природную секрецию инсулина. В помпе используются препараты инсулина короткого действия. Она является надежным помощником в компенсации заболевания для детей и подростков с тяжелой формой сахарного диабета. Для перехода на помповую терапию госпитализация не требуется, все лечебные манипуляции проводятся в поликлинике. Однако установка помпы требует от врача специальных навыков и умения, а для грамотного ее использования необходимо специальное обучение. С помощью помпового введения инсулина производится 4 варианта введения инсулина, имеется возможность программирования сразу 5 основных базальных программ, минимальная дозировка инсулина составляет 6,1 ЕД в час, временное повышение и понижение подачи инсулина. Больным сахарным диабетом, получающим инсулин, следует подсчитывать количество углеводов в своей пище. Для этого существует система хлебных единиц (ХЕ). За 1 хлебную единицу принимается такое количество продукта, в котором содержится 10–12 г углеводов (табл. 4). Таблица 4 Количество продукта, соответствующее 1 ХЕ 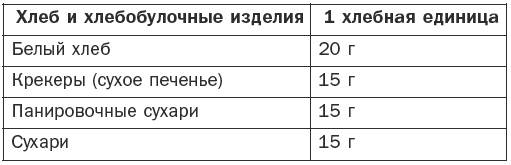 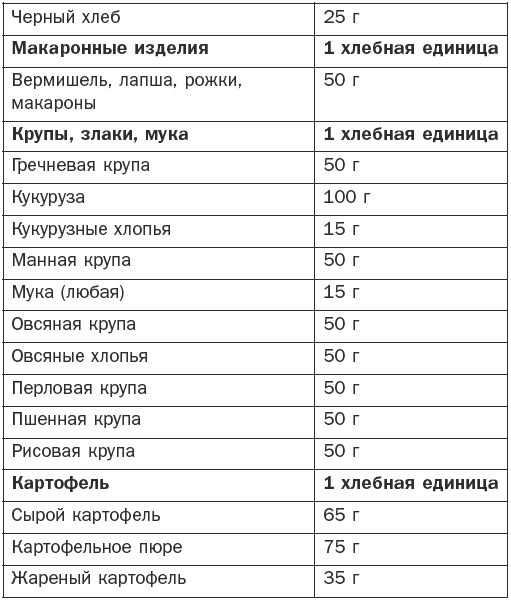 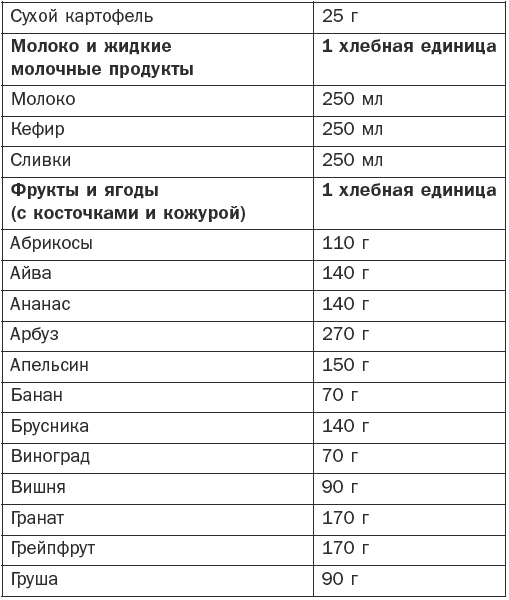 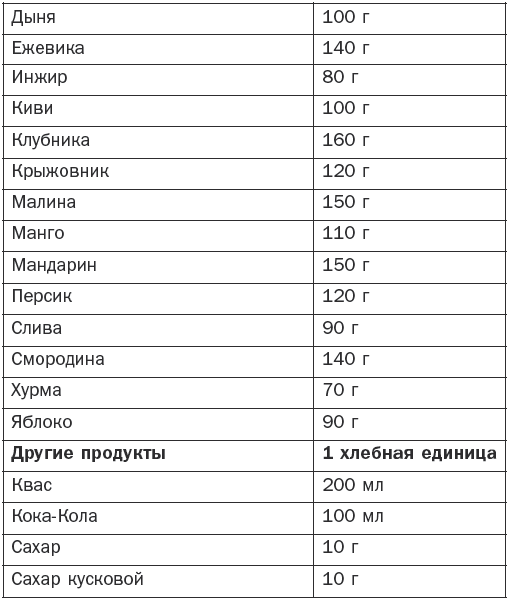  Питание при избыточном весе Применяется низкокалорийная диета, основными принципами которой являются: – ограничение жиров, сахара и алкоголя; – умеренное ограничение пищи, богатой белками или углеводами; – свободное употребление пищи богатой растительными волокнами, бедной питательными веществами. В организме 1 г белка обеспечивает выработку 4 ккал, 1 г углеводов – 4 ккал, 1 г жира – 9 ккал. Все продукты делятся на следующие группы: 1. Продукты, которые употребляются без ограничений: капуста, огурцы, салат, перец, кабачок, баклажаны, свекла, морковь, стручковая фасоль, редис, редька, репа, зеленый горошек (молодой), шпинат, щавель, грибы, чай, кофе без сахара и сливок, минеральная вода, напитки на сахарозаменителях. Овощи можно употреблять в сыром, отварном или запеченном виде. Использование жиров (масла, майонеза, сметаны) в приготовлении овощных блюд должно быть минимальным. 2. Продукты, которые следует употреблять в умеренном количестве: нежирные мясо и рыба, молоко и кисломолочные продукты (нежирные), сыры менее 30 %-ной жирности, творог менее 5 %-ной жирности, картофель, кукуруза, зрелые зерна бобовых (горох, фасоль, чечевица), крупы, макаронные изделия, хлеб и хлебобулочные изделия (но не сдобные), фрукты, яйца. 3. Продукты, которые необходимо исключить или максимально ограничить: сливочное, растительное масло, сало, сметана, сливки, сыры более 30 %-ной жирности, творог более 5 %-ной жирности, майонез, жирное мясо, копчености, колбасные изделия, жирная рыба, кожа птицы, консервы мясные, рыбные и растительные в масле, орехи, семечки, сахар, мед, варенье, джемы, конфеты, шоколад, пирожные, торты и другие кондитерские изделия, печенье, изделия из сдобного теста, мороженое, сладкие и алкогольные напитки. Каждый больной должен вести дневник самоконтроля по определенной схеме (табл. 5): Таблица 5 Схематический дневник самоконтроля и показатели содержания сахара в крови 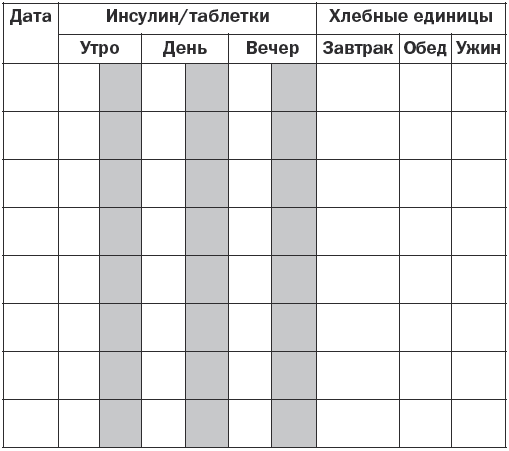 HbA1c ___________ % (норма ___________%) Дата ______________ 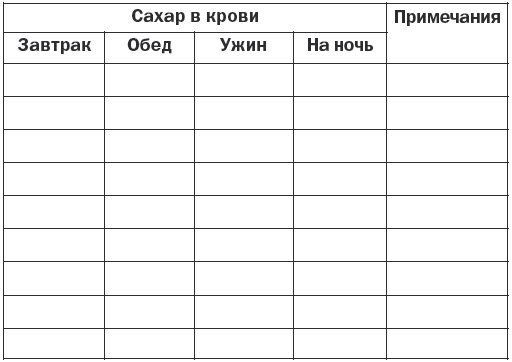 Вес тела _________ кг Дата __________________ Все это дает возможность корректировать лечение и улучшать качество жизни человека, страдающего диабетом. Диабетические комы В зависимости от причины комы при сахарном диабете делят на: – кетоацидотическую (гипергликемическую); – гиперосмолярную; – лактатацидотическую; – гипогликемическую. Каждая из них имеет свои особенности. Кетоацидотическая кома. Она является осложнением сахарного диабета I типа. Причины развития этого вида комы могут быть следующими: – поздно начатое лечение; – неправильное лечение; – нарушение диетического режима; – острые инфекции; – травмы; – операции; – беременность и др. Кома является результатом отравления организма кетоновыми телами, обезвоживания и сдвига кислотно-щелочного равновесия в сторону ацидоза. Обычно начало развития комы возникает постепенно в виде первичных симптомов прекоматозного состояния, когда наблюдаются сильная жажда, полиурия, головная боль и отсутствие аппетита. В случае наступления коматозного состояния появляются резкая заторможенность, ступор, резкое снижение сухожильных рефлексов, дыхание типа Куссмауля и резкий запах ацетона изо рта. Кожа сухая, бледная, пульс частый, слабый, артериальное давление низкое. Иногда появляются симптомы острого живота. Неотложные мероприятия при кетоацидотической коме должны быть направлены на ликвидацию инсулиновой недостаточности, восстановление вводно-электролитного обмена и устранение причины, вызвавшей кому. Срочно производятся анализы на кетонемию, гликемию и ацетонурию, а также другие исследования. Лечение начинается с физиологических, малых доз препарата. Различают постоянное внутривенное введение и частые внутримышечные введения. В первом случае инсулин вводится со скоростью 6–10 ЕД/ч в изотоническом растворе под контролем снижения гликемии. Затем введение уменьшают до 2–4 ЕД/ч с таким расчетом, чтобы гликемия оставалась на уровне 8,3–11,1 ммоль/ч до нормализации pH крови, затем выполняют подкожное введение по 12 ЕД каждые 4 часа или 4–6 ЕД каждые 2 часа. Во втором случае производят частые внутримышечные введения. Лечение начинают с 6–8 ЕД до снижения гликемии. Для восстановления вводно-солевого обмена вводится 1 л 0,9 %-ного раствора хлорида натрия в 1-й час, затем 4 раза по 600 мл каждый час, а после этого по 0,3–0,5 л каждый час. В первые 12 часов лечения общее количество введенного средства составляет 5–6 л. Кроме того, производится коррекция водно-электролитного обмена и выполняется введение 2500 ЕД гепарина через 7–8 часов. Гиперосмолярная кома. Она возникает при сахарном диабете II типа у пожилых людей. Возникает высокая гипергликемия выше 55 ммоль/л, при резкой гиперосмолярности крови и обезвоживания организма. Восстановление электролитного обмена производится путем внутривенного введения 0,9 %-ного раствора хлорида натрия по приведенной выше схеме. Дозировка назначаемого инсулина в 2 раза меньше, чем при кетоацидотической коме. Лактатацидотическая кома. Она связана с накоплением в организме молочной кислоты, которая приводит к развитию ацидоза. В этот период нарушается возбудимость миокарда, появляется брадикардия, уменьшается сердечный выброс, а также блокируются адренергические рецепторы сердца и сосудов. Неотложная помощь заключается в принятии мер по коррекции уровня сахара и ацидоза. Инсулин вводится по 2–3 ЕД/ч в 0,9 %-ном растворе хлорида натрия. Назначают также до 1–2 л 2,5 %-ного раствора бикарбоната натрия в сутки внутривенно капельно под контролем pH крови. Кроме того, проводятся симптоматические мероприятия в зависимости от выраженных симптомов. Гипогликемическая кома. Она представляет собой гипогликемию, возникающую при передозировке инсулина, нарушениях режима питания, интенсивной физической нагрузке или психической травме. Дефицит глюкозы вызывает внезапное голодание мозговых клеток, которое приводит сначала к функциональным, а затем к органическим изменениям мозговых клеток центральной нервной системы. Часто для устранения гипогликемии достаточно съесть немного сахара или ломтик белого хлеба. Но если уровень сахара ниже 3,88 ммоль/л, кома может быстро развиться (в течение нескольких минут). Обычно во время комы имеют место влажные кожные покровы, повышение тонуса мышц, может появиться судорожный синдром, зрачки при этом расширены, а тонус глазных яблок нормален. В моче отсутствует сахар, а реакция на ацетон отрицательная. Неотложная помощь: внутривенно струйно вводят 40–80 мл 40 %-ного раствора глюкозы. Если сознание больного не возвращается, ее вводят повторно и переходят на внутривенное капельное введение 5 %-ного раствора глюкозы. Кроме того, вводят до 60 мг преднизолона, 100 мг кокарбоксилазы и 4–5 мл 5 %-ного раствора аскорбиновой кислоты. Гликемия поддерживается на уровне 8,3–13 ммоль/л. При слабо выраженной гликемии для предупреждения комы больному дают 10–15 г глюкозы, сахара или 100–150 мл сладкого напитка. При гликемии средней степени принимают 15–20 г глюкозы или сахара, 15–20 г сложных углеводов в виде хлеба, печенья или каши. Назначается питание 6 раз в день, а при введении инсулина перед ужином больному дают питание в 1–2 хлебные единицы. При диабетической коме назначается специальное питание. При внутривенном введении глюкозы и инсулина не дают пить. После выведения из комы назначается диета, состоящая из углеводов (каши, картофель, мучные изделия, фрукты, овощи и различные блюда из них). Затем в рацион включаются продукты, содержащие животный белок (творог, кефир, нежирная рыба и яичный белок). Жиров должно быть не более 30–40 г. Осложнения при сахарном диабетеК хроническим диабетическим осложнениям относятся характерные поражения глаз, ног и почек. Они возникают при недостаточно адекватном лечении и приводят к нарушениям функции пораженного органа и необратимым изменениям в нем. Наиболее распространенным осложнением является диабетическая полинейропатия, которая обнаруживается почти у всех больных. Для ее предупреждения необходимо поддерживать нормальный сахар крови. Чаще всего встречается сенсорно-моторная периферическая нейропатия. Основные ее симптомы: снижение болевой, тактильной, температурной и вибрационной чувствительности по типу «носков» и «перчаток». В случае прогрессирования поражения боль нарастает, носит жгучий характер и усиливается при соприкосновении с бельем. Часто эти ощущения сопровождаются депрессией, нарушением сна и аппетита, иногда резким истощением. Для полинейропатических болей характерно их стихание при физической нагрузке. Эти явления распространяются из дистальных отделов ног к проксимальным, затем вовлекаются в процесс и руки. У больного развивается специфическая походка, ослабляются сухожильные рефлексы, кроме того, нарушается координация движений, возникает сенсорная атаксия. Из-за поражения нервных волокон изменяется стенка сосудов, возникают поражения суставов. Таблица 6 Наиболее частые проявления автономных нейропатий 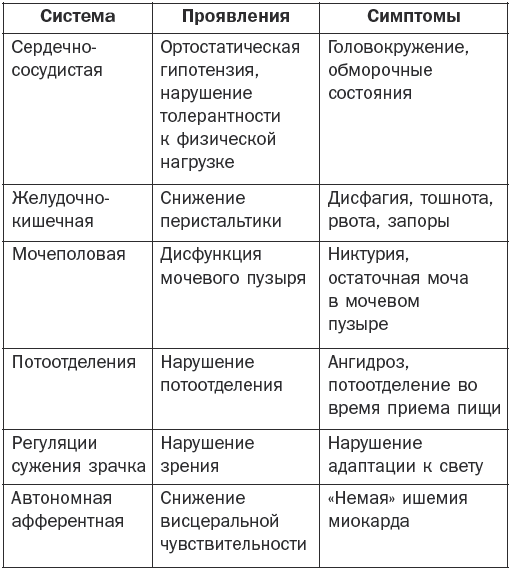 Помимо сенсорной, при диабете II типа возникает автономная нейропатия, когда нарушаются функции жизненно важных органов (табл. 6). Наиболее опасной является кардиальная автономная нейропатия, которая может проявляться безболевым инфарктом миокарда и синдромом внезапной смерти. Кроме того, может возникнуть поражение периферических автономных нервных волокон, которое приводит к атрофическим изменениям кожи нижних конечностей, нарушению микроциркуляции, остеоартропатии и развитию диабетической стопы и последующей ампутацией. Гипопаратиреоз Гипопаратиреоз (тетания) – заболевание, связанное со снижением функции околощитовидных желез, приводящее к повышению нервно-мышечной возбудимости и судорожному синдрому. Этиология и патогенез К снижению функции паращитовидных желез приводят: – первичный гипотиреоз; – хроническая недостаточность коры надпочечников; – эндокринопатия семейного порядка; – аутоиммунный синдром. Гипопаратиреоз возникает при случайном удалении паращитовидных желез во время операции, поражении ее инфекционным процессом, интоксикациях и различных отравлениях, а также при снижении чувствительности тканей организма к гормонам паращитовидных желез. Предрасполагающими факторами могут быть нарушения всасывания кальция в кишечнике и гиповитаминоз D. При недостаточном количестве парагормона или снижении чувствительности к нему органов и тканей происходит нарушение обмена фосфора и тканей, уменьшается его выведение из костей ткани. Кроме того, он почти не всасывается в кишечнике. Возникает гипокальциемия, а содержание фосфора в крови увеличивается. Повышается нервно-мышечная возбудимость, это приводит к возникновению судорожного синдрома. Если этот процесс продолжается в течение длительного времени, происходит атрофия мышц. Основные клинические симптомы Появляется чувство жара и онемения в руках и ногах, ощущения ползания мурашек по телу и спазма мышц. Эти симптомы усиливаются при изменении внешней температуры или физическом напряжении. В последующем возникают болезненные судороги в мышцах. Если эти симптомы появляются в кистях, развиваются специфические симптомы: «рука акушера», «конская стопа», сардоническая улыбка в связи с усилением напряжения мышц вокруг рта. Кроме того, может возникнуть ларингоспазм, а в дальнейшем – асфиксия. Часто возникает спазм других мышц: пилороспазм, спазм мышц кишечной стенки мочевого пузыря, спазм коронарных сосудов. При длительном судорожном сокращении мышц может развиться нарушение дыхания, а спровоцировать это могут самые разнообразные причины. Тяжесть состояния больного зависит от уровня содержания кальция в крови. При легкой степени гипокальциемии могут возникнуть незначительные субъективные дискомфортные ощущения. При средней и тяжелой степени появляются депрессия, нарушение памяти, апатия, головная боль и светобоязнь. Могут возникнуть приступы, похожие на эпилептический припадок. При длительной гипокальциемии возникают сухость, шелушение кожи, ломкость ногтей, выпадение волос, быстро нарастает разрушение зубной эмали, появляются потливость, снижение слуха, зрения, могут развиться гипокальциемическая катаракта, нарушение психики и снижение интеллекта. Диагностика Гипопаратиреоз характеризуется гипокальциемией. Уменьшается выделение кальция и фосфора с мочой. Определяется снижение уровня паратиреоидного гормона в крови, а содержание фосфора повышено. Кроме того, проводится определение ряда характерных симптомов: – симптом Хвостека – сокращение мышц лица при постукивании в местах выхода спереди наружного слухового прохода; – симптом Труссо – судороги в области кисти, возникающие после перетягивании плеча жгутом; – симптом Гофмана – появление парестезий в местах разветвления нервов; – симптом Шлезингера – судороги в разгибательных мышцах бедра и стопы при пассивном сгибании ноги в тазобедренном суставе. Лечение Острый приступ гипопаратиреоза снимается в стационаре. Обязательно проводится внутривенное вливание от 10 до 50 мл 10 %-ного раствора хлорида кальция или 10 %-ного глюконата кальция, инъекции повторяются 2–3 раза в сутки. Кроме того, применяется паратиреоидин в дозировке 10–40 ЕД внутримышечно. В последующем назначается курсовое лечение в течение 1,5–2 месяцев. При ларингоспазме проводится интубация трахеи. При хроническом течении назначается диета с увеличенным содержанием кальция (молоко, сыр, яйца, печень трески, капуста и редис). Гиперпаратиреоз Гиперпаратиреоз – представляет собой генерализованную фиброзную остеодистрофию, возникающую в связи с гиперфункцией околощитовидных желез с выделением избыточного количества паратгормона паратирина. Этиология и патогенез Гиперпаратиреоз может быть первичным и вторичным. Первый развивается при доброкачественных и злокачественных опухолях паращитовидных желез или наследственной предрасположенности. А второй возникает как компенсаторная реакция организма, направленная на восстановление нормального уровня кальция в крови. Обычно он связан с недостаточностью витамина D. На фоне вторичного гиперпаратиреоза или прогрессирующей почечной недостаточности может возникнуть третичный гиперпаратиреоз. Любая форма заболевания связана с избыточным количеством паратиреоидного гормона. Это приводит к нарушению фосфорно-кальциевого обмена, кальций и фосфор выводятся из костей, в организме возникают гипофосфатемия и гиперфосфатурия, а гиперкальциемия приводит к слабости, моче– и камнеобразованию. Выделение большого количества мочи приводит к усиленной жажде и учащенному мочеиспусканию. Возможно также развитие язвенной болезни желудка и двенадцатиперстной кишки из-за повышенного выделения соляной кислоты. Основные клинические симптомы Появляются жалобы на боли в стопах, слабость, жажду, выпадение зубов, потерею веса, прерывистый сон и снижение памяти. Обращают на себя внимание гипотонус мышц конечностей и снижение рефлексов. Характерными признаками являются повышенная возбудимость и плаксивость. В случае возникновения костной формы появляются боли в костях, усиливающиеся при движении. Характерны длительно не заживающие переломы костей, могут образовываться ложные суставы, происходят деформация скелета и уменьшение роста у детей. Появляется характерная утиная походка, наблюдается бочкообразная грудная клетка. Во многих трубчатых костях развиваются кисты, которые напоминают булавовидные образования. У детей из-за изменений в костях появляются низкорослость и фестончатый характер ногтевых фаланг. При почечной форме развиваются полидипсия, полиурия и гипоизостенурия. Характерна также щелочная реакция мочи. В случае развития гидронефроза возникают уремия и азотемия. Больные жалуются на диспептические расстройства, почечную колику и высокое артериальное давление. Часто при гиперпаратиреозе возникает острая почечная недостаточность. При висцеропатической форме могут развиться пептические язвы двенадцатиперстной кишки, желудка и кишечника. Заболевание рецидивирует и сопровождается кровотечением. Могут возникнуть осложнения – образование камней в желчном пузыре, кальцификация поджелудочной железы, легких, миокарда и др. Диагностика При биохимическом исследовании крови выявляются гиперкальциемия, снижение фосфатов в крови, повышение уровня щелочной фосфатазы и паратгормона. Часто определяется отложение солей кальция в переднюю камеру глаза и стекловидное тело. Обычно для подтверждения диагноза проводятся ультразвуковое исследование, агиография и рентгенография костей скелета. В последнем случае определяются остеопороз и наличие кист в костной ткани (особенно в костях челюстей и длинных трубчатых костей). Лечение При первичном гиперпаратиреозе проводится хирургическое лечение, а по показаниям – лучевая терапия. Кроме того, внутрь назначают препараты кальция и витамин D на длительное время. Медикаментозное лечение проводится в пожилом возрасте и при легком течении заболевания. Для этого применяются женские половые гормоны, препараты фосфора и сульфат магния. Назначаются также седативные и противо-судорожные средства. Обязательно соблюдение диеты, с высоким содержанием солей кальция и магния: молочные продукты, овощи и фрукты. Не рекомендуются мясные продукты, богатые фосфором. Гигантизм Гигантизм – заболевание, связанное с поражением гипоталамо-гипофизарной системы и сопровождающееся увеличением размеров тела в длину, превышающих показатели для данного возраста и пола. Этиология и патогенез Причиной гигантизма могут быть поражения гипоталамо-гипофизарной системы, вызванные травмами, нейроинфекцией, интоксикациями или опухолью. Заболевание связано с повышенной продукцией соматического гормона в детском и юношеском возрасте, когда еще не закрыты эпифизарные зоны в костях. Кроме того, гигантизм возникает при аденомах гипофиза и других причинах. Может возникать и частичный гигантизм за счет локальной чувствительности тканевых рецепторов к гормону роста. Основные клинические симптомы Чаще всего гигантизм возникает у мальчиков в школьном и подростковом возрасте. В основном больные жалуются на головную боль, головокружение, снижение зрения, повышенную утомляемость и слабость. Резко увеличиваются сначала кисти, затем стопы, после этого укрупняются черты лица. У детей раннего возраста наблюдается высокий темп роста с диспропорциональным развитием конечностей, которые превышают величину туловища, при этом постепенно уменьшается их мышечная сила. Функция внутренних органов не изменяется, хотя они увеличиваются в размерах. Характерными являются симптомы гипогонадизма. Половая функция сначала повышена, а затем она снижается. У женщин развиваются аменорея, бесплодие и ранний климакс. Могут также появиться симптомы увеличения или снижения функций других эндокринных желез. Диагностика Постановка окончательного диагноза производится на основании характерного вида больного, инструментальных данных и определения гипофизарных гормонов в крови. Лечение Основное лечение гигантизма при опухоли гипофиза заключается в лучевой терапией и нейрохирургических методах. Дополнительно назначается дофамин. Кроме того, проводится гормонотерапия для коррекции работы других желез. Частичный гигантизм лечится проведением корректирующих пластических операций. Акромегалия Акромегалия – заболевание, связанное с поражением гипоталамо-гипофизарной системы с избыточной секрецией гормонов роста и проявляющееся диспропорциональным развитием. Встречается редко. Этиология и патогенез Чаще всего заболевание развивается при поражении гипофиза опухолью (аденомой) с повышенной секрецией соматотропного гормона. Возникновению аденомы гипофиза способствуют травмы головы, хронические воспалительные процессы в пазухах носа, опухоли поджелудочной железы или опухоли мозга. Может также иметь место наследственная предрасположенность. В развитии заболевания большое значение имеет уменьшение выработки соматотропина, который необходим для нормального роста человека: в этом случае рост замедляется. А при повышенной выработке этого гормона развивается гигантизм. Повышенная концентрация соматотропин-релизинг гормона сопровождается патологическим ростом костей и мягких тканей. Основные клинические симптомы Акромегалия чаще всего возникает в возрасте 30–50 лет. Основные жалобы: появление слабости, болей в суставах, онемение конечностей и потливость. У женщин отмечается нарушение детородной функции и менструаций, у мужчин наблюдается расстройство половой функции. Постепенно меняется внешность, появляются специфические изменения черт лица: увеличиваются надбровные дуги, нижняя челюсть, скуловые кости и промежутки между зубами. Кроме того, увеличиваются и расширяются кисти и стопы. Мягкие ткани лица увеличиваются, образуются грубые складки, появляется гипертрофия сальных и потовых желез с образованием акне и фолликулита. Наблюдается увеличение волосяного покрова на туловище и конечностях, тембр голоса понижается, появляется храп во время сна. Масса тела нарастает, в проксимальных отделах конечностей развивается сначала гипертрофия, а затем атрофия мышц и слабость. Происходит увеличение многих органов, при таком изменении размеров сердца может возникнуть сердечная недостаточность, а также нарушается функция нервов, может развиться глухота и др. Если аденома гипофиза разрастается, возникают симптомы мозговой недостаточности. Могут развиться вторичный гипогонадизм, гипотиреоз, несахарный диабет, узловатый зоб, мастопатия, фиброаденоматоз молочных желез или галакторея. Диагностика Определенное значение, помимо клинической картины, имеет рентгенологическое исследование черепа и костей конечностей, выявляющее типичные их изменения. Это подтверждает и компьютерная томография головы. Для подтверждения диагноза большое значение имеют неврологические и офтальмологические данные. Со стороны крови определяется повышение фосфора и щелочной фосфатазы. Изменяются показатели гормона роста натощак и в течение суток. Кроме того, проводятся специализированные пробы, а также исследуется функция внутренних и эндокринных органов. Лечение Назначается диета с ограничением поваренной соли, легкоусвояемыми углеводами и жирами. По показаниям проводится хирургическое вмешательство. Медикаментозное лечение заключается в назначении соматостатина (сандостатин, соматулин, октреотид). По показаниям проводится лечение с помощью половых гормонов (абергина, катергола) или лучевую терапию (однократно). Женщинам назначаются эстрогены и прогестерон. Гипофизарный нанизм Это заболевание возникает при дефиците соматотропного гормона и характеризуется задержкой роста и физического развития. Этиология и патогенез Гипофизарный нанизм возникает при поражении гипофиза опухолью, травмах, повреждениях межуточного мозга факторами инфекционного и токсического характера, а также при нарушении регуляции гипоталамо-гипофизарной системы. Кроме того, гипофизарный нанизм является наследственным заболеванием и проявляется при карликовости. У детей часто заболевание возникает при родовых травмах и многоплодной беременности. Способствующими факторами могут быть несбалансированное питание, сопутствующие соматические заболевания и неблагополучные факторы внешней среды. При гипофизарном нанизме выпадает соматотропная функция гипофиза, что приводит к снижению биологической активности гормонов роста. Основные клинические симптомы У детей выявляется резкое отставание роста и физического развития со снижением прироста длины и массы тела за 1 год. Дети, больные гипофизарным нанизмом, могут иметь при рождении нормальный вес и рост, но в последующем наблюдается их отставание. Это выявляется в первые месяцы жизни. Иногда заболевание развивается в периоде полового созревания. Телосложение у больных пропорциональное и напоминает детское, однако выявляется отставание от костного возраста. При этом нарушается смена зубов. Характерным является «кукольное лицо» с мелкими чертами лица, переносица западает. Наблюдаются истончение волос, сухая и морщинистая кожа, мышечная система и подкожно-жировой слой слабо развиты. У взрослых мужчин вторичные половые признаки отсутствуют. Характерно также недоразвитие половых органов. У женщин отсутствуют менструация и вторичные половые признаки, а молочные железы недоразвиты. Для внутренних органов характерно уменьшение их размеров. Несмотря на небольшой рост и массу тела умственное развитие не страдает. Диагностика Одним из основных диагностических признаков является задержка сроков окостенения скелета, выявленная при рентгенографии. Отмечается также снижение концентрации гормона роста. При проведении инсулинового теста выявляется повышение секреции гормона роста. Лечение Основное лечение заключается в заместительной терапии гормонами роста, которое назначаются до закрытия ростковых зон или достижения необходимого роста. Для стимуляции полового развития после закрытия зон роста назначаются половые гормоны, а больные наблюдаются пожизненно. Несахарный диабет Несахарное мочеизнурение (диабет) – заболевание, характеризующееся полиурией и полидипсией, связанное с недостаточностью антидиуретического гормона и вазопрессина (антидиуретического гормона гипофиза). Заболевание развивается в молодом возрасте. Этиология и патогенез Несахарный диабет может протекать в виде идиопатической, симптоматической или почечной формы. Идиопатический несахарный диабет часто наследуется семейно, при этой форме происходят дегенеративные изменения нервных клеток гипофиза. Приобретенный несахарный диабет возникает при опухолях (краниофарингиомах), после перенесенных острых и хронических инфекций. Кроме того, он встречается при травмах, хирургических вмешательствах и поражениях гипоталамо-гипофизарной системы (аневризмах, кровоизлияниях и др.). Несахарный диабет центрального генеза развивается при нарушении образования вазопрессина. При этом происходит нарушение водно-солевого равновесия. При усиленной выработке вазопрессина, которую стимулируют гипокалиемия и гипернатриемия, повышается канальцевая реабсорбция в почках, а количество выделенной мочи уменьшается. При снижении артериального давления или повышении температуры тела также происходит увеличение выработки вазопрессина. К этому же приводят никотин, морфин и адреналин. Причинами недостаточной продукции вазопрессина могут быть гипертоническая болезнь, снижение температуры тела, применение бета-адреноблокаторов, употребление алкоголя. Почечный несахарный диабет возникает при потере чувствительности почек к вазопрессину. Основные клинические симптомы Характерными являются частое обильное мочеиспускание и жажда, которые беспокоят больных даже ночью. Количество выделяемой мочи колеблется от 6 до 20 л. При этом появляются головная боль, сухость кожи и потеря массы тела. Уменьшается слюноотделение, происходит растягивание мочевого пузыря и желудка. Нередко возникает болезненность в области желудочно-кишечного тракта. Несахарный диабет зачастую протекает с ожирением, снижением массы тела, карликовостью, гигантизмом или акромегалией. Диагностика При постановке окончательного диагноза основными характерными симптомами являются полиурия и полидипсия на фоне относительной плотности мочи. При центральной форме определяются высокая осмолярность плазмы, положительная проба с введением питуитрина и низкое содержание антидиуретического гомона в плазме крови. Этиология заболевания выявляется при рентгенологическом, офтальмологическом и психо-неврологическом обследовании, а также при магниторезонансной томографии мозга. Лечение Обычно назначается диетическое лечение с увеличением количества углеводов и частым приемом пищи. Медикаментозное лечение заключается в назначении адиуретина и десмопрессина. Введение первого производится интраназально 2 раза в день. Болезнь Иценко – Кушинга Болезнь Иценко – Кушинга – заболевание, связанное с повышением продукции кортикостероидов вследствие выработки гипофизом адренокортикотропного гормона и сопровождающееся гиперкортицизмом. Чаще всего встречается у женщин среднего возраста. Этиология и патогенез Основной причиной гиперкортицизма является доброкачественная или злокачественная кортикостерома. При этом синдроме нарушается механизм обратной связи в гипоталамо-гипофизарной системе, что приводит к снижению ее чувствительности к кортизолу. В дальнейшем происходит неконтролируемая секреция адренокортикотропного гормона, кортизола, андрогенов и других гормонов. Иногда повышается выработка пролактина, а секреция других гормонов уменьшается за счет повышенной выработки кортизола. Замедление роста у детей происходит из-за уменьшения выработки соматотропного гормона. Половая функция у мужчин снижается в связи с пониженной секрецией тестостерона, у женщин понижение секреции гонадотропных гормонов приводит к ослаблению или расстройству детородной функции. Основные клинические симптомы Одним из типичных симптомов является отложение жира в области лица, шеи и туловища. Уменьшается количество мышечной ткани, что создает видимость тонких конечностей. При атрофии мышц кистей появляются «паучьи пальцы», при поражениях мышц бедра – «скошенные ягодицы». У больных округлое, лунообразное лицо с пурпурным румянцем. Из-за атрофии мышц живота развивается «лягушачий живот», возникают грыжи белой линии живота. Появляются багрово-синюшные стрии из-за просвечивания сосудов кожи на животе, плечевом поясе, бедрах и ягодицах, а в местах трения появляется гиперпигментация. Кроме того, отмечается неприятный запах пота, появляется оволосение на верхней губе, подбородке и груди. Часто присоединяются фурункулез и рожистое воспаление. Менструальный цикл у женщин нарушен, у мужчин развивается импотенция. Диагностируются миопатия, кардиопатия и гипертония. Часто развиваются сердечная недостаточность и остеопороз, который приводит к частым переломам. Кроме того, иногда диагностируют нарушения психики. Диагностика При постановке окончательного диагноза важными являются типичные клинические симптомы, а также исследования гипоталамо-гипофизарной системы. Проводятся ультразвуковое и магнито-резонансное исследование, сканирование и др. В суточной моче отмечается увеличение содержания 17-оксикортикостероидов, в плазме крови определяется увеличение кортизола. Кроме того, проводятся пробы с дексаметазоном, метапироном и адренокортикотропным гормоном. Лечение В комплексном лечении применяются медикаментозные, хирургические и лучевые методы. Из медикаментозных средств применяются препараты, которые нормализуют уровень гормонов надпочечников: низорал и др. Кроме того, производится симптоматическое лечение, направленное на коррекцию обмена веществ, для этого назначаются анаболические средства. Углеводный обмен регулируется диетой (стол № 9). При легком и среднетяжелом течении заболевания проводится лучевая терапия. При отсутствии положительного результата от лечения назначают удаление или деструкцию 1 надпочечника. Адреногенитальный синдром Это заболевание связано с врожденной дисфункцией коры надпочечников или гиперплазией коры надпочечников. Этиология и патогенез Адреногенитальный синдром является дефектом образования стероидных гормонов и передается по аутосомнорециссивному типу наследования. В результате этого снижается содержания кортизола и альдостерона в крови. Однако синтез половых гормонов при этом не нарушается. При адреногенитальном синдроме из-за снижения содержания кортизола происходит стимуляция гипофизарно-гипоталамической системы, что повышает секрецию адренокортикотропного гормона гипофиза, в результате этого возникает гиперплазия коры надпочечников. Если повышение продукции андрогенов происходит внутриутробно, в дальнейшем нарушается формирование вторичных половых признаков. Различают следующие формы адреногенитального синдрома: – простая (верильная); – гипертоническая; – сольтеряющая. Чаще всего встречается верильная форма, при которой нарушаются синтез 21-гидроксилазы и образование глюкокортикоидов, а также развивается хроническая надпочечниковая недостаточность. Сольтеряющая форма возникает при блокаде выработки 21-гидросилазы. При данной патологии нарушается продуцирование не только глюкокортикоидов, но и минералкортикоидов. Это приводит к выведению солей натрия и хлоридов с возникновением гипокалиемии. Гипертоническая форма встречается реже, она связана с дефицитом 11-гидроксилазы. Основные клинические симптомы У девочек при данном заболевании развивается ложный женский гермафродитизм, у мальчиков – увеличение полового члена. Возникают признаки преждевременного полового развития: маскулинизация, ускоренный рост. Может наблюдаться повышенная пигментация кожи в области наружных половых органов, анального отверстия, сосков и молочных желез. У детей происходит задержка роста. При сольтеряющей форме очень рано проявляются рвота фонтаном без причины, расстройство деятельности сердечно-сосудистой системы, токсикоз и судороги. Возможен летальный исход. Диагностика Постановка окончательного диагноза производится на основании клинических данных, выявления увеличения выделения 17-кетостероидов с мочой и высокого содержания АКТГ и 17-оксипрогестерона в крови. Лечение Проводится заместительная терапия глюкокортикоидами с подбором индивидуальной дозировки. Сольтеряющая форма лечится с помощью глюкокортикоидов и минералкортикоидов. По показаниям производится пластическая операция на половых органах. |
|
||
|
Главная | В избранное | Наш E-MAIL | Прислать материал | Нашёл ошибку | Наверх |
||||
|
|
||||
